急性肾梗死(acute renal infarction,ARI)是肾动脉或其分支急性栓塞造成肾或局部肾组织缺血性改变,文献报道其发生率占急诊患者的0.004%,临床表现缺乏特异性,易延迟诊断或被误诊为临床表现相似的其他急腹症,如泌尿系结石、腹部疾患甚至急性心肌梗死等。
栓子脱落阻塞肾动脉主干或其分支是ARI的常见原因。据文献报道肾动脉栓塞的栓子主要来源于心脏,如风湿性心脏病合并心房颤动、细菌性心内膜炎、附壁血栓、动脉粥样硬化等,少数为心脏外的脂肪栓子及肿瘤栓子。肾动脉血栓形成也常导致ARI,血栓主要在肾动脉损伤、肾动脉创伤性检查或治疗、肾动脉病变(如肾动脉粥样硬化、动脉炎或动脉瘤等)、先天性肾动脉发育不良的基础上形成。
病理检查,梗死早期由于血流灌注减少,梗死区主要表现为肾小管缺血性损伤、细胞肿胀、间质水肿。进展期,病变区肾实质缺血、坏死,甚至可合并灶性出血。晚期,主要表现为梗死区纤维化、瘢痕形成,体积缩小。
1.实验室检查,血LDH变化是组织细胞损伤和坏死的重要表现之一,90.4%的患者血LDH的升高,但缺乏特异性;此外,还需要对LDH进行动态监测。Domanovits等统计17例肾梗死患者,发现入院即刻检测LDH水平不高,24小时后升高。蛋白尿、血尿在ARI中较常见,熊辉等报道约71.4%有蛋白尿、52.3%有血尿;但是,由于ARI导致的自身结构的损害数小时才发生,最初可能并无蛋白尿和血尿,因此也需要对尿液进行动态监测、分析。
2.在ARI的影像学检查中,超声虽然应用广泛、价格便宜,由于诊断ARI的敏感率低,现在已不被推荐,但可以与其他疾病鉴别,如肾结石。CT平扫诊断价值不大,但是增强CT,尤其是增强检查皮髓质期和实质期对ARI诊断的敏感度、特异度高。肾血管造影是诊断ARI的金标准,当发现肾动脉闭塞或腔内充盈缺损就可以确诊。
ARI可以发生于单肾,也可以双侧发生,尤其好发于左肾上极,Casparini等认为可能与左肾动脉与腹主动脉呈锐角且左肾动脉上极分支流速快等解剖因素有关。此外,ARI常合并脾梗死,Romano等报道肾梗死合并脾梗死的发生率11.9%;熊辉等报道33.3%的ARI并发脾梗死。
CT平扫的表现与肾梗死的范围、检查时间相关。早期肾梗死灶由于与正常肾实质缺少密度差异,CT平扫肾脏密度多无明显异常改变,部分可以显示肾脏体积增大,肾周脂肪间隙内可见条索状密度增高影(图1);但是,随着梗死时间的延长,CT平扫可以发现呈楔形的密度减低区,边缘不清晰。梗死晚期,肾脏体积缩小、轮廓不规则,可见边缘分叶,肾实质变薄,瘢痕组织形成等。肾动脉内血栓CT平扫常难以发现,少部分患者的患侧肾动脉可以表现为相对的高密度,称之为白血管征(图2)。
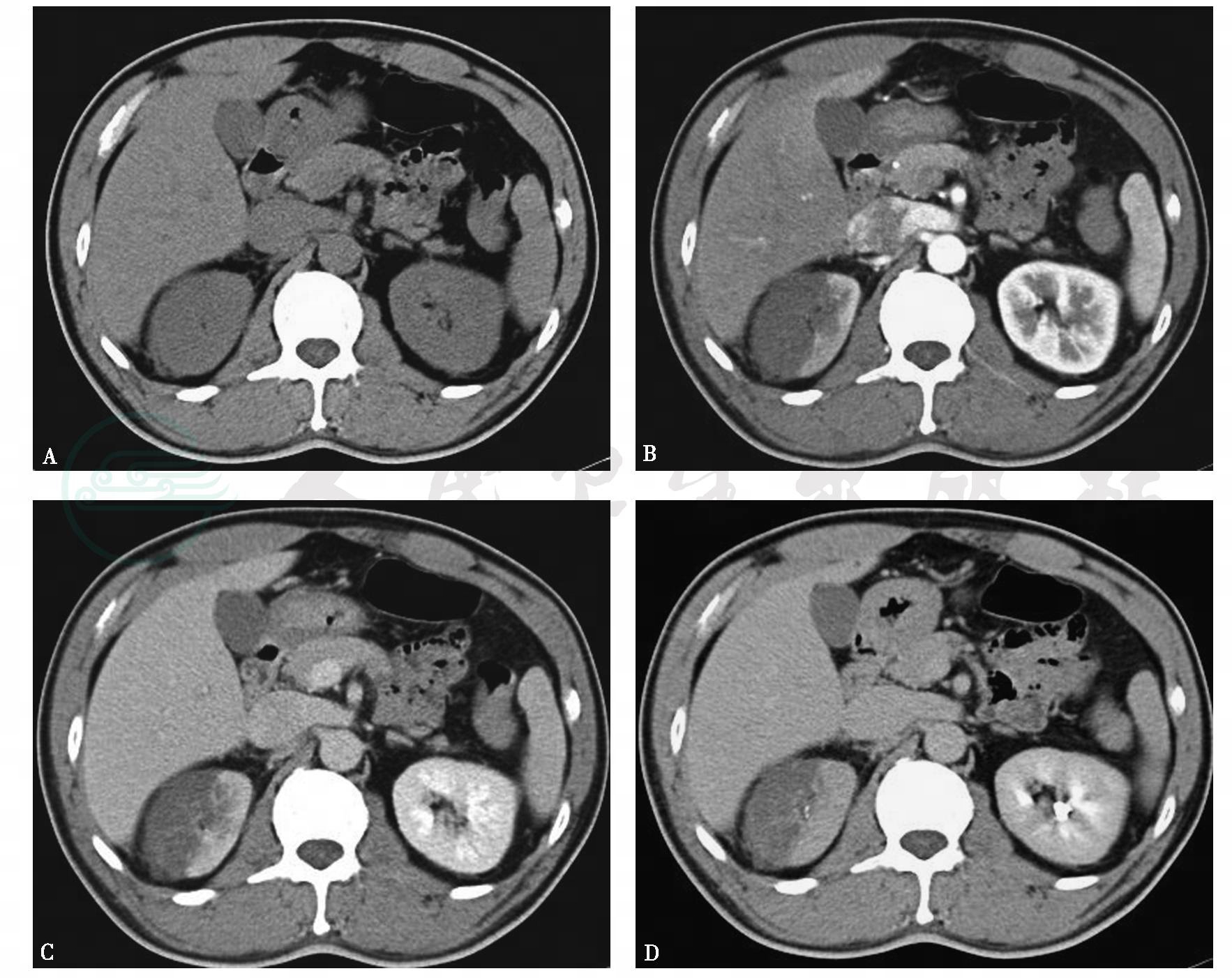
图1右肾梗死
A.平扫,双肾形态、大小、密度尚可,右肾周可见条状等密度影;B~D.增强,右肾上极可见扇形无强化区,尖指向肾窦
引自:泌尿系统多层螺旋CT诊断学.第1版.ISBN:978-7-117-24109-0.主编:
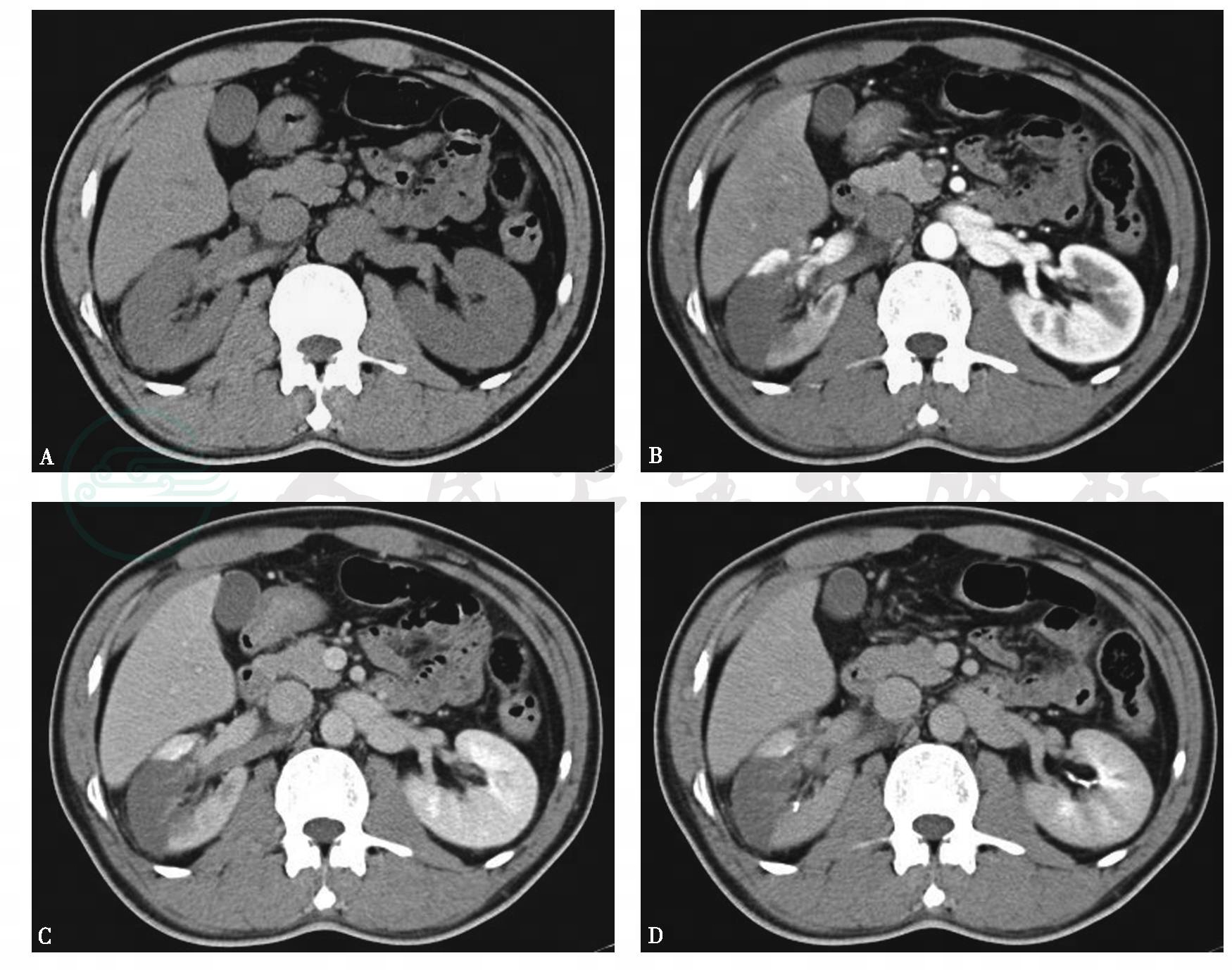
图2右肾动脉栓塞并肾梗死
A.平扫,右肾动脉增粗,密度增高,呈白血管征,同侧肾周可见条状密度增高影;B~D.增强,右肾中部可见扇形无强化区,尖指向肾窦,肾动脉内可见充盈缺损
引自:泌尿系统多层螺旋CT诊断学.第1版.ISBN:978-7-117-24109-0.主编:
增强检查ARI表现较有特征性,患侧肾动脉管腔狭窄或可见充盈缺损,相应供血区域的肾实质缺血、呈低灌注状态,强化程度减低;肾梗死区表现为楔形或三角形的低密度的无灌注区或低灌注区(图3),排泄期造影剂可在梗死区内滞留、排空延迟,病变占位效应不明显或有轻度的占位效应。Kansal等和Vilbert等报道梗死区的外层可见厚度约2~3mm的明显强化带,称之为皮质边缘征或包膜下皮质环征,可能与肾皮质外层约3mm厚的组织由肾动脉和肾囊动脉穿支双重供血的缘故。但是,禹智波等报道的19例肾梗死和赵殿辉报道的4例肾梗死均为显示该征象,可能由于梗死时间较短,侧支循环尚未形成的缘故。皮质边缘征或包膜下皮质环征并非ARI的特异性表现,还可以在肾静脉血栓、急性肾皮质坏死及急性肾小管坏死等疾病中出现。
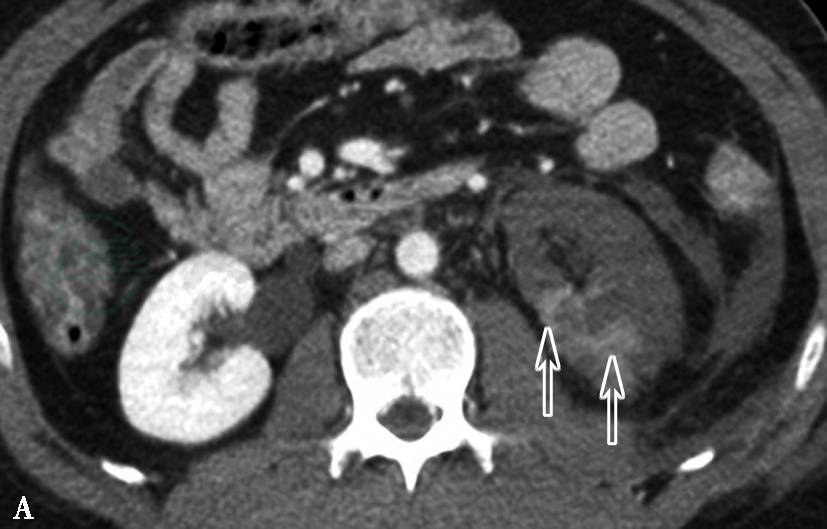
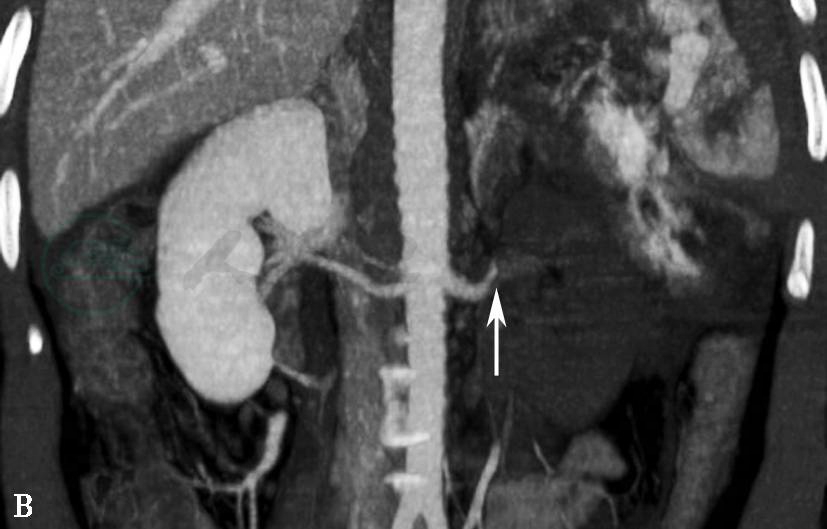
图3左肾动脉栓塞并肾梗死
A、B.增强扫描,左肾动脉主干显示良好,远端动脉腔内可见充盈缺损,同侧肾实质强化程度明显减低,局部可见小片状轻度强化区
引自:泌尿系统多层螺旋CT诊断学.第1版.ISBN:978-7-117-24109-0.主编:













