髋关节后脱位是髋关节脱位中最常见的类型,其发生率约为前脱位的10~20倍。
髋关节脱位多由间接暴力所引起。当髋关节屈曲90°位过度地内收并内旋股骨干,使股骨颈前缘、髋臼前缘处为支点形成杠杆;当股骨干继续内旋并内收时,股骨头因受杠杆作用而离开髋臼,造成后脱位。
当髋及膝关节均处于屈曲位时,外力由前向后作用于膝部,再经股骨干而达髋部。最常见于撞车时膝关节撞击到仪表盘导致后脱位(图1)。如果在撞击时髋关节处于中立或内收位,很可能只发生后脱位,如果髋关节处于轻度外展位,则可能合并髋臼后缘或后上缘骨折。髋关节后脱位时的受力姿势图(图2)。

图1髋关节受力时的姿势决定后脱位的类型
(1)①髋关节屈曲>90°、内收、内旋姿势受力产生单纯脱位;②髋关节屈曲<90°、内收、内旋姿势受力产生骨折脱位;(2)髋关节后脱位时的受力姿势
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:

图2髋关节后脱位
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
当髋屈曲时,外力由后向前直接作用于骨盆,使股骨头相对后移而发生后脱位。如在屈髋弯腰劳动时,腰骶背部被落下的重物击中,使得骨盆向前冲,引起髋关节后脱位。
股骨头向后脱位时,多由髋骨与坐股韧带之间的薄弱区穿出,关节囊的后下部及圆韧带均撕裂,而前关节囊与髋股韧带多保持完整(图2)。
临床上多采用Thompson-Epstein分类法,将髋关节后脱位分为五种类型(图3):

图3髋关节后脱位的Thompson-Epstein分类
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
Ⅰ型:单纯的髋关节后脱位,或只伴有裂隙骨折。
Ⅱ型:髋关节后脱位,伴有髋臼后缘单个大块骨折块。
Ⅲ型:髋关节后脱位,伴有髋臼后缘严重的粉碎性骨折,有或无一个主要的骨折块。
Ⅳ型:髋关节后脱位,伴有髋臼唇和髋臼底部骨折。
Ⅴ型:髋关节后脱位,合并有同侧股骨头骨折。
这些分型原则主要是反映关节面的完整性及复位后股骨头的稳定性。无论是涉及髋臼或股骨头的骨折,均说明关节失去其完整性,处理不当,可能导致创伤性关节炎,这在X线上是比较容易判断的。
患者有严重的外伤史。髋关节疼痛明显,不能走路或站立,髋关节活动丧失,患侧下肢呈内收、内旋、屈曲和缩短畸形。复位前应仔细检查皮肤感觉和肌肉力量,后脱位合并坐骨神经损伤的发生率为10%~13%,合并同侧膝关节、股骨头和股骨干骨折或韧带损伤很常见。髋关节不能外展和伸直,臀部隆起。测量髋坐线(Nelaton线)、髂转线(Choemaker线)和Bryant三角均显示股骨大粗隆有上移征象。
1.单纯的髋关节后脱位(Ⅰ型)
应在麻醉下争取8~12小时内尽早闭合复位,手法应轻柔,在肌肉松弛无痛下进行。主要的复位方法有以下几种:
(1)Allis法
患者取仰卧位于木板上,用宽布带将骨盆绑在木板上,助手按住两侧髂前上棘以协助固定骨盆。术者用双手握住患肢膝部,使髋、膝关节各屈曲90°,缓慢用力提拉及外旋大腿,使股骨头滑入髋臼内。如听到及感到明显弹响,患肢伸直后畸形消失,并活动自如即表示复位成功(图4)。
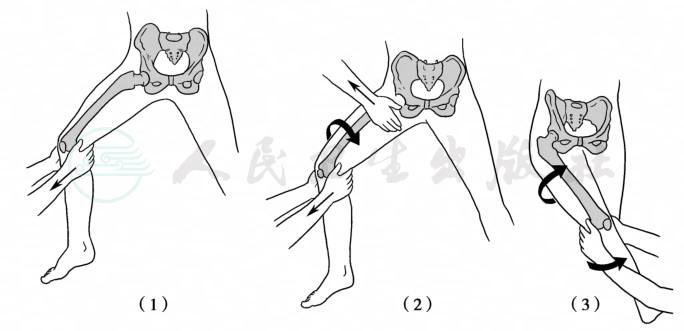
图4Allis复位法
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
(2)Bigelow法
体位同前,术者一手握患侧踝部,另一手托患侧腘窝处,在牵引下缓慢屈髋、屈膝,并内收、内旋髋关节,使膝部接近对侧髂前上棘和腹壁。在继续维持牵引下,使髋外展、外旋、伸直,其动作在左髋似画一个问号“?”;在右髋为反问号。股骨头滑入髋臼时可听到或感到弹响。将患肢伸直,如可被动活动自如,即表示复位成功(图5)。

图5髋关节后脱位的Bigelow复位法
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
(3)Stimson法
利用肢体重量和外加压力使软组织松弛。患者取俯卧位于台边,患肢自台边屈髋下垂,膝关节屈曲90°,助手将健肢及臀部压在台上。术者在患侧屈曲的膝部向下加压牵引,维持到软组织充分松弛,股骨头进入髋臼为止(图6)。

图6Stimson复位法
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
(4)Bohler法
患者体位同Allis法,仍用宽布带固定骨盆于木板上。用另一条宽布带套在患侧腘窝与术者颈部。术者一膝跪于患侧地上,另一脚立于地面。一手执患侧踝部上面,另一手扶位患侧膝部。然后术者伸直躯干和颈部,使布带圈向上牵引患肢,同时以紧握踝上部的手向下施加压力。髋关节后脱位的Bohler复位法牵引力应缓慢而有力。牵引时使患肢膝部作不同方向旋转,可帮助复位。若此时听到或感到弹响,表示已复位,畸形立即消失,并可作全面的被动活动(图7)。

图7髋关节后脱位的Bohler复位法
引自:实用外科学(全2册).第4版.ISBN:978-7-117-23988-2.主编:
复位后治疗:复位后应进行体格检查以明确复位是否成功,同时还应行X线检查,以明确股骨头或股骨颈无骨折。早期,可以用持续皮牵引将患肢固定于伸直、30°外展位。当患者没有疼痛感时,就应开始进行肌肉等长练习。患者制动多长时间可以负重,目前没有统一意见。一般认为在无疼痛感,有接近正常的外展和外伸肌力前,患者还是要卧床休息。这个时间大约要3~6周,才能从扶拐过渡完全负重。
有时经X线检查股骨头虽已纳入髋臼,但应仔细检查关节面是否相称。如发现有任何不相称,即证明未完全复位。可能由于关节盂唇卷入或碎小骨、软骨游离块嵌入关节间隙所致。应及时手术探查。否则延误治疗,影响疗效。
2.髋关节后脱位的并发症及处理
(1)髋关节后脱位合并髋臼后缘骨折(Ⅱ~Ⅳ型)
是由于脱位过程中,股骨头与髋臼后缘相撞时引起的。骨块大小取决于股骨屈曲内收的程度,内收角度愈小,愈容易骨折;内收角度愈大时,愈难以骨折。根据X线斜位片所显示的髋臼后缘骨折片大小、完整情况,将髋臼后缘骨折分为4型:A型:骨折片占髋臼的1/4;B型:骨折片占髋臼的1/3;C型:骨折片占髋臼的1/2;D型:为粉碎性骨折。必要时行CT检查亦可了解骨折片大小、位置和移位方向。
骨折片小者(A、B型),可随关节复位而对合或接近髋臼缘,持续行骨牵引6周。对骨折片大者,粉碎性骨折(C、D型)或复位不佳者,由于较大的髋臼骨折影响关节的稳定性,且骨折通过关节面,如不能解剖复位,有后遗创伤性关节炎的可能,故多数人主张早期切开后准确复位,同时将主要骨折块行内固定,可恢复关节的平滑稳定性,还可探查关节内有无碎小骨片,如有则予以清除,以减少创伤性关节炎的发生,手术多采用后切口,术后牵引6周。
(2)髋关节后脱位合并股骨头骨折(Ⅴ型)
较少见,由股骨头与髋臼后缘撞击所致,常发生在股骨头前向下部非负重区。如骨块大于头的1/3者,常与圆韧带相连而留在关节内。由于股骨头骨折块常与髋臼或股骨头的阴影重叠,如不仔细辨认X线片,则有漏诊的可能。Pipkin将其分为四种类型:Ⅰ型:股骨头骨折位于中心凹的远侧;Ⅱ型:骨折位于中心凹的近侧;Ⅲ型:股骨头骨折合并股骨颈骨折;Ⅳ型:股骨头骨折合并髋臼骨折。
此种骨折脱位的治疗较为复杂,对于Ⅰ、Ⅱ型骨折,可先试行闭合复位,如股骨头复位后,其骨折片亦达到解剖复位,则可行保守治疗,否则,应立即行手术切开复位和内固定。由于股骨头骨折片残留在髋臼内,影响髋关节的复位,即使能够做到复位,因为X线所显示的解剖复位并不准确,同时容易遗漏关节内的碎小骨、软骨片等,如不及时发现并处理,会形成创伤性关节炎。故切开复位应尽早进行,大的骨折片予以复位并内固定,小的骨折片非负重部位者予以摘除。对于Ⅲ、Ⅳ型骨折,一般行切开复位和内固定,对于年老者(60岁以上)可行人工股骨头置换或全髋置换术。
(3)髋关节后脱位合并股骨颈骨折
较少见,除了在髋关节后脱位的同时发生外,也可见于手法复位时,肌肉不够松弛,且旋转手法用力过大、过猛时发生。X线片显示髂后有游离的股骨头,髋臼内被股骨颈骨折远侧所占据。
应尽早切开,对年轻者将头复位,做牢固的内固定,长期随访股骨头血运情况。年老患者(60岁以上)宜摘除股骨头,做人工股骨头置换术或全髋置换术。
(4)髋关节后脱位合并股骨干骨折
较少见,强大的暴力先造成髋关节后脱位,继续作用于脱位侧股骨干引起骨折。由于股骨干骨折后造成的畸形比较明显,也容易诊断,因而忽略了对髋关节的进一步检查。在摄片时往往没有包括髋关节,使髋关节后脱位更易被掩盖。如果细心观察,还是可以发现的。它的股骨干骨折表现与通常股骨干骨折时的移位方向有所不同,表现为近端向前内方向移位(近端内收),且两断端从不出现重叠移位,多为横形骨折。而多数单纯股骨干骨折,近端多呈外展,如果内收,则骨折成块不会是横形的,而是斜向内下方的。此外,同侧臀部触到突出的股骨头,臀部瘀斑,大粗隆上移等也有助于区别。
两处损伤的处理顺序,应视具体情况而定,在多数情况下,以先处理髋关节脱位为主,然后再处理股骨干骨折。复位需在麻醉下进行,尽可能地采用闭合复位,但不能用旋转手法。Freeman等采用将患者设置俯卧位,患肢下垂于手术台边缘,通过肢体重量下垂,并由操作者在髋臼后缘,利用推挤力量迫使股骨头复位。Ingram和Turner利用一枚斯氏钉穿过股骨大粗隆,用钳夹持并牵拉斯氏钉按髋关节后脱位复位手法整复。关节复位后再按股骨干骨折处理。对髋关节后脱位手法整复失败者,应先作股骨干骨折切开复位及接骨板内固定术,再行髋关节后脱位手法整复。如果复位失败,再行髋关节切开复位术。一旦髋关节复位后,股骨干骨折的处理可照单纯的骨折处理。
(5)髋关节后脱位合并坐骨神经损伤
一般情况下,当脱位整复后,坐骨神经麻痹可逐渐得到缓解。若3个月后坐骨神经症状不见缓解,可能坐骨神经有损伤,粘连,瘢痕压迫或骨折片、骨痂压迫。可行手术探查,切除瘢痕、松懈粘连,摘除骨折片或切除骨痂,使坐骨神经麻痹因素得以解除。如为神经原发性损伤,则应视具体情况,采取相应措施。
(6)股骨头无菌性坏死
这是单纯髋关节后脱位最严重的晚期并发症。股骨头坏死时间较晚,但大多数作者认为在伤后17~24个月就可以做出诊断。早期闭合复位后坏死的发生率约为15.5%,延迟复位坏死率将达到48%,如果复位时间超过48小时,预后很差。最终的解决方案是髋关节置换。













