完全性肺静脉异位引流是指全部肺静脉不直接与左心房相连而是直接引流入右心房或通过冠状静脉窦、上腔静脉或下腔静脉再引流入右心房。本病占先天性心脏病的1.5%~2.0%,多为单独存在,少数伴有其他复杂心脏畸形。完全性肺静脉异位引流患者必须有房间隔缺损或卵圆孔未闭,方能生存。完全性肺静脉异位引流的自然生存率,同有无肺静脉回流梗阻及肺动脉高压程度有很大关系。部分患者在生后早期就出现严重发绀和右心衰竭,是少数需行急诊手术的儿科心脏血管疾病之一。前来就诊的患者常有很多类型的解剖学病变,并引起各种完全不同的生理变化和临床症状。
肺静脉系统发育过程中任何一个环节中断,均会引起肺静脉解剖异常。Darling等根据肺静脉回流的部位将完全性肺静脉异位引流分为四种类型(图1)。
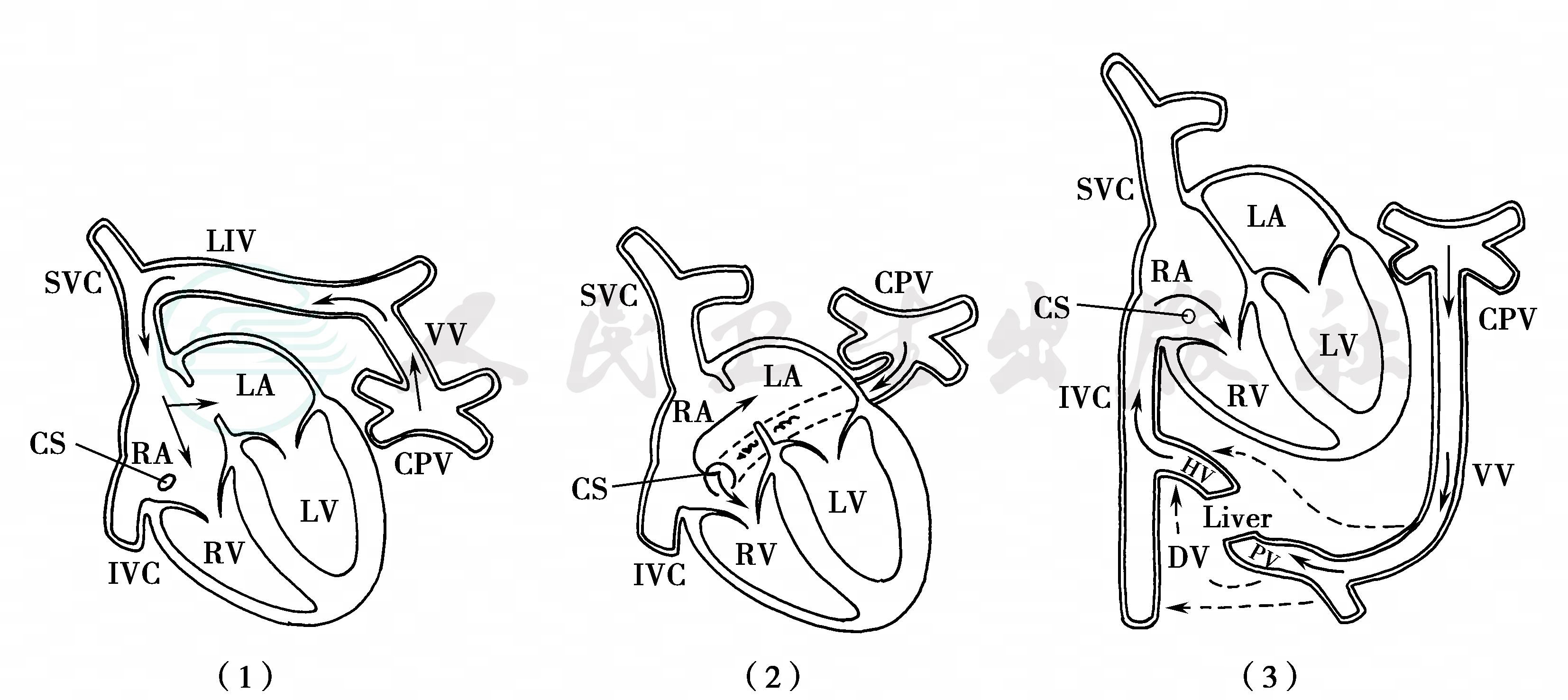
图1 完全性肺静脉异位引流常见类型
(1)心上型;(2)心内型;(3)心下型
1.心上型
占40%~50%,最为常见。肺静脉在左心房后上方汇合成共同肺静脉干,经垂直静脉(左上腔静脉)引流至左无名静脉、上腔静脉或奇静脉,大部分病例经左无名静脉入上腔静脉回流至右心房。由于左无名静脉血流量增多,在X线片上显示左上纵隔阴影增宽,形成所谓“雪人征”。
2.心内型
占25%~30%,大部分患儿的肺静脉总干与冠状静脉窦连接,肺静脉血经冠状窦口道右心房,因此冠状窦口明显扩大。小部分患儿的肺静脉总干直接连接到右心房或各肺静脉分别开口于右心房内。
3.心下型
又称膈下型,占12%~20%。肺静脉总干在食管前方穿过膈肌进入腹腔,与门静脉或静脉导管相连;少数患儿的肺静脉总干与下腔静脉直接相通,肺静脉血经下腔静脉回流到右心房。
4.混合型
占3%~7%。包括上述两种或两种以上的肺静脉回流畸形。
全部肺静脉的氧合血回流到右心房后,与体循环的静脉血混合。混合血的大部分经三尖瓣由右心室流入肺动脉,肺血流量明显增加,体-肺循环血液全部回流至右心房,右心房扩大,右心室肥厚,肺小动脉相继肥厚,早期出现肺动脉高压。小部分血液经过房间隔缺损或卵圆孔未闭流入左心房至左心室,成为体循环的血流来源。左心系统由于回心血量较少,左心房、左心室发育较正常时小。房间隔缺损的大小对血流动力学的影响举足轻重。如合并大型房间隔缺损,右心房血液大量分流入左心房引起较明显的发绀,但可使右心房容量负荷得以减轻,延缓肺动脉高压和右心衰竭的发生,这样可较好地维持患儿的循环,患儿通常能生存至1岁以上。如合并卵圆孔未闭或小型房间隔缺损,分流入左心房的血液较少,此时右心房压力上升以增加右向左分流量来弥补左心血流不足,体循环灌注不足,但临床发绀程度较轻。
肺静脉梗阻程度取决于肺静脉干的解剖和回流途径。心下型由于肺静脉总干受膈肌及腹腔内脏器压迫而多见梗阻。心上型垂直静脉一般在左肺动脉和左支气管之前通过,若在左肺动脉和左支气管之间通过或经肺门后通过可造成肺静脉梗阻。心内型肺静脉梗阻最少见,但也有报道肺静脉总干入冠状窦发生引流梗阻。肺静脉梗阻发生后,肺静脉压力上升,肺动脉阻力随之升高,发生肺部淤血、水肿,肺部容易感染、缺氧,发绀加重,导致酸碱平衡失调,不经治疗通常在1个月内死亡。
在胚胎发育的第3周肺静脉开始发育,肺静脉丛与体静脉系统交通。肺的始基由前肠萌发,肺静脉为前肠的内脏血管丛,引流入主要静脉、脐静脉及卵黄静脉。原始心房的左后壁向外突起形成肺总静脉,此时肺静脉丛汇合成四个肺静脉与肺总静脉逐渐相连,最终开口于左心房,而与体静脉的交通逐渐萎陷闭合。胚胎发育异常时,如肺总静脉和肺静脉丛汇合的肺静脉不连接或肺总静脉过早闭塞,造成肺静脉与左心房不连接,而肺静脉血与体静脉仍存在原始连接,全部肺静脉血回流入右心房或体静脉系统,即为完全性肺静脉异位引流。
如患儿伴有严重肺静脉梗阻,出生后不久即出现明显的发绀、酸中毒和充血性心力衰竭,不予治疗常在数周内死亡。这些病例要施行急诊手术。术前应进行适当的准备,如纠正水和电解质紊乱以及给予正压通气有利于改善患儿术前状态,可提高手术成功率。肺循环血流增多,伴有肺动脉高压者常在3个月内出现充血性心力衰竭,单纯给予药物治疗往往不能控制症状,主张早期施行手术。如肺循环血流增加但不伴有肺动脉高压,其临床症状较轻(如同一大型房间隔缺损),可应用强心、利尿和血管扩张药物减轻心脏前后负荷,改善心功能,待1岁左右行矫治手术。如出现肺血管阻力性病变,即艾森门格综合征,应视为手术禁忌证。
常规胸骨正中切口进胸,留取心包备用,经升主动脉和上下腔静脉插管建立体外循环。手术一般在中度低温体外循环下进行,在新生儿和小婴儿为达到理想的视野显露可采用深低温停循环或深低温低流量灌注技术。手术目的将肺静脉连接到左心房,消除所有异常连接,纠正合并畸形。任何手术方法必须能够暴露左心房和肺静脉共汇。具体的手术操作方法,根据不同的解剖分型而有所不同。
1.心上型肺静脉异位引流
有两种不同的手术径路:
(1)心脏上翻法:在分离并结扎垂直静脉后,将心脏向上方翻转,自左肺静脉起沿长轴切开肺总静脉,达右肺静脉处。自左心耳根部起向后横行切开左心房,将左房切口和肺静脉切口作侧-侧吻合(图2)。
(2)改良方法:经右心房切口路径(图3)。在左心房后分离肺静脉总干和垂直静脉,结扎垂直静脉。右心房切口从右心房体前面横行向左,通过房间沟卵圆窝水平,至左心耳根部。同时,肺静脉总干正中作长轴切口,与左心房后壁相对应,使两切口吻合。
(3)心脏上翻可能会造成心房及肺静脉共同的扭曲,导致术后的吻合口狭窄。心房横向切口可能导致术后房性心律失常。为避免这些问题,一些中心提倡在上腔静脉和主动脉根部之间分离出肺静脉总干及左心房,施行肺静脉总干与左心房顶部的吻合。
对肺静脉共汇直接引流到上腔静脉的患者,经右心房切口,使用板障将肺静脉回流血液通过房间隔缺损进入左心房。必须注意防止肺静脉回流或上腔静脉因板障引起的梗阻。如果肺静脉引流的位置很高,必须使用Warden技术,切断上腔静脉,将远心端吻合到右心耳上,使得上腔静脉血回流入右心房,上腔静脉近心端缝闭,肺静脉血回流经过板障隔入左心房。

图2 经左心房切口心上型完全性肺静脉异位引流纠治术

图3 经右心房切口心上型完全性肺静脉异位引流纠治术
2.心内型肺静脉异位引流
心脏停搏后切开右心房,常可见冠状静脉窦异常扩张。切开卵圆窝或房间隔缺损与冠状窦之间的间隔组织,形成一个大的房间隔缺损,以扩大肺静脉向左心房回流的通道。以自体心包片关闭房间隔缺损的同时将冠状窦隔入左心房,这样就将异位引流肺静脉纠正至左心房。心包片缝于冠状窦开口的内壁,以避免损伤房室结和传导束(图4)。
3.心下型肺静脉异位引流
在心脏停搏后将其向右上方翻起,解剖显露并在膈肌水平结扎肺总静脉。沿肺总静脉长轴作一切口,尽可能长。在与肺总静脉切口相对应处作左心房斜切口,行侧-侧吻合(图5)。
4.混合型肺静脉异位引流
此型由于其解剖变异较多,应采用上述不同的方法处理不同类型的病变。最常见的混合型为三根肺静脉形成共汇,第四根肺静脉独立回流到体静脉系统。手术取决于异位回流的部位。三根肺静脉共汇处理方法是将其重新引导到合适的连接水平。如果可能的话,单独引流的肺静脉也应该重新改向或者重新吻合到正确位置,但是这种独立的小静脉再吻合后,远期狭窄的发生率很高,所以决定是否修正单独引流的肺静脉是比较困难的。如果单独引流的单根肺静脉并无梗阻的话,可暂不予处理,待其日后发生梗阻再重新移到正确位置。
由于肺静脉总干和左心房后壁切开,空气容易藏匿在肺静脉及左心耳内,因此完成心内操作在主动脉开放前要反复排气。可采用心腔内注水、挤压或轻拍心脏,同时结合主动脉根部吸引排气。
术后持续动态监测左房压、肺动脉压变化。如术后肺静脉压力较高常提示存在吻合口狭窄和梗阻,须即刻行床旁超声心动图检查,一旦确诊应立即再次手术。术后需控制入液量,避免容量负荷过重而诱发急性肺水肿。保持酸碱电解质平衡,避免出现心律失常。对肺动脉高压的处理要及时,应予充分镇静,保持过度通气,应用血管扩张剂。应用吸入一氧化氮可有效治疗肺动脉高压危象。如有心排量降低可适当应用正性肌力药物,并适当延长机械通气时间。
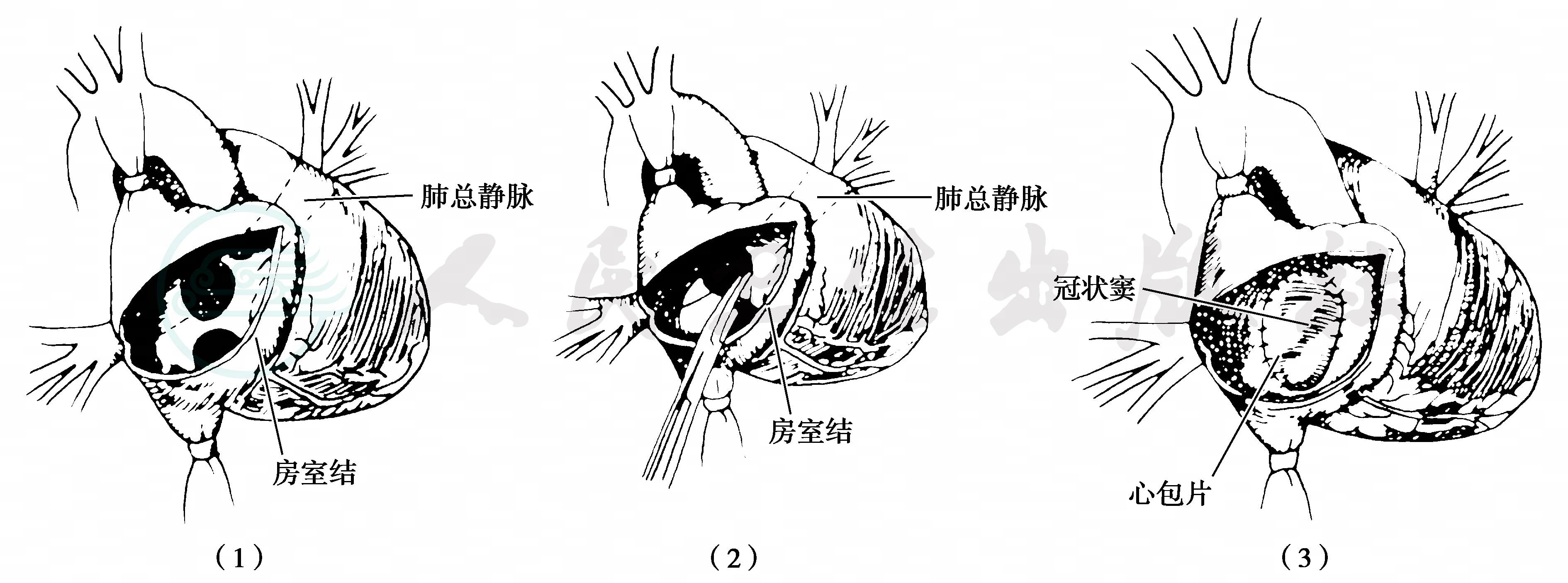
图4 心内型完全性肺静脉异位引流纠治术

图5 心下型完全性肺静脉异位引流纠治术













