病因尚未明确,一般认为与食管下段括约肌肌层内神经节变性、减少或消失等有关。
病理检查可见食管体部及下部食管括约肌有不同程度的肌肉神经丛病变,Auerbach丛内神经节细胞变性、数量减少或缺失。患Chagas病(美洲锥虫病)者也可出现类似失弛缓症表现,但其病变不仅累及食管,全身其他器官也可受累。
贲门失弛缓症的治疗除轻症患者可试用内科药物治疗外,目前以扩张和手术治疗为主。
手术治疗的术式以各种改良的食管下段肌层切开术(改良Heller术)为主要方式。手术径路包括经胸、经腹、经胸腔镜和腹腔镜等方式。部分学者主张在切开肌层的同时加做胃底折叠术以预防术后因食管下段括约肌压力下降而带来的胃食管反流。随着腹腔镜技术的进步,经腹腔镜食管肌层切开及部分胃底折叠术在发达国家逐渐成为主流的手术方式。国内目前仍以经左胸包括胸腔镜下Heller术为主要方式,多数不另做抗反流手术。近年来,作者尝试经腹腔镜Heller术加Dor部分胃底折叠治疗贲门失弛缓症,取得满意的临床效果。
1.经胸途径食管肌层切开术
采用左胸后外侧切口,经第7肋床或第7肋间进胸。将肺向前上方牵开,切断下肺韧带直至下肺静脉水平,切开纵隔胸膜,暴露食管,以纱带绕过,作为牵引。提起食管下段,切开食管膈肌韧带,将胃食管结合部拉入胸内。用小圆刀在食管前壁作一切口,用钝头直角钳分离食管纵形肌。然后切开食管环行肌至黏膜下层,以钝头剪延长肌层切口,近端至下肺静脉水平,远端至食管胃结合部下1cm。切开过程尽量避免使用电凝(图3)。
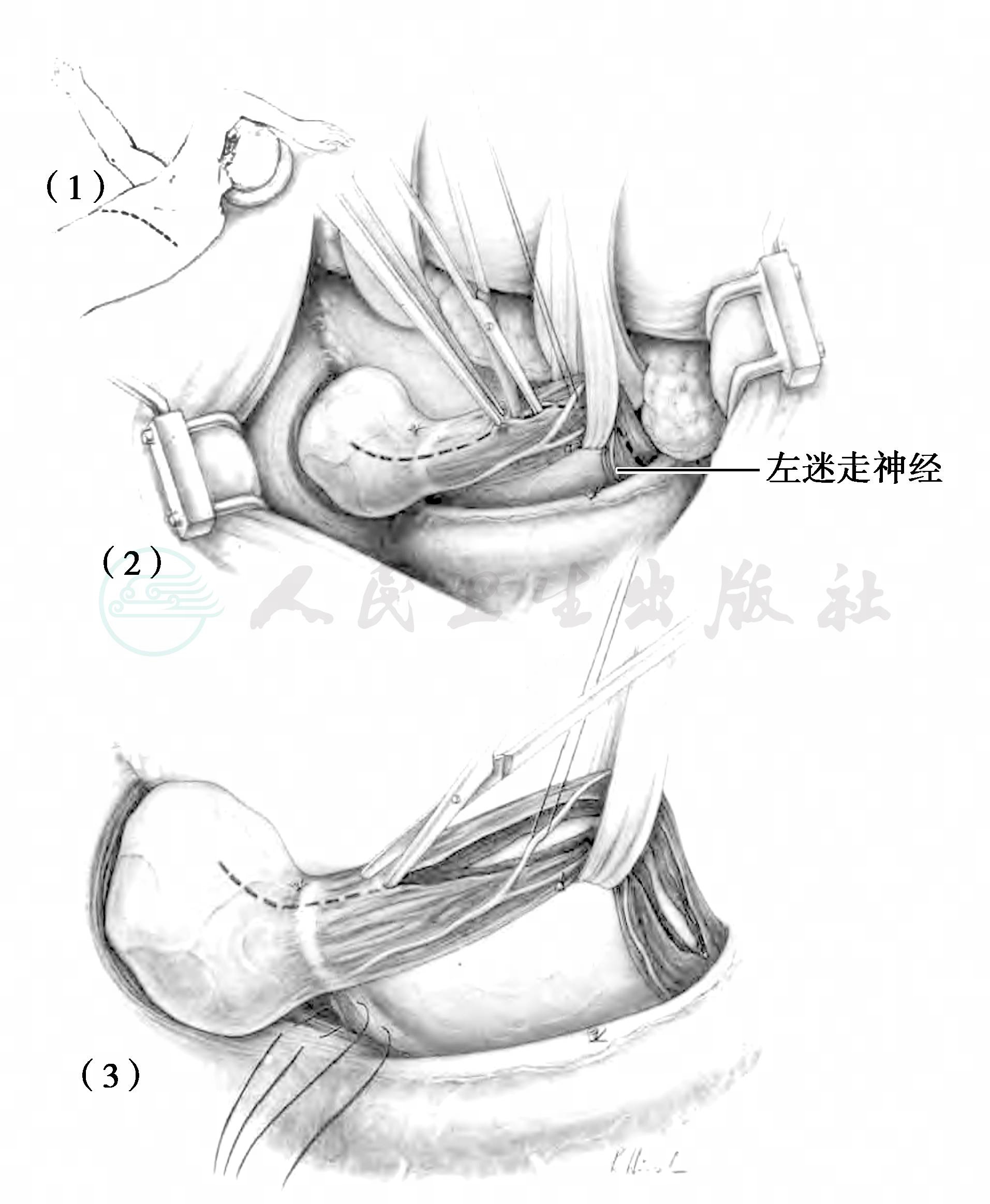
图3 食管下段肌层切开术
2.电视胸腔镜食管肌层切开术
一般做3~4个0.5~1.0cm穿刺点,不需要所谓胸壁小切口的辅助,更不需要作胸壁的撑开。第一个穿刺点选择腋前线略偏后平髂脊水平,第6或第7肋间作1cm切口后置30°胸腔镜,在腋后线8、9肋间和肩胛角处分别作0.5cm穿刺点,放置手术器械。如需要更好的暴露,可在腋前线3、4肋间作1cm切口后放置肺钳,术中将肺向前上方牵拉。食管暴露和肌层切开的方法同开胸手术。
3.经腹途径
手术方式包括开腹的改良 Heller手术,或同时加做部分胃底折叠抗反流手术,以及腹腔镜下完成上述手术。上腹部正中切口,腹腔探查后,将肝左叶向右下牵引,切断三角韧带并切开膈肌与食管胃接合部的腹膜返折。游离食管下段,确认迷走神经,食管套带后暴露食管胃结合部狭窄处。肌层切开方法和范围同经胸手术。
在Heller肌层切开后,加Dor胃底前壁部分折叠术可以防止术后食管裂孔疝的发生和胃食管反流的发生。食管肌层切开方法同上。游离胃底,必要时根据需要切断数支胃短血管。将食管肌层左侧与邻近胃底缝合数针,最高一针超过切开肌层的最上缘,最低一针则在食管胃连接处。将胃底自食管前方拉向食管右侧缘,并缝合固定,使食管切开的肌层完全为胃底覆盖。胃底折叠完成后,胃与膈肌固定数针。
目前在西方国家,经腹腔镜食管肌层切开(laparoscopic heller myotomy),或同时完成 Dor部分胃底折叠,已成为手术治疗贲门失弛缓症的标准方法(图4~图6)。手术多由消化外科医师或胸外科医师完成。腹腔穿刺点的选择:一般选项5个腹壁穿刺点,除脐上约2cm作1cm穿刺点放置腹腔镜外,其余4个均可采用0.5cm的穿刺点。分别位于剑突下(放置肝拉钩,术中牵开肝左叶);左右肋缘下距剑突约15cm处,用于放置无损伤抓钳、电钩或超声刀;腹腔镜穿刺点左侧旁开5cm处,放置抓钳术中牵拉胃,协助暴露。建立气腹后,暴露食管裂孔和腹段食管。目前多采用超声刀作上述游离,几乎没有出血。注意勿损伤迷走神经。食管及贲门肌层切开方法和范围同开放手术。根据病情和术者习惯,可同时加做Dor部分胃底折叠手术。
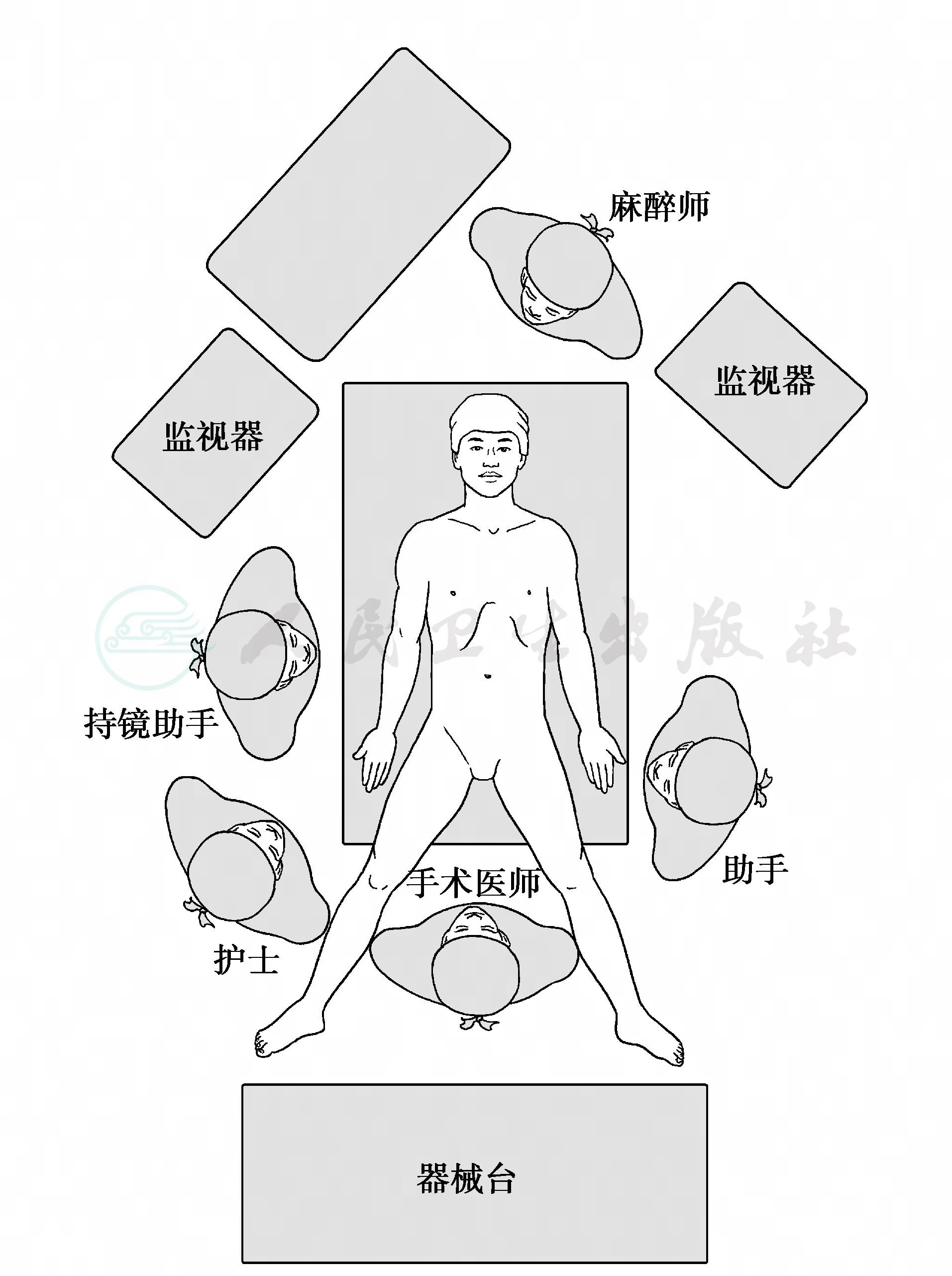
图4 腹腔镜手术体位
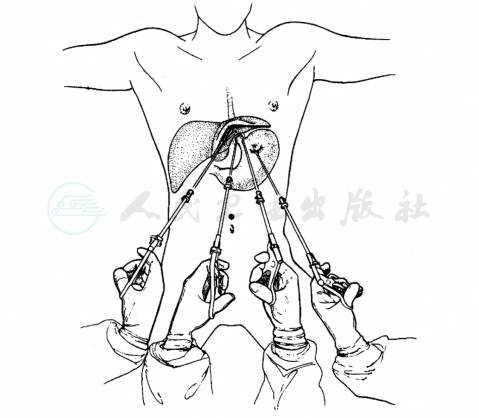
图5 腹腔镜手术腹壁穿刺点的选择
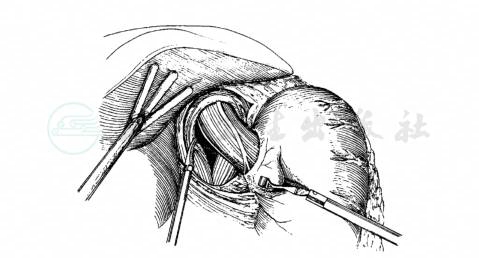
图6 腹段食管和贲门的暴露
4.经口内镜下肌切开术(PeroralEndoscopicMyotomy,POEM术)
经口内镜下肌切开术(POEM)是一种通过隧道内镜进行肌切开的微创新技术,2008年日本内镜医师Inuo首次报道用于贲门失弛缓症的治疗。我国于2010年由复旦大学附属中山医院内镜中心周平红首先临床使用POEM,经过两年的迅速发展,目前已成为开展该技术最多的国家。
确诊为贲门失弛缓症并影响生活质量者均可接受POEM治疗。食管明显扩张,甚至呈S或U形的患者,既往外科Heller术和POEM治疗失败或症状复发者,术前曾接受过其他治疗(如球囊扩张术、肉毒素注射和支架治疗等)的患者,均可接受POEM治疗,但手术难度可能较大。
对合并严重凝血功能障碍、严重器质性疾病等无法耐受手术者,以及因食管黏膜下层严重纤维化而无法成功建立黏膜下隧道者禁用POEM。食管下段或EGJ有明显炎症或巨大溃疡者,是POEM手术的相对禁忌人群。
手术操作方法及要点(图7)
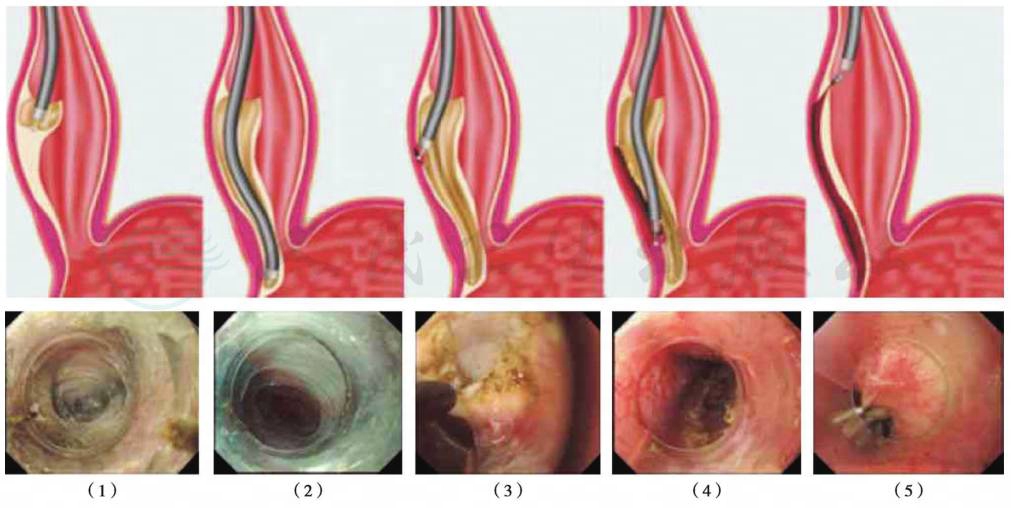
图7 POEM手术操作
(上排为POEM示意图,下排为对应的内镜下所见)
麻醉及体位:所有患者均接受气管插管全身麻醉,仰卧位或左侧卧位,术前预防性静脉使用抗生素。抗生素的选择参照卫生部抗菌素使用原则。
食管黏膜层切开:胃镜前端附加透明帽,确定EGJ距门齿的距离。常规于EGJ上方10cm处行食管黏膜下注射,纵形切开黏膜层约1.5~2cm显露黏膜下层。
分离黏膜下层,建立“隧道”:沿食管黏膜下层自上而下分离,建立黏膜下“隧道”,直至EGJ下方2~3cm,尽量靠近肌层进行黏膜下层分离,分离中反复进行黏膜下注射,避免损伤黏膜层。分离中镜身退出黏膜下“隧道”进入胃腔,倒镜观察胃黏膜颜色改变,判断分离止点与EGJ的距离。对于乙状结肠型食管,可通过内镜前端附加的透明帽展平食管壁,但较困难。
根据以下指标判断是否到达EGJ:①进镜深度;②进镜阻力,当镜身接近EGJ时可感到阻力增加,通过并到达胃黏膜下层时阻力突然消失;③贲门处黏膜下层有栅栏状粗大的平行血管;④黏膜下层内血管分布——食管黏膜下层血管较少,而胃黏膜下层血管明显增多呈蛛网状。
肌切开:完全、有效、足够长的肌切开是保证POEM操作成功的关键。胃镜直视下从“隧道”入口下方2cm处开始,自上而下、由浅入深纵形切开环形肌束至EGJ下方2cm以上。对于创面出血点随时给予电凝止血。肌切开完成后确认胃镜通过贲门无阻力。为保证疗效,肌切开长度常规为8~10cm,至少应超过EGJ下方2cm。对于以胸痛和食管痉挛为主要表现的Ⅲ型贲门失弛缓症患者,肌切开范围应包括所有异常收缩导致的狭窄环,具体切开长度可通过内镜或测压判断;对Heller术后患者的肌切开部位常规选择原手术区对侧,以避免既往手术瘢痕粘连的影响。据复旦大学附属中山医院内镜中心500余例POEM手术经验,连同纵行肌在内的全层肌切开,可明显缩短手术时间,而并不增加手术相关并发症。为保证长期疗效,建议对症状严重患者行全层肌切开术,尤其是EGJ上下5cm范围的全层切开。
金属夹关闭黏膜层切口:将黏膜下“隧道”内和食管胃腔内气液体吸净,冲洗创面并电凝创面出血点和小血管;用多枚金属夹对缝黏膜层切口。
5.并发症处理
(1)POEM并发症的处理
黏膜层损伤:对于手术过程中出现的黏膜层损伤甚至穿孔,特别是贲门部位,可在肌切开完成后,于食管腔内用金属夹夹闭;必要时可在胃镜监视下放置胃肠减压管。
术中气肿、气胸和气腹:术中皮下和纵隔气肿常无需特殊处理,一般可自行消退。对术中发生严重气胸(手术过程中气道压力>20mmHg,血氧饱和度<90%,经急诊床旁胸片证实)者,予胸腔闭式引流后,常可继续手术。对于术中有明显气腹者,可用14G穿刺针于右下腹麦氏点穿刺放气。由于体内二氧化碳较空气弥散和吸收快,建议内镜治疗中使用二氧化碳灌注,一旦发生气肿、气胸或气腹,气体可被很快吸收。
术后处理:术后当天禁食、补液、半卧位、心电监测,观察有无颈部和胸前皮下气肿。术后静脉使用质子泵抑制剂(PPI)3天,并使用抗生素(可选用第一、二代头孢菌素),但用药总时间不应超过48小时;对有气胸、大量出血、高龄及免疫缺陷患者,可酌情延长用药时间。患者在术后应接受胸片、胸部CT检查,了解有无纵隔气肿、气胸、气腹和胸腔积液等。常规术后3天进流食,术后2周进半流食,术后口服PPI 4周。
(2)并发症处理
气胸和气腹:术后如有纵隔、皮下气肿及轻度气胸(肺压缩体积<30%,患者呼吸平稳、血氧饱和度>95%,通常不需要特殊处理;对于肺压缩体积>30%的气胸,可用静脉穿刺导管于锁骨中线与第二肋间隙交界处行胸腔穿刺闭式引流;膈下有少量游离气体、无明显症状者,一般气体可自行吸收;如腹胀明显,可行胃肠减压,必要时用14G穿刺针行腹腔穿刺放气。
胸腔积液:POEM术后胸腔积液发生率约为40%。积液量少、无发热者,一般可自行吸收,不需要特殊处理;对于积液量较大、影响呼吸、高热者,可在超声引导下尽快置管引流。
出血:POEM术后出血发生率较低。由于食管下段肌间隙小血管及侧支循环较丰富,因此手术时应随时冲洗创面并予及时电凝、彻底止血。
若患者在术后出现心率加快、血压下降、胸痛进行性加重或呕血、黑便,应考虑“隧道”内出血可能,此时应及时行胃镜探查,将创面及黏膜下隧道内的积血清除,尽可能暴露创面,用热活检钳电凝止血;如不能明确活动性出血点,可用三腔管食管囊压迫止血。对术后出血者应治疗性应用抗生素。
感染:主要包括黏膜下“隧道”感染、纵隔感染和肺部感染,是POEM术后可能发生的严重并发症。感染原因包括术前食管清洁不充分,术中、术后黏膜下隧道内出血、积液等。因此,术前应充分清洁食管,预防性使用抗生素;气管插管过程中防止误吸;对术中创面进行严密止血,夹闭“隧道”入口前反复用无菌生理盐水冲洗,确保黏膜切口夹闭严密。对于术后肺部炎症、节段性肺不张者,可加强化痰,并静脉使用抗生素。
消化道瘘:包括食管纵隔瘘和食管胸腔瘘等。保持食管黏膜完整性是预防瘘的关键。术中尽量减少黏膜层损伤,可采用金属夹夹闭穿孔;确保“隧道”入口夹闭严密。一旦出现瘘,可用食管覆膜支架堵塞瘘口,同时行胸腔闭式引流。严重者需要胸外科行手术探查做进一步处理。













