英文名称 :Congenital anomaly of esophagus
食管先天性异常一般包括先天性食管闭锁、食管气管瘘及其他有关的畸形,如食管迷生软骨与气管软骨缺损等。这些畸形都很严重且致命,来源均为胚胎前肠发育病变。食管囊肿虽在食管旁,但它来源于中肠。中肠下降后,该囊肿滞留于纵隔,本身与食管无关,解剖上也不与食管相连,不属食管异常。
传统公认的食管闭锁在病理上分为五型(图1),这种分型因对现代治疗及预后意义不大,不少人企图否认,但尚未出现新的公认分型法。
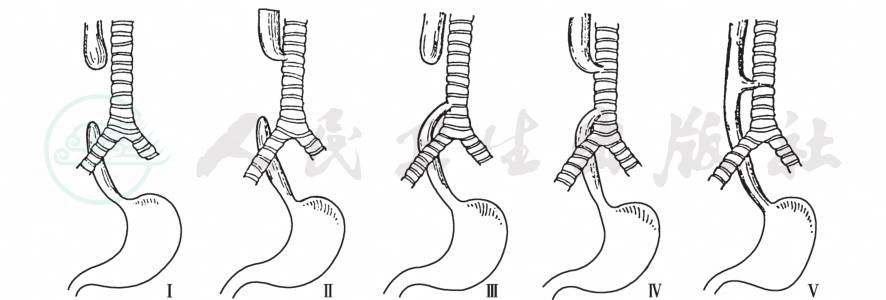
图1先天性食管闭锁、食管气管瘘的类型
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:
Ⅰ型:指远近端均为盲囊。近端扩张位于第4胸椎以上,黏膜为鳞状及移行上皮;远端可长可短,但均在第4胸椎以下,短小萎缩,黏膜为柱状上皮细胞。气管无瘘。
Ⅱ型:指近端与气管交通,远端为萎缩盲端,非常罕见。交通部位在第4胸椎以上气管,胚胎上属于喉气管沟分隔不全。
Ⅲ型:指食管近端扩大为盲囊,位于第4胸椎以上,远端与气管分叉处相通,连接部呈尾状细管,位于第4胸椎。因此,注意近端盲囊位置即可测知两端间距离。两端相距<3cm为ⅢA,>3cm为ⅢB。
Ⅳ、Ⅴ型:指上下两端食管均与气管相通。上下两瘘分开,存在一定距离则为Ⅳ型;两瘘靠近融为一孔,与食管自然连通,则为Ⅴ型或称H形。二者均非常罕见。临床报道病例多为食管上端与颈部气管瘘(H形),为单纯性喉气管沟分隔不全所致。真正在第4胸椎位置的H形瘘则未见报道。
除上述先天性食管闭锁、气管食管瘘外,尚有比较常见的其他畸形:①食管迷生软骨,多在食管下端。前肠与总支气管分离时部分软骨遗留于食管壁内,以后下移形成半环,引起食管狭窄,需手术切除吻合。②另一种同源畸形为气管软骨缺损,可能因为食管气管分离时部分食管壁遗留于气管内,引起该部气管软化,吸气时发生梗阻。局限于气管分叉处者多可切除吻合。也有气管分隔时软骨对合不到位者,需采用各种支撑术式修补,如骨膜垫衬、合金钢丝支撑等手术矫正。
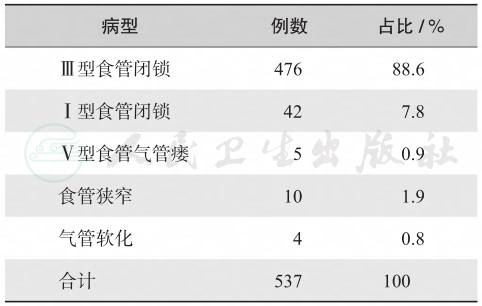
根据首都医科大学附属北京儿童医院统计,40年来食管气管畸形患儿共537例,为临床上常见的病种。其中最多见为Ⅲ型食管闭锁,占88.6%;Ⅰ型食管闭锁占7.8%,颈部食管气管瘘占0.9%,食管狭窄(迷生软骨)占1.9%,气管软化占0.8%(表1)。喉气管裂属耳鼻咽喉科疾病,外科未作统计。
表1先天性食管异常
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:
食管与气管在胚胎上呈同源性,但食管上端与主气管则来自咽腔与腮裂,而食管下端与支气管及肺均来自内胚层前肠的前端。两组在第4胸椎位置互相连接穿通分隔,各自成为有连续性的气管与食管。胚胎第3、4周应完成此发育。胚胎第2周,头端出现鳃弓与咽腔,第4对鳃弓形成甲状骨,以下鳃弓形成环状骨及气管软骨。软骨从两侧对合,在咽腔两侧形成皱褶,为喉气管沟。随着软骨的对合,将食管与气管分开。如果分隔不完全,则出现长短不等的喉食管裂,也可能出现罕见的食管上端气管瘘。食管下端本与肺芽同源,如果气管形成与总支气管相连续而食管近端下降不到第4胸椎,不能与食管远端(前肠前端)相接穿通,则发生食管闭锁。闭锁的食管头端高于第4胸椎,而食管气管瘘位于第4胸椎者,称为Ⅲ型畸形。前部原肠在胚胎期内胚层生长快,使肠管暂时实心化。由于食管远端未与近端相通而发育不良,近肺芽处始终保持实心,至胎儿期就变成了萎缩条索而被吸收或部分吸收,形成气管正常连通但食管上下端相互远离,称为Ⅰ型畸形。其他类型畸形则极罕见。气管不能连续者根本不能生存,故未见有报道。至于因何使胚胎发育受阻,目前不得而知。无论如何,此项发育主要在胚胎8周前完成,至胎儿期(8周以后)已有完整的咽喉及食管、气管。
食管闭锁的治疗属于急症手术。病情较缓和的食管狭窄、迷生软骨与气管软化,虽不太急但也将危及生命,不容拖延。
食管闭锁手术一般有两大类:
1.一期吻合手术
多用于Ⅲ型闭锁(图2)。主要步骤是:右侧第4肋间开胸,经胸膜内或胸膜外向椎旁分离,显露食管近端(口腔侧)。
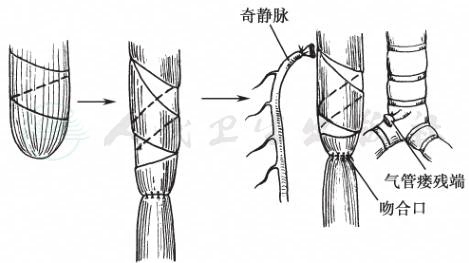
图2Ⅲ型食管闭锁一期吻合
螺旋形切开肌层,延长盲端
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:
(1)螺旋形切开肌层,延长盲端(可经口插粗导尿管作为标志引导),再沿气管分叉显露食管气管瘘及食管远端。必要时事先结扎、切断奇静脉。结扎、切断气管瘘后,将远端与近端行端端吻合术。如果近端太高,可作螺旋形切开肌层,使盲端延长。
(2)近端盲袋粗大时,采用翻瓣成形法延长盲端。
食管壁缝合一般用可吸收性无损伤细针线6-0~4-0缝线一层间断吻合即可。外层用细线间断加固数针。
2.延期吻合手术
多用于Ⅰ型闭锁及近端在第2胸椎以上的长间隔Ⅲ型闭锁,或一般情况不良的患儿(图3A)。
(1)手术步骤
为胃造瘘引流与食管近端经口插多孔吸管持续吸引,以避免呛咳及胃液反流。根据一般情况,于当日、次日或多日后经第4肋间开胸或经胸膜外显露食管远、近盲端及气管瘘。可以事先在作胃瘘时留插管至食管远端,手术时经口插18~24F粗导管至食管近端作为分离的标志。如为Ⅲ型气管瘘,则双重结扎瘘管,不切断。用双头无损伤针带单丝0号尼龙线穿入食管近端,深深刺入导管壁内,从口拔出导管,带出尼龙线。再将尼龙线的另一端无损伤针穿入食管远端,刺入远端导管壁内,经胃瘘拔出导管,带出尼龙线的另一端。剪除两针,在体外将两条尼龙线端打结保留成线弧(图3A)。以后仍经口插多孔管持续吸引,经胃瘘插管进行喂养。3天至1周后反复牵拉保留的线弧,使线周围形成一纤维通隙(图3B)。患儿一般情况平稳后,则剪开保留线弧,带入两条双线。其中一条双线两端打结保留为新线弧;另一条剪断,两端各穿一塑料球,其大小要按食管远、近端内径为准(图3C)。以后每日牵拉3~4次,使两球互相接近。一般在1~2周内两球可互相接触,X线下或B型超声下见两球已完全接紧则拔出两球。由保留线带过粗线或细管经口进行扩张(图3D)。另一条保留线弧扎牢作长期保留。每天带管扩张,逐渐加号至1.5cm直径,即为治疗成功。拔除胃管,经口喂奶。但经口与胃瘘的保留线仍需保留,以备日后扩张时利用。胃瘘口闭合后线弧仍保留,并能拉动。日后随时可经口带扩张器扩张,至少6个月后证实不再狭窄,方可拔除保留线。
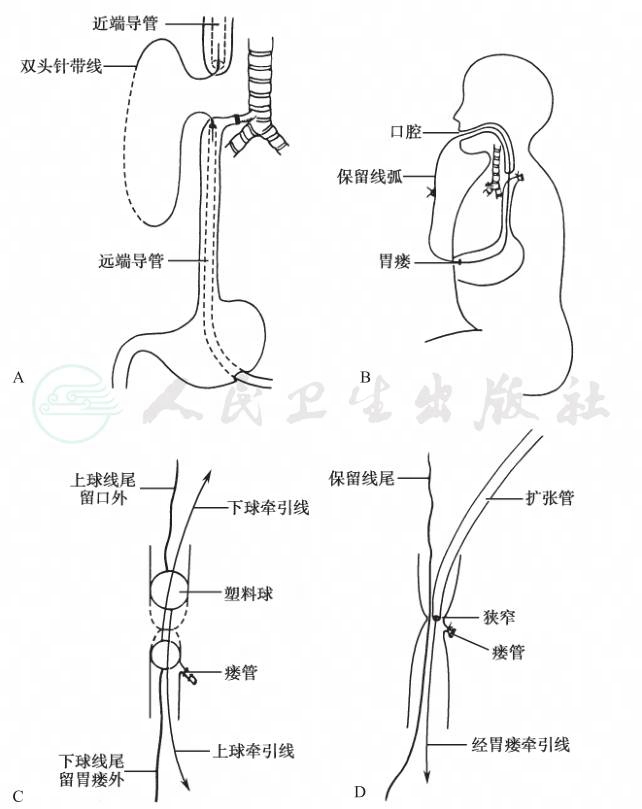
图3Ⅲ型食管闭锁延期吻合
A.双头针带线分别刺入食管近端粗导管和远端导管内;B.保留线弧在体外打结;C.双球牵引;D.保留线带粗管行扩张
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:
近年来,英国学者Spitz对闭锁两端间距较大的患儿施行一期胸胃手术,即将胃提入胸腔与食管近端直接吻合。随诊效果满意,已为国际上公认。此外,其他的一期或延期手术方法很多,均未见广泛采用。
(2)术后并发症
新生儿食管手术属于大损伤性手术,20世纪90年代以前死亡率很高。现在,国内大中心医院的手术水平也已达到90%的成活率。术后早期主要致命性并发症为肺炎与硬肿症,多因术中保持体温不当;术中、术后体温不升,活动能力大减;再加上胸部手术疼痛抑制呼吸运动,肺不能完全张开,以致部分肺萎陷,继而发生肺炎。若再出现手术应激反应与硬肿症引起的播散性血管内凝血、肺出血,患儿则难以救活。因此,术前、术中应注意体温与环境温度及术后注意保暖,基本上可避免硬肿症和肺出血。术后患儿肺活量太小,可以每天3~4次正压吹氧使肺完全张开,避免肺萎陷与肺炎,促使患儿早日康复。
此外,吻合口穿孔发生纵隔炎,约在术后第3、4天出现。胸部伤口表现感染并渗出溢漏。食管造影(有机碘水)可以确诊。如外溢很少,患儿不发热,一般哭闹与呼吸正常,则可从口腔插多孔管持续吸引,并在局部伤口感染处引流。3天内漏口多可愈合。如漏出很多甚至吻合口断裂,则应立即开胸,闭合远端,并固定于胸壁原处。将近端提出至颈部胸锁乳突肌前行食管造瘘。以后再结合病情安排二期食管再造手术。
(3)晚期并发症
指术后开始正常饮食以后,逐渐发现食管吻合口狭窄。患儿吞咽困难,吸奶慢,常呛奶,反复肺炎。食管造影可以确诊狭窄部位及范围(长短),应及时进行食管扩张。
第二种情况为胃食管反流。发病率很高,表现为夜间呕吐、呛咳、反复肺炎。常因想不到反流问题而致诊断比较困难。食管测压,24小时持续查pH,可以确诊。婴儿床斜置45°可以减轻及减少发作。婴儿6个月以后坐、立位时间比卧位时间增多,可逐渐好转。否则,需作Nissen胃底折叠手术。
新生儿时漏诊的食管迷生软骨与气管软骨缺陷也在这时逐渐表现明显。前者表现为吞咽困难及定时大量吐奶(无奶瓣);后者表现为呼吸困难,吸气有声,并有三凹症状。MRI造影可以确诊,及时手术矫正,可以痊愈。













