在19世纪,肺癌还是一种相对少见的疾病。然而在北美和欧洲的男性中肺癌的发病率和致死率的升高贯穿了整个20世纪,并且波及全世界。目前肺癌已经成为全世界范围内最常见的恶性肿瘤之一,并且死亡率在各种恶性肿瘤中居首位,是人类公共卫生安全的最主要威胁之一。据估计,2010年中国肺癌的新发病例数超过60万例(其中男性41.63万,女性18.96万),居恶性肿瘤首位(男性首位,女性第2位),占恶性肿瘤新发病例的19.59%(男性23.03%,女性14.75%)。
1.吸烟
吸烟是肺癌最主要的危险因素,对全球80%男性肺癌患者及至少50%女性肺癌患者产生直接影响。研究表明,吸烟与肺癌的发生呈现一定的剂量-效应关系,吸烟量越多,吸烟年限越长,开始吸烟年龄越早,肺癌的致病风险越高,被动吸烟同样如此。吸烟者肺癌死亡率约为不吸烟者的10倍以上,戒烟后可以减少肺癌发生的危险性。在北美、欧洲及澳大利亚等发达国家,烟草流行于20世纪中期并达到顶峰,其后逐渐下降,与之相对应的是肺癌发病率上升趋势的缓和,甚至出现了下降趋势。
2.遗传易感性
随着分子生物学的发展,关于肺癌遗传易感性的研究取得了较大进展,许多研究资料提示肺癌的发生发展与细胞遗传物质的改变、肿瘤所处的微环境密切相关。某些染色体区域突变,如15q25、5p15、6p21、13q12及22q12等,在肺癌患者中发生率明显增高。我国的一项研究显示,具有家族史的女性亲属罹患肺癌风险比男性更高。但这些基因表达的改变和肺癌的发生、分化及进展的具体关系尚待进一步的研究。
3.环境污染
大气和环境污染是导致肺癌发生的另一个危险因素。近年来,随着全球人口的增长和工业化程度的提高,环境污染日益严重,而大气质量与人群肺癌的发病与死亡显著相关,这可能是非吸烟肺癌患者比例上升的主要外因之一。大气中与肺癌相关的污染物包括颗粒物、二氧化硫、氮氧化物、多环芳烃及综合性污染等;室内空气污染,特别是厨房小环境污染,与女性肺癌的发病有重要的关系。我国是世界上大气污染最严重的国家之一,经济发展与环境保护矛盾突出。国内研究者也已经开始关注大气污染与肺癌的关系,但目前尚缺乏设计严格、大样本的流行病学研究资料。
4.职业暴露
职业暴露也是肺癌的重要致病因素之一,目前已有证据证明能增加肺癌风险的职业接触因素包括石棉、粉尘、电离辐射、无机砷化合物、铬及其化合物、镍及其化合物、氡及氡子体、二氯甲醚、氯化乙烯、芥子气以及煤烟、焦油和石油中的多环芳烃类等。有调查发现,云南个旧锡矿、广西栗木矿、湖南香花岭锡矿、山东淄博陶瓷厂等矿工肺癌死亡率明显高于当地一般居民。
肺癌的分期源自1946年的TNM分期系统,经不断修改现已在世界范围内广泛应用。目前应用的2009年肺癌TNM分期(表1)是国际肺癌研究学会(IASLC)在完成了大量肺癌病例的数据回顾、验证及统计学分析后,向国际癌症防治联合会(UICC)和美国癌症联合委员会(AJCC)提出修改建议并被采纳的,分期同时适用于非小细胞肺癌(non-small cell lung cancer,NSCLC)和小细胞肺癌(small cell lung cancer,SCLC)。分期中具体的淋巴结定义见2009年IASLC提出的肺癌淋巴结图谱(图1)。
表1 2009年IASLC肺癌TNM分期(第七版)
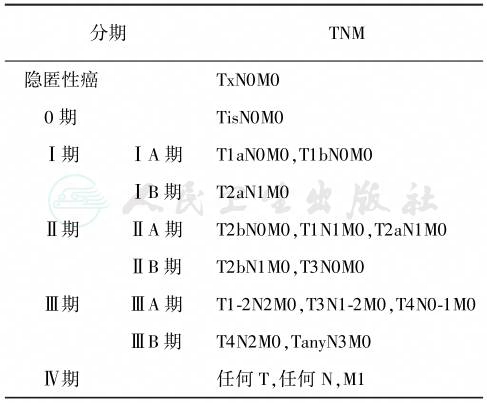
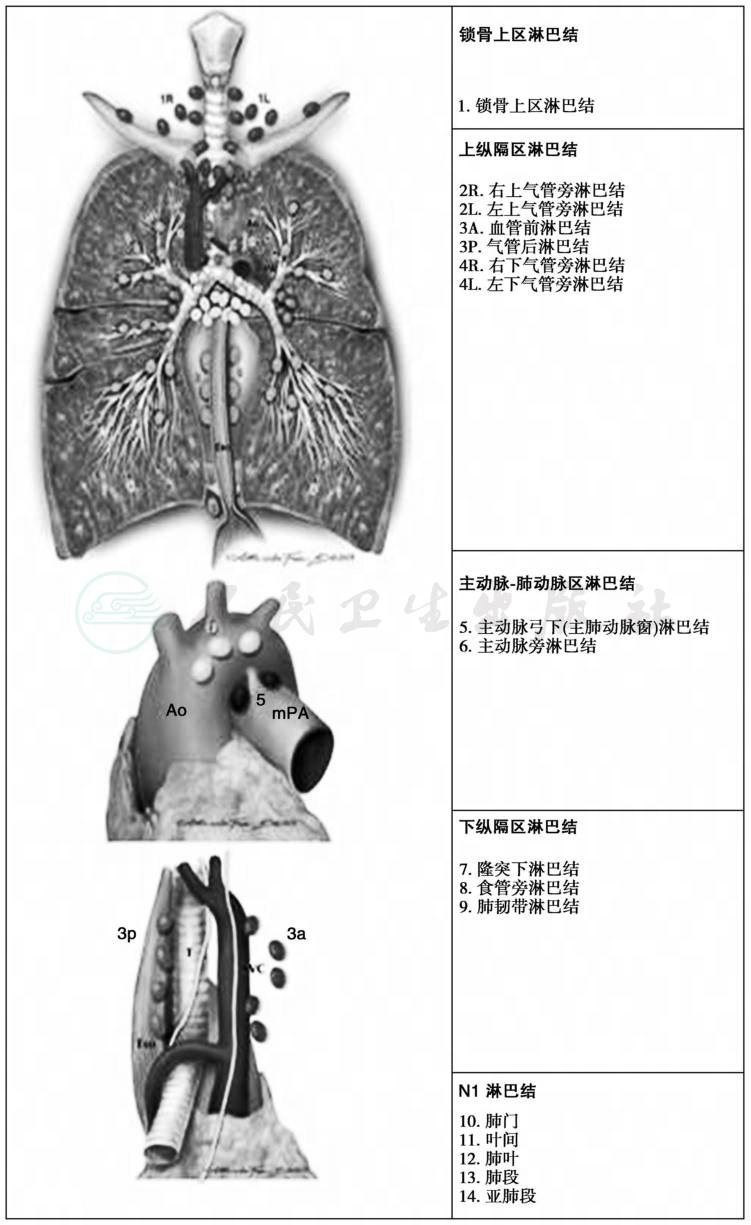
图1 2009年IASLC肺癌淋巴结分布图
原发肿瘤(T)
T0:无原发肿瘤的证据
Tx:原发肿瘤不能被评价,痰或支气管灌洗液中找到恶性细胞,但影像学和支气管镜未发现肿瘤
Tis:原位癌
T1:肿瘤最大径≤3cm,被肺或脏层胸膜包绕,未侵及叶支气管近端
T1a:肿瘤最大径≤2cm
T1b:肿瘤最大径>2cm但≤3cm
T2:肿瘤最大径>3cm但≤7cm,或具有以下任一特征:①侵犯主支气管,距离隆突,>2cm;②侵犯脏层胸膜;③肺不张或阻塞性肺炎波及至肺门区域,但未累及一侧全肺
T2a:肿瘤最大径>3cm但≤5cm
T2b:肿瘤最大径>5cm但≤7cm
T3:肿瘤最大径>7cm;或直接侵及胸壁(含肺上沟瘤)、膈肌、膈神经、纵隔胸膜、壁层心包;或肿瘤位于主支气管内距隆突<2cm,但未侵及隆突;或相关肺不张或阻塞性肺炎波及至一侧全肺;或分开的肿瘤病灶位于同一肺叶
T4:任何大小的肿瘤侵犯下列结构:纵隔、心脏、大血管、气管、喉返神经、食管、椎体、隆突;或分开的肿瘤病灶位于原发肿瘤同侧的不同肺叶
区域淋巴结(N)
Nx:无法判断区域淋巴结是否转移
N0:无区域淋巴结转移
N1:转移至同侧气管旁和(或)同侧肺门淋巴结,包括原发肿瘤直接侵犯
N2:转移至同侧纵隔和(或)隆突下淋巴结
N3:转移至对侧纵隔、对侧肺门淋巴结,同侧或对侧斜角肌或锁骨上淋巴结
远处转移(M)
Mx:无法评价是否有远处转移
M0:没有远处转移
M1:有远处转移
M1a:对侧肺内的单个或多个卫星结节;伴有胸膜转移结节或出现恶性胸腔积液或恶性心包积液
M1b:胸腔外远处转移
1.小细胞肺癌的分期
长期以来,临床上多采用VA分期(由美国退伍军人肺癌研究会制定),将小细胞肺癌分为局限期和广泛期。局限期指病变局限于同侧半胸,能安全地纳入单个放疗照射野;一旦癌症播散至对侧肺脏、转移至对侧纵隔淋巴结、血行转移至远处脏器、或伴随同侧的恶性胸腔积液或心包积液则归于广泛期,无法纳入单个放射野。VA分期用于小细胞肺癌治疗的临床决策简便实用。而2009年IASLC肺癌TNM分期同样适用于小细胞肺癌,尤其适用于选出适合外科手术的T1-2N0期患者。相对于VA分期,TNM分期能更精确地评估预后和指导治疗。
2.临床分期、外科病理分期和再治疗分期
治疗前依据收集到的所有临床资料所作出的分期称为临床分期(cTNM-cStage)。经过外科治疗,疾病的信息来源于手术标本的病理学检查,其准确性更高,此时作出的分期称为外科病理分期(pTNM-pStage)。在肺癌的多学科综合治疗中,第一个学科治疗后转入第二个学科治疗前,进行再次分期,有助于估计前一阶段的疗效和制定下一步的治疗计划并为疗效评价提供参考,此称为再治疗分期(rTNM-rStage)。
近十年来,对于肺癌生物学和治疗的认识取得了显著进步,识别肺癌发生的关键驱动事件使得肺癌的诊治进入个体化治疗的时代。2015年WHO肺癌组织学分类方法较以往更重视了免疫组织化学和分子诊断的重要性,整合了外科、病理学、肿瘤学、分子生物学和放射学等多学科的研究结果。具体如表2所示。
表2 WHO肺癌组织学分类(2015年)

1.腺癌
现在已是最常见的肺癌组织学亚型,特别是在非吸烟,女性和亚洲患者。其常位于肺的周围部分,呈球形肿块,靠近胸膜,大多起源于肺泡或较小的支气管上皮细胞,组织学特征是出现腺体分化和(或)产生黏液。腺癌早期往往没有明显的临床症状,常在胸部X线或CT检查时偶然发现。大体标本上呈现不规则的分叶状外观,切面呈灰白色,肿瘤内可有煤油样色素沉着。2011年,国际肺癌研究学会/美国胸科学会/欧洲呼吸学会[The International association for the study of cancer IASLC)/American thoracic society(ATS)/European respiratory society(ERS)]提出了手术切除肺腺癌的新分类,以往的细支气管肺泡癌这一术语被弃用,引入了原位腺癌和微浸润性腺癌。原位腺癌为一类局限的、小的(≤3cm)腺癌,癌细胞呈贴壁生长,无间质、脉管或胸膜浸润,无乳头或微乳头结构,肺泡腔内无癌细胞聚集。微浸润性腺癌是指一类小的(≤3cm)、局限性腺癌,癌细胞以贴壁生长方式为主,任一视野下间质浸润的最大径≤5mm。如果完全切除,这两者的5年生存率接近100%。
对于手术切除的浸润性腺癌,新的IASLC/ATS/ERS分类对原来的“混合型腺癌”进行细化分类以反映其异质性,记录主要的组织学模式:贴壁型、腺泡型、乳头状型、微乳头状型或实体型,同时其他次要类型的百分率只要>5%,也要依次列举出来。另外,IASLC/ATS/ERS分类规定了四种腺癌亚型:浸润性黏液腺癌(前身为黏液性细支气管肺泡癌)、胶样腺癌、胎儿型和肠型腺癌。浸润性黏液腺癌与KRAS突变强相关,缺乏TTF-1的表达,且常为多中心性。和非黏液型腺癌一样的是,黏液腺癌可以显示不同比例的贴壁生长、腺泡型、乳头型或微乳头结构模式,富含黏液。
2.鳞癌
鳞癌曾经是最常见的肺癌类型,目前约占肺癌的30%。患者年龄多在50岁以上,男性占多数,男女比例约为10∶1,并多有长期大量吸烟病史。其常为中央型肺癌,大多起源于肺段以上的支气管,少数可起源于外周的肺实质,起源于胸膜下较为罕见。位于大气道的鳞癌往往会造成受累的肺叶或者肺段的不张,大体标本上呈现出不规则状,质脆,切面呈灰白色,常可见大片的中心区域坏死,可伴或不伴有钙化。显微镜下可见肿瘤细胞大,呈多边形,胞浆较多,核深染。鳞状分化的形态学特征包括细胞间桥、单个细胞角化和角化珠形成,分化程度差者癌细胞呈小圆形或者梭形,排列无层次。2015年WHO分类依据有无角化珠和细胞间桥等典型特征将鳞癌分为三大类:角化型鳞癌(可见任意比例的角化珠形成)、非角化型鳞癌和基底细胞样鳞癌(基底细胞比例>50%)。
3.神经内分泌肿瘤
神经内分泌肿瘤约占所有肺癌的20%~25%,组织学上,这些肿瘤展示出不同程度的神经内分泌形态,包括器官样巢团、栅栏状、小梁生长和花环样结构。2015年WHO分类将小细胞肺癌、大细胞神经内分泌癌和典型类癌、不典型类癌统一归类为神经内分泌肿瘤,是否出现坏死和核分裂比例是区别这四种神经内分泌肿瘤的主要组织学特征。
小细胞肺癌是一种高度侵袭性的神经内分泌恶性肿瘤,约占所有肺癌的12%~14%,绝大多数患者在诊断时已有远处转移。癌细胞很小,细胞边界不清,胞浆少,胞浆内可有嗜银神经颗粒,核染色质细颗粒状,无明显核仁,核分裂率高(≥11核分裂/10HP),且常伴广泛坏死,能产生5-羟色胺、促肾上腺素等多肽类激素。
大细胞神经内分泌癌是另外一种高度侵袭性的神经内分泌恶性肿瘤,肿瘤细胞显示非小细胞肺癌的细胞学特征,但具有神经内分泌结构(器官样瘤巢、栅栏状、小梁状和花环状结构),免疫组织化学染色至少有一种神经内分泌标记阳性(嗜铬粒蛋白、突触素或CD56)。也常出现坏死,核分裂象多(≥11个/10HPF)。
类癌起源于支气管和细支气管黏膜上皮的神经内分泌细胞,约占肺肿瘤的1%~2%,是儿童最常见的肺肿瘤。90%发生于大支气管,属于中央型肿瘤,10%发生于小支气管,属于周围型肿瘤。类癌主要在支气管黏膜下生长,突入支气管腔内形成表面光滑含有丰富血管的息肉状肿块,易出血。镜下肿瘤具有神经内分泌肿瘤的形态学生长特征:器官样、小梁状、岛状、栅栏状、缎带状、花环样结构。癌细胞小,形态相似,胞核小,染色深,胞浆嗜酸性,含有神经内分泌颗粒。类癌有两个亚型:典型类癌和不典型类癌,鉴别的诊断标准是核分裂象和是否出现坏死。典型类癌核分裂象<2个/10HP,不伴坏死;相反,不典型类癌显示坏死(通常为局灶性或点状)和(或)2~10个核分裂/10HPF。
4.大细胞癌
大细胞癌约占所有肺癌的3%,其本质上是一种排除性诊断,肿瘤没有诊断为腺癌、鳞状细胞癌或小细胞癌的形态特征。典型的大细胞癌往往直径超过5cm,可呈现分叶状外观,切面呈灰白色,偶可表现为鱼肉状,肿瘤内坏死比较多见。癌细胞为大的多角形,有泡状核和突出的核仁,成片或成巢分布。诊断大细胞癌只能基于手术切除标本,对肿瘤整体进行组织学评估,排除局灶分化后才能作出诊断,而不能在小活检或细胞学标本中作出大细胞癌的诊断。
5.腺鳞癌
腺鳞癌在肺癌中的比例小于5%,分别含有至少10%的鳞和腺性分化的非小细胞肺癌。腺鳞癌病理成分较为复杂,同时具备腺癌及鳞癌的恶性生物学特征,既易局部浸润,又易于发生淋巴结转移及血行转移,恶性度高,预后差。
6.唾液腺型肿瘤
唾液腺型肿瘤发病率低,起源于气管支气管黏膜下浆液及黏液腺,多数位于气管或主支气管,是一种异质性较高的肿瘤。最常见的组织学类型为黏液表皮样癌和腺样囊性癌。此类肿瘤大部分恶性程度低,病程缓慢,发生远处转移较少,复发时间较晚,预后较好。极少数高级别者具有较强的侵袭性及转移能力,预后不良。
肺癌的生长速度、扩散和转移取决于肿瘤细胞的组织学分型、分化程度以及患者的免疫功能状态。一般有以下数种转移途径:
1.局部直接蔓延扩散
肿瘤在支气管壁发生后,可以向支气管腔内生长,导致管腔狭窄或者阻塞。肿瘤向腔外生长可以侵入肺组织,并可累及邻近的组织器官。中央型肺癌可以累及纵隔结构。外周型肺癌可以侵及胸膜,引起胸膜腔种植转移和胸膜腔积液,甚至可以累及胸壁。
2.淋巴转移
肺癌早期即可发生淋巴转移。癌细胞首先经支气管和肺血管周围的淋巴管道侵入邻近的肺段、肺叶或支气管旁淋巴结,再根据肿瘤所在部位的不同通过相应的淋巴引流途径到达肺门及纵隔淋巴结,然后转移至锁骨上、前斜角肌和对侧纵隔淋巴结。
3.血行转移
小细胞肺癌早期即可出现血行转移,腺癌亦多见血行转移,晚期鳞癌经血行转移亦不少见。通常癌细胞侵入肺静脉系统,然后回流至左心,随着体循环而转移至全身各处的组织和器官,最常见的转移途径有脑、骨骼、肺内、肝脏和肾上腺等。
4.气道播散
少数肺癌患者,脱落的癌细胞可以经气管、支气管播散,植入至对侧或同侧的肺叶及肺段,形成新的肿瘤病灶。气道播散较常发生于支气管肺泡癌。













