中耳胆脂瘤(middle ear cholesteatoma)是由位于鼓室和或乳突腔内的角化的鳞状上皮细胞、上皮下的结缔组织以及不断堆集的角化碎片形成的团块,周围伴或不伴炎症反应。中耳胆脂瘤的发病机制的主要学说有:①内陷袋学说;②上皮移行学说;③基底细胞层增生学说。近年,有学者提出“局部炎性浸润刺激理论”。但确切机制尚不明确,病理生理过程不是完全清楚。其诱发的反复感染和炎症常导致邻近区域的骨质吸收,甚至可以引起严重的颅内外并发症。儿童中耳胆脂瘤的发病率在 3/100000~15/100000,较之成人,儿童中耳胆脂瘤具有发病更加隐蔽、病变范围更广泛、发展更快、侵蚀性破坏力更强和易复发的特点。因此,对于儿童中耳胆脂瘤的诊治更需要及时,手术方式的选择应兼顾病变的彻底清除、微创及功能重建。
分类及分期
普遍采用EAONO/JOS及JOS关于中耳胆脂瘤的分型、分期。
1.中耳胆脂瘤分类
可分为先天性和后天性两类。
(1)先天性胆脂瘤
是一种于完整鼓膜内侧、有着角化鳞状上皮的不断扩张的囊状团块,出生时就存在,但通常直到婴儿或者儿童早期才被诊断出来;既往没有耳流脓、鼓膜穿孔病史和耳部手术史,但以前有中耳炎或者耳漏病史也不能完全排除先天性胆脂瘤。先天性胆脂瘤通常位于中耳的前上象限,然而,也可能位于后上象限或其他区域(图1)。
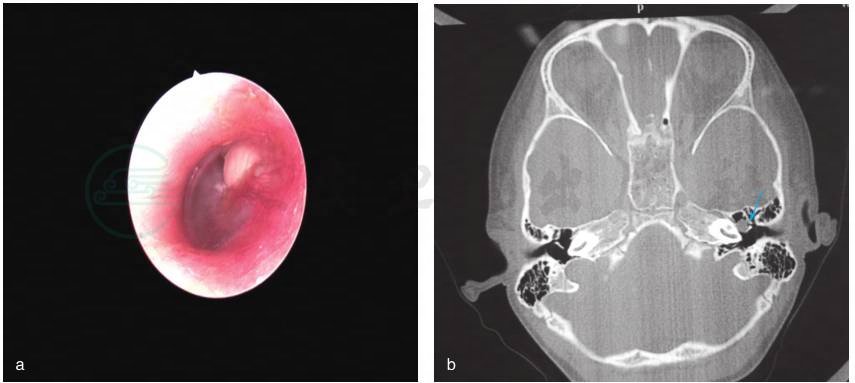
图1 先天性中耳胆脂瘤(左耳)
a.白色囊性团块物位于完整鼓膜内侧前上象限;b.颞骨CT见中鼓室腔前部团块状软组织影(箭头示)
(2)后天性胆脂瘤
是由位于松弛部、紧张部或者两者并存的内陷袋(当内陷袋失去自洁能力、角化碎片开始堆积的时候,内陷袋逐渐发展成为后天性胆脂瘤)以及穿过基底膜的基底细胞侵犯发展而来,可能继发于中耳压力调节功能紊乱,也可能继发于由以前的中耳炎、创伤、医源性因素导致的鼓膜穿孔。因此,将后天性胆脂瘤分为内陷袋性胆脂瘤和非内陷袋性胆脂瘤。内陷袋性胆脂瘤进一步分为松弛部胆脂瘤(上鼓室胆脂瘤)、紧张部胆脂瘤、松弛部和紧张部皆有的胆脂瘤;非内陷袋性胆脂瘤进一步分为继发于鼓膜穿孔的胆脂瘤(后天继发性胆脂瘤)、继发于创伤或者耳科手术的胆脂瘤(图2)。
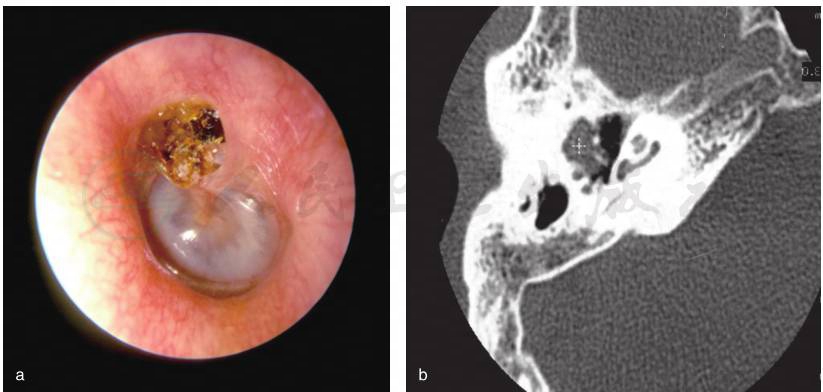
图2 后天性松弛部内陷袋性胆脂瘤(左耳)
a.鼓膜松弛部内陷囊袋,内有胆脂瘤上皮堆积,表面痂皮覆盖;b.颞骨CT见听骨链外侧团块状软组织影,盾板骨质破坏吸收,骨质周缘光滑锐利
2.中耳胆脂瘤的分期
(1)中耳空间的划分(STAM系统):中耳和乳突腔划分为4个区域:手术难于进入的区域(S),鼓室腔(T),上鼓室(A),乳突(M)。S区域包括 S1(咽鼓管上隐窝,也叫上鼓室前隐窝)和S2(鼓室窦)。上鼓室的后界是砧骨短脚的末端或者砧骨窝,乳突包括鼓窦和乳突气房(图3)。
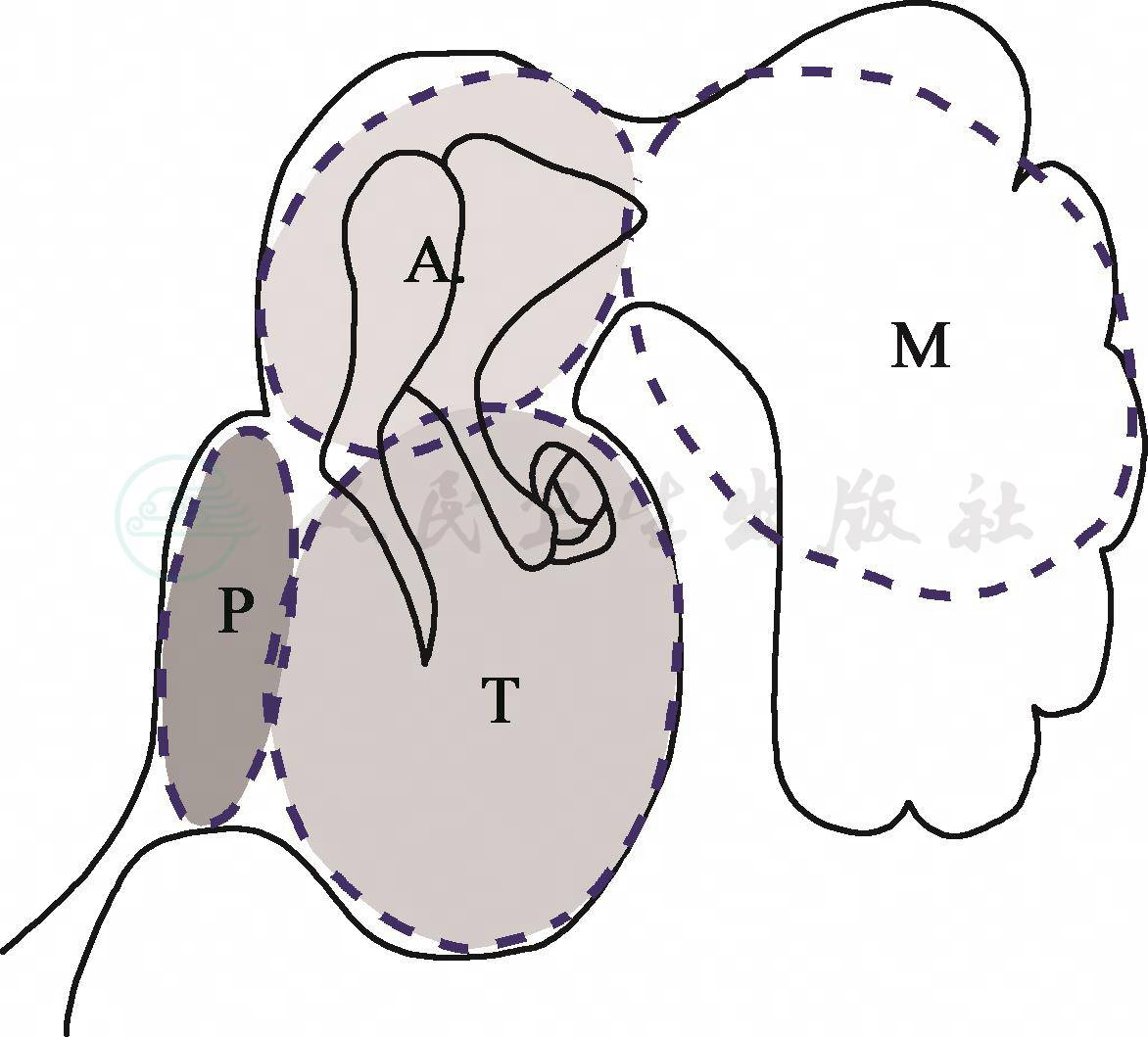
图3 中耳空间的划分(STAM系统)
手术难于进入的区域(S),鼓室腔(T),上鼓室(A),乳突(M)
(2)EAONO/JOS分期系统在松弛部胆脂瘤、紧张部胆脂瘤、先天性胆脂瘤和继发于紧张部穿孔的胆脂瘤中的应用
Ⅰ期:胆脂瘤局限于原发部位,①松弛部胆脂瘤位于上鼓室(A);②紧张部胆脂瘤、先天性胆脂瘤、继发于紧张部穿孔的胆脂瘤位于鼓室腔(T);
Ⅱ期:包括两个或者两个以上区域;
Ⅲ期:胆脂瘤伴有颅外并发症或者病理状态,包括:面神经麻痹、迷路漏(具有膜迷路损伤的风险状态)、迷路炎、耳郭后脓肿或者漏、颧骨脓肿、颈部脓肿、耳道壁破坏(超过一半长度的骨性外耳道)、天盖的破坏(缺损需要手术修复)、粘连性中耳炎(鼓膜紧张部的完全粘连);
Ⅳ期:胆脂瘤伴有颅内并发症:化脓性脑膜炎、硬脑膜外脓肿、硬脑膜下脓肿、脑脓肿、乙状窦血栓和进入乳突的脑疝。
此分期系统不能应用于岩骨的胆脂瘤。
中耳胆脂瘤一旦确诊,首选手术治疗。手术治疗的原则为彻底清除胆脂瘤病变,以预防颅内外并发症,尽可能保存或重建传音结构,以提高听力。
临床研究证实手术效果(术后听力结果、术后胆脂瘤复发率)与以下因素有关:胆脂瘤类型(松弛部、紧张部或者两者并存),锤骨柄和镫骨上骨上部结构的病变状态(存在,不存在),疾病严重程度,中耳通气情况(充气,积液),黏膜病变(保存,不保存)和随访时间。病变范围越广,胆脂瘤分期级别越高,术后听力结果越差,胆脂瘤复发率越高。紧张部胆脂瘤的术后复发率高于松弛部胆脂瘤。除了上述与疾病相关的预后因素外,还应考虑到初始病理,因为初始病理与手术方式的选择密切相关,手术方式是术后听力和复发的重要预后因素之一。
治疗中耳胆脂瘤的手术种类繁多,术式的选择应根据胆脂瘤的类型、分期、咽鼓管功能状况、中耳感染程度、黏膜病变情况、听力受损类型及程度、有无并发症、乳突发育情况,以及术者的手术技能等条件综合考虑决定。
儿童中耳胆脂常选择的术式有:完壁式乳突切除+鼓室成形术、开放式乳突切除+鼓室成形术、经耳道上鼓室切开+鼓室成形术以及经耳道耳内镜手术。中耳胆脂瘤的手术方法和疗效多年来一直在热议中,传统的手术技术(完壁式、开放式)都有他们自己的优缺点。
完壁式技术在解剖学上保留耳道后壁,使其接近正常的生理结构,术后耳道自洁功能良好,听力恢复更好。尽管完壁式手术确有许多优点,但术后胆脂瘤的累计复发率(包括胆脂瘤残存率及胆脂瘤复发率)较高。Tomlin等通过Meta分析发现,完壁式技术胆脂瘤的复发率为9%~70%。Harris等的一项综合分析表明,完壁式技术的复发率为29.4%,开放式技术的复发率为16.0%。中耳采用内镜辅助技术可以清除显微镜难以观察到的隐匿部位(鼓室窦、咽鼓管上隐窝)的病变,显著降低胆脂瘤残存及复发。多项研究证实,完壁式技术结合上鼓室乳突腔填塞,可以显著降低术后胆脂瘤的复发率。因此考虑术式选择时,首先考虑接近生理结构的完壁式术式。无疑会更加提高患儿的生活质量。
开放式技术切除了外耳道后壁,胆脂瘤清除的更彻底,术后残留及复发率低。但由于小儿乳突气房多发育良好,因而术后会留有较大术腔,丧失了外耳道的自洁功能,导致根治腔后遗症,术腔易感染,需终生定期复查清理术腔积存的上皮组织,且术后听力恢复较差。因而,对于儿童中耳胆脂瘤,选择开放式术式需慎重。但对伴有颅内外并发症、病变范围广泛、乙状窦极度前移、天盖低垂、骨质缺损(鼓室天盖、外耳道壁、乙状窦区破坏严重等)的患者优先选择开放式。多位学者提出了新的技术解决开放式乳突切除术后大术腔的问题,如上鼓室乳突腔填塞术、外耳道后壁重建技术,结果证明安全有效。
近年来耳内镜外科技术发展迅猛,耳内镜外科的优势在于高清图像、视野广阔、抵近观察,可以观察到隐匿病变,可以利用自然腔隙处理复杂病变,减少对于周围重要组织结构的牵拉,创伤小。耳内镜下中耳胆脂瘤手术分为全耳内镜手术和耳内镜联合(或辅助)显微镜手术。全耳内镜手术是指独立使用耳内镜经外耳道进入行手术操作,是目前最直接、创伤最小的手术入路。全耳内镜下中耳胆脂瘤切除手术一般适用于病变局限于鼓室内(前鼓室、下鼓室、后鼓室、上鼓室等)、不超过鼓窦的原发性或继发性胆脂瘤。耳内镜联合(或辅助)显微镜手术一般适用于胆脂瘤不只局限于鼓室内,而是继续向后延伸,超过鼓窦,侵犯乳突者,这时两者联合可以很大程度上降低胆脂瘤残留及复发的风险。
关于胆脂瘤切除后听骨链的重建时机,有两种方案:一期重建或6~24个月后二期手术重建。选择听骨链重建时机需考虑两个因素:中耳黏膜感染的严重程度和听骨链的病变程度。对于病变范围小、黏膜感染轻、镫骨上结构存在的病例可行一期听骨链重建术。对于病变范围广、黏膜感染重、镫骨上结构破坏的病例,选择二期听骨链重建更合理。Prasad SC等发现计划二期手术中胆脂瘤残留率46.1%。随着年龄的增长,残余胆脂瘤的发生率趋于下降。
儿童胆脂瘤的复发和残留率是成人患者的2.6倍,可达37%。残留与术后中耳或乳突腔残留的胆脂瘤基质有关,耳镜检查无病理发现,鼓膜完整闭合,无内陷或穿孔。复发临床表现鼓膜穿孔、内陷和/或上鼓室外侧壁或外耳道后壁破坏。术后需至少5年的长期随访。由于隐蔽部位的病变残留不容易通过耳镜检查发现,颞骨的薄层CT不能区分软组织类型。因而初次术后6~24个月的二次翻查手术,依然是诊断复发或残留疾病的标准。但患者将面临听力、前庭系统以及面神经可能损伤的风险。近十年,磁共振弥散加权成像技术(DW-MRI)为中耳胆脂瘤的术后随访提供了一种无创影像学替代方案。磁共振弥散加权成像对颞骨胆脂瘤的诊断有高度的敏感度和特异度,可以发现耳镜检查中不易看到的解剖区域的病变,为胆脂瘤术后随访提供了准确的依据,此外DW-MRI无辐射损伤,因此对儿童特别有益。可作为传统需要二期翻查手术的替代方案,避免了二次手术可能带来的创伤和风险。













