英文名称 :juvenile idiopathic arthritis
中文别名 :幼年类风湿关节炎;Still病;幼年慢性关节炎;幼年型关节炎
幼年特发性关节炎(juvenile idiopathic arthritis,JIA)是小儿时期常见的风湿性疾病,以慢性关节滑膜炎为主要特征,并伴有全身多脏器功能损害,也是造成小儿时期残疾和失明的重要原因。本病临床表现差异很大,可分为不同类型,故命名繁多,如幼年类风湿关节炎(juvenile rheumatoid arthritis,JRA)、Still病、幼年慢性关节炎(juvenile chronic arthritis,JCA)及幼年型关节炎(juvenile arthritis,JA)等。为了便于国际间协作组对这类疾病的遗传学、流行病学、转归和治疗方案实施等方面进行研究,近十多年国际风湿病联盟儿科委员会专家组经过多次讨论,将儿童时期(16岁以下)不明原因的关节肿胀并持续6周以上者,命名为幼年特发性关节炎(JIA)。本病除关节炎症和畸形外,全身症状可以很明显,如发热、皮疹,肝、脾及淋巴结肿大,胸膜炎及心包炎等。多数病例预后良好,少数可发展为慢性过程,严重影响运动功能。
病因至今尚不清楚,可能与多种因素如感染、免疫及遗传有关。
1.感染因素
虽有许多关于细菌(链球菌、耶尔森菌、志贺菌、空肠弯曲菌和沙门菌属等)、病毒(微小病毒B19、风疹病毒、EB病毒、柯萨奇病毒和腺病毒等)、支原体和衣原体感染与本病有关的报道,但都不能证实这些感染是诱发本病的直接原因。
2.免疫学因素
支持本病为自身免疫性疾病的证据有:
(1)部分病例血清中存在类风湿因子(RF,抗变性IgG抗体)和抗核抗体(ANA)等自身抗体。
(2)关节滑膜液中有IgG包涵体和类风湿因子的吞噬细胞(类风湿关节炎细胞,RAC)。
(3)多数患儿的血清IgG、IgM和IgA上升。
(4)外周血CD4+ T细胞克隆扩增。
(5)血清炎症性细胞因子明显增高。
3.遗传因素
很多资料证实本病具有遗传学背景,研究最多的是人类白细胞抗原(HLA),发现具有HLA-DR4、DR8和DR5位点者是JIA的易发患者群。其他如HLA-DR6、HLA-A2等也和本病发病有关。此外,某些原发性免疫缺陷病如低丙种球蛋白血症、选择性IgA缺乏症及先天性低补体血症患儿易罹患本病。
综上所述,本病的发病机制可能为:各种感染性微生物的特殊成分作为外来抗原,作用于具有遗传学背景的人群,激活免疫细胞,通过直接损伤或分泌细胞因子、自身抗体触发异常免疫反应,引起自身组织的损害和变性。尤其是某些细菌、病毒的特殊成分可作为超抗原,直接与具有特殊可变区β链(Vβ)结构的T细胞受体(TCR)结合而激活T细胞,激发免疫损伤。自身组织变性成分(内源性抗原)如变性IgG或变性的胶原蛋白,也可作为抗原引发针对自身组织成分的免疫反应,进一步加重免疫损伤。
关节呈慢性非化脓性滑膜炎症,早期呈现水肿、充血、纤维蛋白渗出,淋巴细胞和浆细胞浸润。轻者可完全恢复正常。反复发作者,滑膜增厚呈绒毛状向关节腔突起,附着于软骨上,并向软骨延伸形成血管翳,最终侵蚀关节软骨,随之关节面粘连融合,由纤维性或骨性结缔组织所代替,导致关节强直和变形。受累关节附近可有腱鞘炎、肌炎、骨质疏松及骨膜炎。类风湿结节的病理所见为均匀无结构的纤维素样坏死,外周有类上皮细胞围绕。胸膜、心包膜及腹膜可见纤维性浆膜炎。淋巴结呈非特异性滤泡增生。皮疹部位的皮下毛细血管周围有炎症细胞浸润。眼部受累时为虹膜睫状体的肉芽肿样浸润。
实验室检查的任何项目都不具备确诊价值,但可帮助了解疾病程度和除外其他疾病。急性期可有轻至中度贫血,中性粒细胞计数增高,以全身型起病者尤为突出,可呈类白血病反应,白细胞计数高达75×109/L。血清α2和γ-球蛋白升高,白蛋白降低,IgG、IgM、IgA均增高,以IgG1和IgG3增高为著。血沉增快,炎症性反应物质如C反应蛋白、肿瘤坏死因子、IL-1、IL-6活性可增高,表明急性炎症过程的存在。40%病例出现低中滴度的抗核抗体,但与疾病的进程和预后无关。多关节炎型中发病年龄较大者,血清类风湿因子阳性,提示关节损害严重,日后易后遗运动障碍。尿常规检查一般正常。关节腔滑膜液混浊,可自行凝固,蛋白质含量增高,糖含量降低,补体量下降或正常,细胞数明显增高,以中性粒细胞为主。
早期(病程1年左右)显示关节附近软组织肿胀,关节腔增宽,近关节处骨质疏松,指、趾关节常有骨膜下新骨形成;后期关节面骨质破坏,以腕关节多见,骨骺早期关闭,骺线过度增长,关节腔变窄甚至消失。受累关节易发生半脱位。其他影像学检查如骨放射性核素扫描、超声波和MRI均有助于发现骨关节损害。
本病尚无特效治疗,但若处理得当,至少75%的患儿可免致残疾。JIA的治疗原则是:控制病变的活动度,减轻或消除关节疼痛和肿胀;预防感染和关节炎症的加重;预防关节功能不全和残疾;恢复患儿的关节功能及生活与劳动能力。
1.一般治疗
保证患儿适当休息和足够的营养。除急性发热外,不主张过多地卧床休息。宜鼓励患儿参加适当的运动,尽可能像正常儿童一样生活。采用医疗体育、理疗等措施可防止关节强直和软组织挛缩。为减少运动功能障碍,可于夜间入睡时以夹板固定受累关节于功能位。此外,心理治疗也很重要,应克服患儿因患慢性疾病或残疾而造成的自卑心理,增强自信心,使其身心得以健康成长。
2.药物治疗
(1)非甾体抗炎药(non-steroidal anti-inflammatory drugs,NSAIDs)
儿童常用的NSAIDs见表1。
表1 儿童常用的NSAIDs
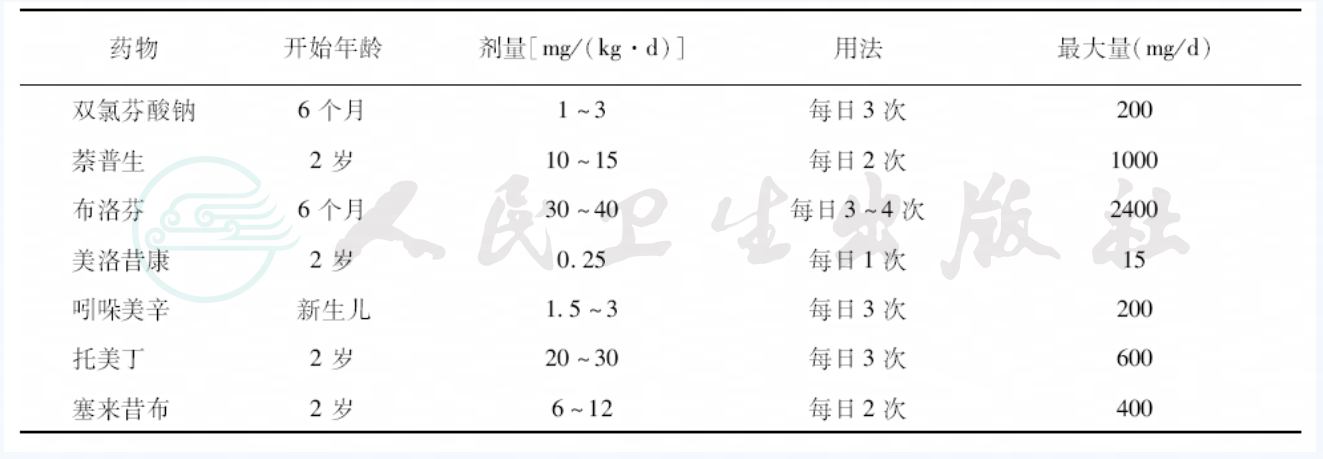
布洛芬为最常用的NSAIDs,胃肠道副作用轻微,较易耐受,对于控制发热有较好的效果,尤其多用于全身型JIA患儿。双氯芬酸和萘普生也较常用,对减轻疼痛、缓解关节肿胀有较好的作用。吲哚美辛有较强的抗炎作用,可以选用于全身型JIA,但由于其胃肠道副作用较大而限制了其应用,选择栓剂可以减少胃肠道副作用。对于NSAIDs的选择因人而异,每个个体对NSAIDs的疗效反应并不一致,如果用药4周无效时,换用另一种NSAIDs可能会有效,但要避免两种NSAIDs同时应用,以免增加其毒副作用。
和成人相比,儿童应用NSAIDs时的胃肠道副作用相对较轻,所以通常选用传统的NSAIDs用于JIA的治疗,大部分患儿均可耐受。如果患儿胃肠道对NSAIDs难以耐受时,可以选用COX-2抑制剂(西乐葆)。由于儿童本身心血管的高危因素较成人少,所以除特殊情况外,NSAIDs对于儿童的心血管副作用并不需要特别关注。值得注意的是,个别儿童可能对NSAIDs过敏,严重者表现为渗出性多形红斑,可有多脏器功能损害,眼结膜严重受累可能致盲,所以用时需询问过敏史。
(2)缓解病情抗风湿药(disease modifying anti-rheumatic drugs,DMARDs)
即二线药物,因为应用这类药物至出现临床疗效所需时间较长,故又称慢作用抗风湿药(slow acting anti-rheumatic drugs,SAARDs)。近年来认为,在患儿尚未发生骨侵蚀或关节破坏时及早使用本组药物,可以控制患儿病情进展。
羟氯喹(hydroxychloroquine):剂量为每日5~ 6mg/kg,总量不超过0.25g/d,分1~2次服用,疗程3个月至1年。不良反应可有视网膜炎、白细胞减少、肌无力和肝功能损害。
柳氮磺吡啶(sulfasalazine):剂量为每日30~ 50mg/kg,服药1~2个月即可起效。副作用包括恶心、呕吐、皮疹、哮喘、贫血、骨髓抑制、中毒性肝炎和不育症等。
其他:青霉胺(d penicillamine)、金制剂(gold salt)如硫代苹果酸金钠(myochrysine)等。
(3)肾上腺糖皮质激素
虽可减轻JIA关节炎症状,但不能阻止关节破坏,长期使用有软骨破坏及发生骨质无菌性坏死等副作用,且一旦停药将会严重复发,故无论全身或关节局部给药都不作为首选或单独使用,应严格掌握应用指征。
全身型:糖皮质激素需与非甾体抗炎药物等联合使用。在炎症反应较重时常需大剂量甲泼尼龙冲击治疗,剂量为每次10~20mg/kg,最大量为1g,视病情连用3~5天。急性期口服泼尼松按每日0.5~1mg/kg(每日总量≤60mg),分次服用。一旦体温得到控制即逐渐减量至停药。
多关节型:对NSAIDs和DMARDs未能控制或炎症反应较剧烈的患儿,加用小剂量泼尼松口服,按每日0.5~1mg/kg(每日总量≤60mg),可使原来不能起床或被迫坐轮椅者症状减轻,过着基本正常的生活。
少关节型:不主张用肾上腺皮质激素全身治疗,可酌情在单个病变关节腔内抽液后进行局部注射治疗。
虹膜睫状体炎:轻者可用扩瞳剂及肾上腺皮质激素类眼药水点眼。对严重影响视力患者,除局部注射肾上腺皮质激素外,需加用泼尼松口服。虹膜睫状体炎对泼尼松很敏感,无需大剂量。
银屑病性关节炎:不主张用肾上腺皮质激素。
(4)免疫抑制剂
甲氨蝶呤(methotrexate,MTX):剂量为10~ 15mg/m2,每周1次顿服,服药3~12周即可起效。MTX不良反应较轻,有不同程度胃肠道反应、一过性转氨酶升高、胃炎和口腔溃疡、贫血和粒细胞减少等。长期使用可能发生B细胞淋巴瘤。
来氟米特:最常见的副反应是腹泻、肝转氨酶升高、脱发、皮疹、白细胞下降和瘙痒等。
环孢素A:可以单独使用,也可以与甲氨蝶呤配合使用,在风湿疾病常用的剂量是3~5mg/(kg·d)。在巨噬细胞活化综合征和重症全身型初始可以静脉应用,需要监测药物血浓度。副反应包括齿龈增生、多毛症、肾功能不全和高血压。
环磷酰胺(CTX):可以用于难治型幼年特发性关节炎全身型,激素及甲氨蝶呤、环孢素A治疗效果差,病情易反复或激素不敏感、激素依赖的患儿应用环磷酰胺每次300~500mg/m2,每月1次,可以配合其他免疫抑制剂,但需要注意药物副作用,尤其肝功能损害和骨髓抑制。
沙利度胺(thalidomide):又名反应停,其具有特异性免疫调节作用,能抑制单核细胞产生肿瘤坏死因子(TNF),还能协同刺激人T淋巴细胞,辅助T细胞应答,并可抑制血管的形成和黏附分子的活性。沙利度胺用于幼年特发性关节炎各型,可有效缓解关节症状和控制体温,但用于青春期女性患者时需监测妊娠试验,阴性者才可使用。
(5)生物制剂
用于治疗幼年特发性关节炎取得了良好的效果。但可能的不良反应包括结核感染、其他机会致病菌感染、肝炎及肿瘤的发生等,使用前需常规行PPD试验、拍摄胸片和肝炎病毒抗体检测等。目前常用于JIA的两类生物制剂如下:
TNF抑制剂:以TNF-α为靶向的生物制剂包括肿瘤坏死因子受体抗体融合蛋白——依那西普及国产制剂益赛普和强克,人鼠嵌合肿瘤坏死因子单克隆抗体——英夫利昔单抗及完全人源化的肿瘤坏死因子单克隆抗体——阿达木单抗。肿瘤坏死因子受体抗体融合蛋白适用于关节症状比较明显的患者,每次剂量为0.4mg/kg,每周2次皮下注射治疗。患者经传统的标准治疗后反应不佳或不能耐受传统治疗,患者处于病情活动期均为英夫利昔单抗治疗的适应证。用法为3~5mg/kg,缓慢静脉点滴,在接受过第1剂注射后,第2及第3剂注射将分别于之后第2及第6周进行。然后,每6~8周接受一次注射。应用英夫利昔单抗治疗可达很好的临床疗效,并可抑制影像学上的疾病进展。但该药是静脉用药,可引起1%的患者发生严重过敏反应。另外,反复静脉用药后可产生抗英夫利昔单抗抗体,而同时应用甲氨蝶呤可减少抗体产生。阿达木单抗目前在儿童尚未使用IL-6抑制剂:人源型抗人白细胞介素-6(IL-6)受体抗体托珠单抗已在中国上市。用于难治性全身型JIA有较好的疗效。托珠单抗用法为静脉滴注给药,每次8~12mg/kg,每2周一次。之后根据临床缓解程度适当延长用药间隔时间。其最常见的不良反应是感染、胃肠道症状、皮疹和头痛。
(6)其他
大剂量IVIG可用于治疗难治性全身型JIA。
3.理疗(physical therapy)
对保持关节活动、肌力强度极为重要。尽早开始保持关节活动及维持肌肉强度的锻炼,有利于防止发生或纠正关节病残。
4.矫形外科处理
(1)保守疗法
关节局部的护理十分重要,它足以决定病程平稳后的最终效果。护理原则是关节局部休息,解除肌肉痉挛,预防畸形和维持活动的关节。为此可用牵引、双页石膏、局部透热和功能练习。依据病程的阶段、炎症的程度以及畸形的类型和轻重,决定治疗的方式。急性期开始时最好收患儿入院进行全面检查并开始治疗。膝和髋关节受累时,用Russel牵引,一方面沿大腿方向做皮肤牵引,并在胫骨近端的下方做水平方向的牵引(不是股骨下端)。在皮牵引的过程中每天要帮助患儿做几次锻炼。畸形矫正后,关节用双页石膏保护,保持关节的正常位置,防止畸形复发。同时,每天取下石膏练习几次活动。
波及腕、踝和肘关节的病例,从开始就要用双页石膏板保护,以解除肌肉痉挛和防止畸形。以后每天要解除石膏练习活动数次。如出现腕、肘的屈曲畸形,可重复用伸直石膏逐渐矫正。急性期不能使用楔形石膏勉强矫正畸形。为了保持关节的营养,需要做些关节活动锻炼,并逐渐增加关节活动的范围。锻炼肌力可以防止肌肉萎缩,但要避免由此造成的疲乏和疼痛。练习时要注意关节的活动范围,但也不要达到不舒服的程度。达到一定活动限度以后,逐步增加活动范围。自主活动更要锻炼。最初可侧卧,消除地心引力,然后再做抗地心引力的动作。有肌肉静止性挛缩时,可做一些轻柔的被动推拉。开始除练习运动外,其余时间用双页石膏固定。关节积液消退、滑膜肥厚减轻时,则逐渐延长不固定的时间,白天间断使用石膏,夜间则持续固定,直到疾病完全静止。
急性期不能负重。炎症消退后可架双拐走路。此后逐渐增加下肢负重和延长走路的时间。单侧下肢关节受累可用三点负重走路。如双下肢发病,则用四点双拐走路。幼儿架拐走路困难,故可待急性炎症彻底消退,再恢复走路。膝、髋关节炎偶可用坐骨负重支架。踝、足发病者可用髌韧带负重支架。
大部分治疗在家里进行,因此家长应全面了解治疗方案。
透热能缓解疼痛和关节强直。辐射热或短波热疗容易发生烧伤,因而小儿不使用。热水盆浴是潮湿热疗的有效方法,小儿对此也容易接受。由于水浮力,肢体更容易做自动活动练习。肘、膝关节也可用局部热敷,手和足做蜡疗较为合适。
在关节炎急性期如不能有效地防止畸形,日后屈曲挛缩可能很僵,需要更为有力的矫正。膝和肘关节的屈曲多见。膝关节畸形,膝前垫是直接的纠正力量,将股骨下端和胫骨上端向后推,牵拉膝后关节囊、侧副韧带和短缩的前十字韧带。
(2)手术治疗
只是治疗的一个方面。真正适宜手术治疗的只是少数。类风湿关节炎施行滑膜切除可防止关节受损。目前对保守治疗9~12个月仍不能缓解滑膜肿胀的病例,多推荐滑膜切除。滑膜切除术的指征是膝、髋和肘等大关节,骨和关节软骨无明显破坏以及关节积液1年以上有滑膜增厚者。术后可防止关节破坏,改进关节功能。同时,切除一个或多个关节的滑膜还可以改善患儿全身状况。滑膜切除后,可再生一正常滑膜。切除滑膜的关节,日后若疾病复发也常不再受累。有全身症状的多数关节处于急性炎症阶段的病例不适宜做滑膜切除,但也应区别对待。
小儿部分滑膜切除较全部切除更为安全,术中要注意防止损伤骺板。
慢性类风湿关节炎,偶需手术矫形,挽回关节功能。例如长骨的对线不佳,可做旋转或改变角度的截骨术。膝后关节囊切开和延长腘绳肌腱以矫正膝关节的屈曲挛缩。其他关节有的可行关节成形术或关节融合术。手术技术和术后护理与成人相同。













