椎基底动脉系统负责脑干、枕叶、小脑及丘脑等重要脑区的血供,与人的视觉、精细运动、躯体平衡、脑神经功能及意识状态维持等密切相关。当椎基底动脉狭窄引起供血不足时,可出现视功能障碍、眩晕、共济失调、耳鸣及多根脑神经功能障碍等一系列异常表现,严重时发生脑卒中,危及生命。患者常因伴有的眼部症状首诊于眼科。
椎基底动脉狭窄导致供血不足的常见原因有:椎基底动脉硬化、大动脉炎、颈椎病、血管痉挛、椎基底动脉先天畸形及变异、头颈部外伤等。其中,血管痉挛是中青年患者椎基底动脉供血不足的主要病因,常见诱因有:自主神经功能紊乱、情绪变化、季节交替、劳累等。需要指出的是,许多椎基底动脉供血不足患者是多种因素共同参与而发病,并非单一病因所致。
动脉粥样硬化可以发生在椎基底动脉全程,但以椎动脉起始段最为常见,此处是脑血管最易发生狭窄的部位之一,发生率仅次于颈内动脉的颈动脉分叉处。近25%的缺血性脑卒中发生在椎基底动脉系统;许多椎基底动脉狭窄没有临床症状,50%的患者以卒中为首发症状;有短暂性脑缺血发作的患者,预示着5年后有22%~30%的脑卒中发生率。椎基底动脉系统卒中的死亡率为20%~30%,明显高于颈动脉系统;无卒中发生的有症状椎基底动脉狭窄患者的长期生存率也偏低。椎基底动脉系统卒中的预后,与神经系统症状严重程度、是否有动脉病变、梗死部位、程度及缺血发生机制有关。椎基底动脉狭窄常伴冠心病、心肌梗死,心源性栓子脱落是导致其发生卒中的首要原因,此点有别于颈动脉系统;6个月内发生过椎基底动脉卒中或短暂缺血的患者,35%伴有冠状动脉疾病。
椎基底动脉狭窄有时难以诊断,患者主诉多变,且这些症状易与其他系统疾病混淆,导致临床医生忽视椎基底动脉供血不足的存在;一些无创性影像检查手段常不能很好显示椎动脉起始部。这些因素可能会掩盖部分椎基底动脉狭窄患者。
椎动脉、基底动脉及其分支血管构成椎基底动脉系统,负责脑部血供的20%~30%,供应脑干大部、小脑中部上部和蚓部、枕叶、颞叶下部、中脑、丘脑一部、内囊后部等区域。其中,枕叶是视觉中枢,脑干内由脑神经核、神经传导束,这些都与正常视功能密切相关。
椎动脉分为左、右两支,是锁骨下动脉发出的第一个主要分支;经枕大孔入颅,两支椎动脉在脑桥尾部汇合成为基底动脉。椎动脉从锁骨下动脉几乎垂直发出,管径只有3~5mm,锁骨下动脉的血液仅有小部分直接进入椎动脉;其血流动力学与颈内动脉不同,形成的粥样斑块类型也不同。椎动脉的斑块比较光滑,不易形成溃疡及继发血栓形成。基底动脉全长约3cm,管径较椎动脉粗,斑块或栓子不易栓塞于基底动脉主干,多随血流进入分支动脉,以终末支大脑后动脉最多。椎动脉的变异较多,包括椎动脉直径、数目、起始部、走行、分支、吻合等;约15%的正常人一侧椎动脉细小(直径<2mm)、闭塞,几乎不能维持有效血供,此时对侧椎动脉代偿性增粗,保持足够的血流量通过基底动脉,但是这种血流灌注将处于边缘状态,代偿储备能力较差,极易发生供血不足。
椎基底动脉出现供血障碍的主要代偿途径:①一侧椎动脉阻塞,对侧椎动脉代偿供血;②椎动脉进入枕骨大孔前发出肌支,与颈外动脉的枕动脉、腭动脉及锁骨下动脉的颈深动脉吻合;③椎动脉脑膜支与枕动脉的脑膜支在后颅窝硬脑膜吻合;④椎动脉发出小脑下动脉与基底动脉的小脑上动脉有分支吻合;⑤通过后交通动脉与颅内颈内动脉系统沟通。
1.颈椎X线和CT
颈椎病是椎基底动脉狭窄的常见原因之一,颈椎检查对全面评估椎基底动脉狭窄有重要意义。颈椎正位X线片可见钩椎关节退变改变,如钩突骨赘、关节间隙模糊变窄;侧位片可见颈椎生理曲度改变(如弧度变直、反曲等),椎间孔变窄、横突孔及节结间沟处骨质增生、硬化等。颈椎CT对骨质退变增生致横突孔狭窄有诊断价值,能发现钩椎关节增生物向前外方突出、突向骨性横突孔内,双侧横突孔狭窄、变形。
2.超声波
超声检查可以确定椎动脉有无闭塞性病变及病变的部位、程度。椎动脉颅外段的无创检查首选超声,对于椎动脉起始处病变检出率60%以上;采用彩色多普勒血流图像,阳性率可达80%以上。但是,椎动脉超声检查需要有经验的技师才能得到满意结果。TCD对椎基底动脉病变的灵敏度能达80%,特异性约80%~97%。但是,TCD易低估椎基底动脉的狭窄程度,已闭塞的血管难以检测出。
3.MRA
MRA能够检测颅内段和颅外段的椎基底动脉血管,尤其对基底动脉狭窄有较高诊断价值。对于椎动脉起始处、颅内段椎动脉,尤其椎动脉颅外段与颅内段的结合处,MRA敏感性较低、显影不佳;使用造影剂(如钆增强)能提高MRA在椎基底动脉狭窄的诊断准确性(图1)。
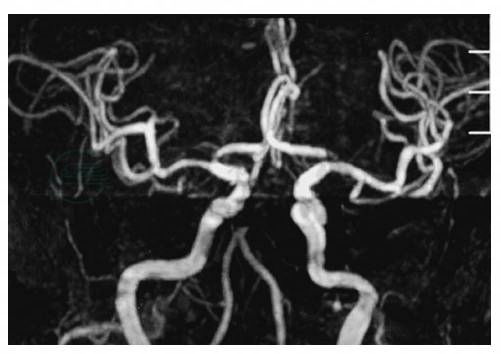
图1 基底动脉闭塞MRA图像
4.CTA
高质量CTA能充分显示椎基底动脉系统颅外及颅内的血管,对可疑椎基底动脉狭窄、闭塞患者的诊断很有帮助。CTA可以显像闭塞部位远端的血管,且影像可以自由旋转,能够鉴别血管扭曲和粥样硬化狭窄。但是,CTA难以准确判断椎基底动脉狭窄的程度。与MRA比较,CTA操作时间短、分辨率高,金属夹、支架和人造装置不产生明显的伪影,体内有金属植入物的患者也可检查;不足之处是存在电离辐射和造影剂可能引起的肾损伤。
5.DSA
DSA是诊断椎基底动脉狭窄的“金标准”,能从多个角度全面评价其颅外段和颅内段血管情况,以明确诊断及制订治疗方案。缺点是有创检查,设备、技术要求较高;图像放大率会带来误差;造影过程可能引起栓子脱落(图2)。
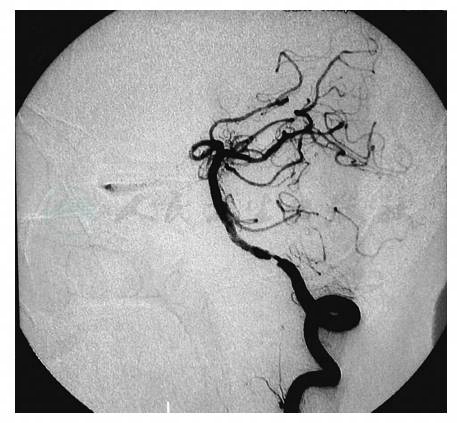
图2 左侧椎动脉狭窄DSA图像
6.其他
如单光子断层扫描(SPECT)、正电子断层扫描(PET)能定量分析脑血流量,有助于判断脑血流动力学及脑代谢的变化等,但目前尚难以在临床普及应用。
椎基底动脉狭窄治疗包括三个方面:保守治疗、手术治疗和介入治疗。
1.保守治疗
针对病因治疗,如颈椎病引起应以骨科治疗为主、精神性因素诱发眩晕应给予心理治疗等。抗凝治疗,如阿司匹林、华法林、氯吡格雷等,对减少脑卒中风险有一定益处。
2.手术治疗
主要有椎动脉内膜剥脱术和旁路手术,此类手术有较高的非脑卒中相关并发症,如Horner综合征、淋巴管内损伤、椎动脉栓塞、喉神经损伤等。
3.介入治疗
目前主要包括椎基底动脉成形术和支架置入术。前者并发症较多、发生率相对较高,如颅内出血、远端血管闭塞、血管内膜夹层等,且术后再狭窄发生率高。目前,椎基底动脉成形术仅作为支架置入前的预扩张处理或应用于分期支架置入术。与椎基底动脉成形术相比,血管内支架置入术有许多优点:①对管腔狭窄的改善程度优于前者;②降低了血管急性闭塞的风险;③血栓形成及栓塞发生率较低;④明显降低缺血症状复发率。













