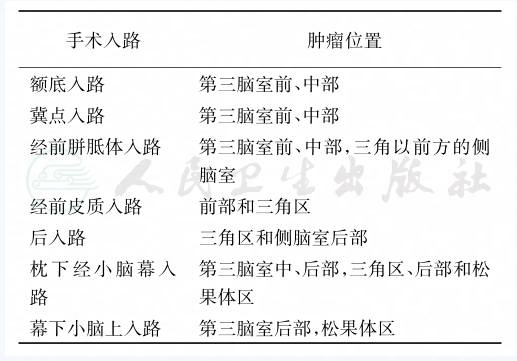
神经关系:第三脑室前部由前壁、两外侧壁、顶、底、一条从松果体附近及缰联合后部经过的限定此区域的假设线所组成。前壁由在前联合汇聚的穹隆柱、室间孔、终板和视隐窝组成;外侧壁由后上部的丘脑内侧面、前下方的下丘脑、它们分界线及下丘脑沟构成。边缘投射结构,包括髓纹、中前脑束、乳头丘脑束、缰核脚间束等穿行于此壁。从下方看从前到后,第三脑室底的组成有:视交叉、灰结节、漏斗、乳头体、后穿质、部分中脑顶盖。第三脑室的顶由脉络膜组织构成,它是从真胚层衍化而来的双层软膜组织,折叠形成间脑蓬。盖在上面的穹隆体(端脑投映)构成第三脑室上方的一个假想的顶。双层软膜组织的外侧缘进入脉络膜裂,从丘脑的上表面分离穹隆后进入侧脑室,构成侧脑室的脉络丛,在此处沿下表面向中线扩展,构成了第三脑室的脉络丛(图1)。直接压迫、缺血、肿瘤侵犯或手术因素等均可损伤第三脑室周围的血管和神经。
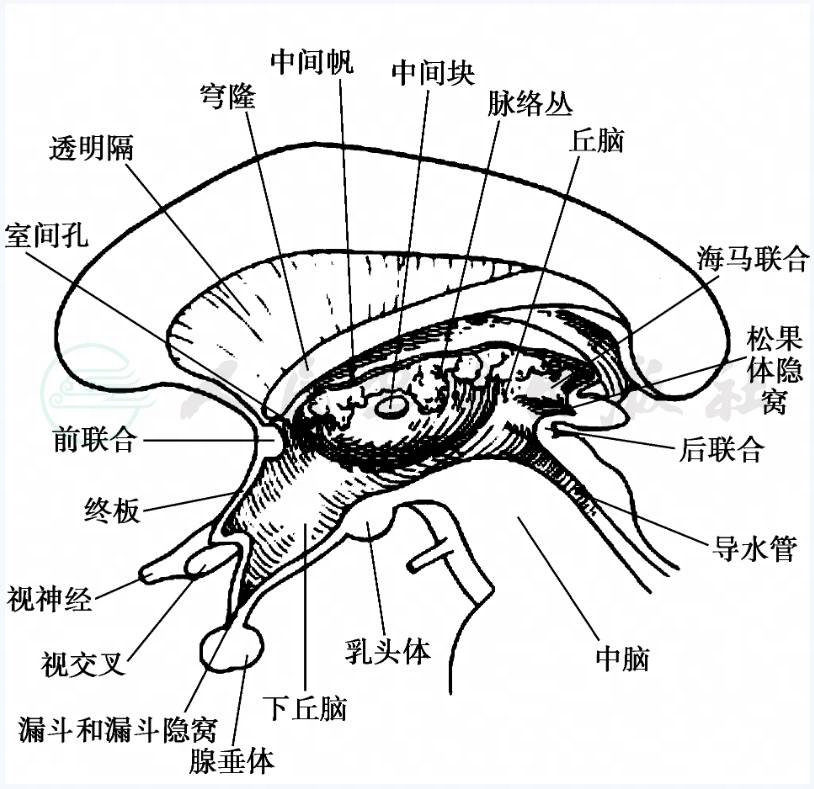
图1沿正中矢状位切开的第三脑室解剖图
血管解剖:从嘴侧到尾侧有大脑镰内的静脉窦、行走于胼胝体与扣带回之间的后交通动脉、脉络膜后内侧动脉、行于中间帆在脉络膜组织内的大脑内静脉、行于第三脑室底面之下的Willis环的一些分支。
胶样囊肿是第三脑室最常见的疾病,是否将其划归为肿瘤仍存在争议。胶样囊肿起源于第三脑室顶部的嘴侧,占据室间孔的前上象限。尽管一些囊肿可无临床症状,但当囊肿持续或间断堵塞室间孔时,就会出现临床症状,产生脑积水及颅内压增高的症状。偶尔,甚至发生突然死亡,这可能是由于囊肿压迫下丘脑引起心脏调节反射的结果。一般地,直径在1~2cm间的囊肿就会产生症状。10%~30%的脉络丛乳头状瘤起源于第三脑室,其属一种良性肿瘤,多发生于2岁以内。但起源于侧脑室内的肿瘤也可以通过室间孔滑动到第三脑室内,而像是第三脑室内的占位。神经细胞瘤是起源于室间孔附近,可累计侧脑室和第三脑室的一种脑室内肿瘤,多发于青年人。脑室内的脑膜瘤是比较少见,但在儿童患者中,发生率却异常偏高,占所有脑膜瘤的15%~17%;在成人中,只占脑膜瘤的1.6%。文献资料显示,起源于第三脑室内的脑膜瘤病理报告,总共不超过50例。通常,它们是由颅底部的肿瘤突入第三脑室底部所致。此处的其他病变大多数是由于周围组织的病变侵犯第三脑室所致,多数是以胶质瘤为代表的第三脑室神经上皮肿瘤,包括幼稚纤维性星形细胞瘤、纤维性星形细胞瘤、原生质的星形细胞瘤、室管膜下巨细胞星形细胞瘤、多形性神经胶质细胞瘤和室管膜瘤等。
幼稚纤维性星形细胞瘤通常发生在脑室底部,虽肿瘤起源于视觉结构的组织,但也可发生于神经垂体。此肿瘤的特征是生长缓慢,很少发生恶变。从组织学上看,肿瘤组织细胞呈致密、疏松相交互地包绕在血管周围,中间夹有增生的星形细胞,有时还含有许多的微小囊肿,可有明显的血管增生,以至于往往被误诊为恶性程度较高的肿瘤。
典型的纤维性星形细胞瘤所源于丘脑,从后侧方累及第三脑室。与幼稚纤维性星形细胞瘤不同,此肿瘤的恶性程度不断进展。当不规则细胞核、有丝分裂象、血管增生等数量和程度增加时,就演变成了多形性成神经细胞瘤。原生质的星形细胞瘤经常见于纤维性星形细胞瘤附近的灰质内,因此,它被认为是纤维性星形细胞瘤的早期阶段。
室管膜下巨细胞星形细胞瘤是结节性硬化的典型表现,虽然多数发生于侧脑室,但也可见于第三脑室。此肿瘤是由含在纤维网格中的大星形胶质细胞构成。由于细胞大,常易与原胶性星形细胞瘤相混淆。手术切除可治愈,不会恶变为多形性胶质母细胞瘤。
像成人中常见的神经胶质细胞瘤一样,多形性成神经胶质瘤可影响第三脑室及毗邻结构。肿瘤从背侧丘脑侵入脑室后,可以阻隔脑室,肿瘤生长很快,生存期很少超过一年。肿瘤可以横穿第三脑室越过中线。第三脑室内及附近区域的结构特征为:细胞密集、细胞质和细胞核不规则、核分裂象多见、血管增生及坏死区。
室管膜瘤很少发生于第三脑室内,却可以起源于它的任何一个壁。尽管第三脑室的室管膜表面积要远大于第四脑室的室管膜表面积,但发生于第三脑室的室管膜瘤在所有的室管膜瘤中不到8%。由于肿瘤阻塞了脑脊液的流出,所以可以产生明显的临床症状,肿瘤切除的手术相当复杂。组织病理学显示,血管周围玫瑰花样改变是此肿瘤的特征性表现。
原浆性星形细胞瘤、星形母细胞瘤、成纤维状星形细胞瘤在第三脑室中非常罕见,对它们的生长趋势、起源部位、预后等作出评估,是相当困难的。
室管膜下瘤,大多数位于第四脑室和侧脑室,位于第三脑室者少见。像室管膜下瘤一样,黄色肉芽肿、黄色瘤也主要于尸检时被发现,发生率约为2%~7%,有症状者罕见。肿瘤起源于侧脑室或第三脑室的脉络丛球部,推测可能的原因是由于细胞退化、组织对出血的反应,或者是由于脂质代谢的障碍所引起。产生于侧脑室或第三脑室室管膜下的肿瘤,在临床和病理方面并不相同,后者更有致死性危害。
转移性肿瘤可以通过第三脑室的顶、底、各侧壁或通过脉络膜种植而侵犯第三脑室。总的来说,此类肿瘤是较常见的成人脑瘤,肺癌、结肠癌、肾癌、乳腺癌都有较高比率的脑转移。肿瘤的病理学检查并不能够区分它们的原发部位,其预后很差,通常由于原发系统肿瘤的扩散而死亡。
鞍上的生殖细胞瘤和颅咽管瘤能够从下方侵及第三脑室。据报道,肿瘤侵及第三脑室底部时,可出现视力丧失、性功能减退、尿崩三联症。生殖细胞瘤有两种特征性的细胞类型:胞体卵圆形、胞核隆凸的大细胞和淋巴细胞。
颅咽管瘤是此部位的常见肿瘤,在儿童与中年人中有两个发病高峰,大多数的颅咽管瘤发生于鞍上区,随后侵及第三脑室底部,从而导致脑积水及视力障碍。对于明显侵及第三脑室及周围结构的肿瘤,手术切除非常困难。尽管由于肿瘤生长缓慢,使得生存期较长,但肿瘤复发是很常见的。
除了胶样囊肿外,其他一些囊肿也可以影响到第三脑室前部的区域,包括上皮样囊肿、皮样囊肿和神经性囊虫病。上皮样囊肿、皮样囊肿很少发生于第三脑室,二者在此处主要表现为固态组织而非囊性组织。上皮样囊肿是典型的复层鳞状上皮构成,伴有大面积的脱屑角化区。皮样囊肿含有真皮层的附属物,包括汗腺、皮脂腺、毛囊和脂肪组织。
神经型囊虫病是多见于墨西哥、东欧、亚洲、中美洲、南美洲和非洲的地方流行病。美国东南部随着墨西哥移民的进入,也出现了这种病。尽管病变通常发生在脑底部的蛛网膜下腔及实质内,但仍然有15%~50%的病例可感染第三脑室,由于阻塞脑脊液循环而产生临床症状。
第三脑室的海绵状血管瘤少见,在所有的文献报道中,总共不超过20个病例。其他血管病变,如动静脉畸形也极少见。
1.手术策略
尽管包绕第三脑室的重要神经和血管结构妨碍了对此区的手术处理,但人们仍然发展了几种手术方法(图2A,B),在所有此部位病变的患者中,病变性质的确定及脑脊液通道的重建是治疗的主要目标。根据病变的病理性质(如胶样囊肿和囊虫病),行手术治疗切除肿瘤是一个合理的选择。部分切除也是一个现实的目标。如何选择最佳的处理方法.依赖于对具体患者所定的手术目标(如为决定化疗和放疗方案而行肿瘤组织活检、囊性病变的抽吸、减压或手术全切)。反过来,这些目标又依赖于术前对病变切除可能性的估计,依赖于对肿瘤确切位置、大小、范围与结构的包裹等情况的掌握,以及依据术前的影像资料、肿瘤的特征表现、流行病学统计和其他信息所作出的鉴别诊断。在决定手术方案时,患者的一般情况是应该考虑的一个重要因素。
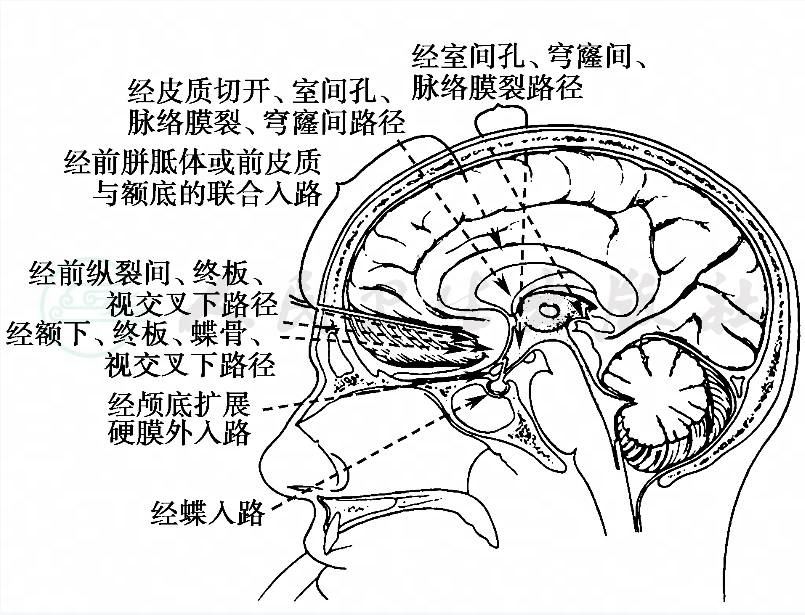
图2 A 在矢状位上显示进入第三脑室的不同路径
图2 B 在冠状位上显示进入第三脑室的不同路径
2.立体定向组织活检
对于不具备良性肿瘤典型特征的肿瘤患者,一般首先采用立体定向组织活检。第三脑室占位的立体定向组织活检可带来一些潜在性的损伤。包括灾难性的大出血、静脉损伤、肿瘤细胞沿活检器械途径的种植;而且,由于一些肿瘤包含几种不同的病理学类型,因此活检在理论上存在抽样误差。尽管有这些不足,立体定向组织活检对第三脑室占位的诊断仍是一种安全可行的方法。
神经导航技术与几种辅助技术的联合应用(包括神经内镜、间质内放疗和显微器械的使用),使得大量第三脑室肿瘤的组织活检、手术切除、囊液的抽吸、病变内放疗或放射核素的灌注等效果得到了明显提高。例如,立体定向术下的囊液抽吸术,尽管术后可能复发或者是当囊液黏稠时无法完全抽吸干净,但它仍是一个成熟的好方法。
3.神经内镜
在处理第三脑室部的各种病变时,神经内镜都是一种重要的诊断和治疗工具,特别是对于含有囊性内容物的病变尤为适宜。随着经验的不断积累,神经内镜的应用价值正变得越来越大。但对尚未熟悉这种方法的初学者不推荐使用这项技术,因为这要比传统的显微外科更危险。通过这种方法,已经成功地对胶样和囊虫性的囊肿实施了抽吸,直视下的神经内镜组织活检,也已被应用。在立体定向术导肮下,特别是应用内镜后,第三脑室内的手术不需要扩大脑室,并且使得通过室间孔处理病变已不存在问题。
4.开颅手术
对于第三脑室内没有囊性变的良性肿瘤,开颅术是最恰当的主要方法。基于Dandy的研究,经皮质入路已完全可以达到暴露第三脑室的目的。此方法可以达到侧脑室,包括透明隔,很适于起自或突入第三脑室的肿瘤切除,特别是当侧脑室有扩大时,此方法尤为合适。进入侧脑室后,术者可以通过一系列的辅助策略进入第三脑室,这涉及一些对穹隆结构的处理。通过穿越室间孔(可能由于肿瘤或操作的原因已扩大)、经脉络膜穿过中间帆的途径或经穹隆间的方法。
(1)经侧脑室前入路
适用于第三脑室前上部的病变,特别是病变大部延伸到手术侧侧脑室的前部且伴有脑室扩大。经此入路难以达到对侧脑室。患者取仰卧位,头稍转向对侧,皮瓣和骨瓣位于非优势半球的额叶中部,中央沟的前方。仅当病变大部分延伸到优势半球侧的侧脑室时,才可选择优势半球侧做切口。此时切口应在中央沟之前、额下回后部语言运动区的前方和上方。沿额中回长轴作4cm长皮质切口,进入扩大了的侧脑室额角。在此可见丘纹静脉、隔静脉、尾状核静脉和脉络丛向室间孔集中,透明隔和穹隆在室间孔的前上方,丘脑在其后下方,尾状核在其外方。留意内囊膝部与室间孔在侧脑室内壁上的解剖关系。侧脑室内壁相当于膝部的位置位于室间孔的外侧、靠近丘脑的前极。如经室间孔无法暴露第三室前部的病变,可切断同侧室间孔前上缘的穹隆柱。不可切断两侧穹隆,以免造成术后严重的记忆障碍。当同侧丘纹静脉不甚发达时,也可切断丘纹静脉,进入第三脑室,避免损伤穹隆,但经此途径也有报告术后发生严重并发症如昏睡、偏瘫、木僵和丘脑梗死。脉络膜裂下入路是前侧脑室入路的一个变种,适用于处理位于第三脑室上半部、第三脑室顶以下、室间孔之后的病变。此途径仅是将穹隆和脉络丛移位,并不破坏这些结构,而且提供了较方便的手术视角。打开穹隆和脉络丛间的室管膜和脉络组织,直到大脑内静脉进入视野。将同侧穹隆和脉络丛推向对侧,经纵向切口进入第三脑室顶壁的外侧缘,游离丘纹静脉并切断之,延长切口到室间孔,经此途径进入第三脑室。阻断丘纹静脉的并发症已如上述(图3)。
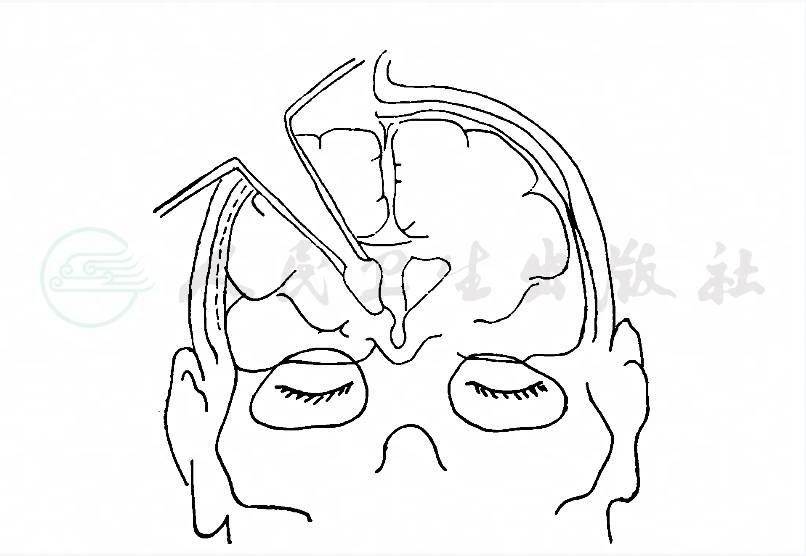
图3 进入侧脑室的路径
(2)经前胼胝体入路
此入路有两种体位:一是仰卧位,头抬高20°~30°。另一种是病变侧在下的侧卧位,病变侧大脑半球可因重力作用而远离大脑镰。马蹄形或S形冠状切口,骨瓣越过中线,硬脑膜翻向矢状窦。如有桥静脉妨碍半球的牵开,切开此桥静脉上面的蛛网膜,松解此静脉,这样就可以较远地将半球内侧面牵离大脑镰。额叶内侧小的桥静脉有时可以切断。分离胼胝体周围池的蛛网膜直到大脑镰的游离缘,暴露胼胝体和大脑前动脉。在两侧胼周动脉间或一侧胼周动脉的外侧抵达胼胝体,后一种情况需要牺牲小的动脉支。在中线部朝向嘴部切开胼胝体前部,长度不要超过3cm。在冠状缝与中线的交点和通过两侧外耳道的假想线之间连线,此线段的中点为胼胝体切开的位置。胼胝体切开后,有两种途径供选择:一是穹隆间入路,经胼胝体正中,从两侧透明隔、两侧穹隆柱之间进入第三脑室;另一种是脉络膜裂入路,即经胼胝体旁正中到侧脑室,再经侧脑室脉络膜裂进入第三脑室。透明隔间隙内无脑室内的各种结构,可与侧脑室相区别。打开透明隔可进入对侧侧脑室(图4)。
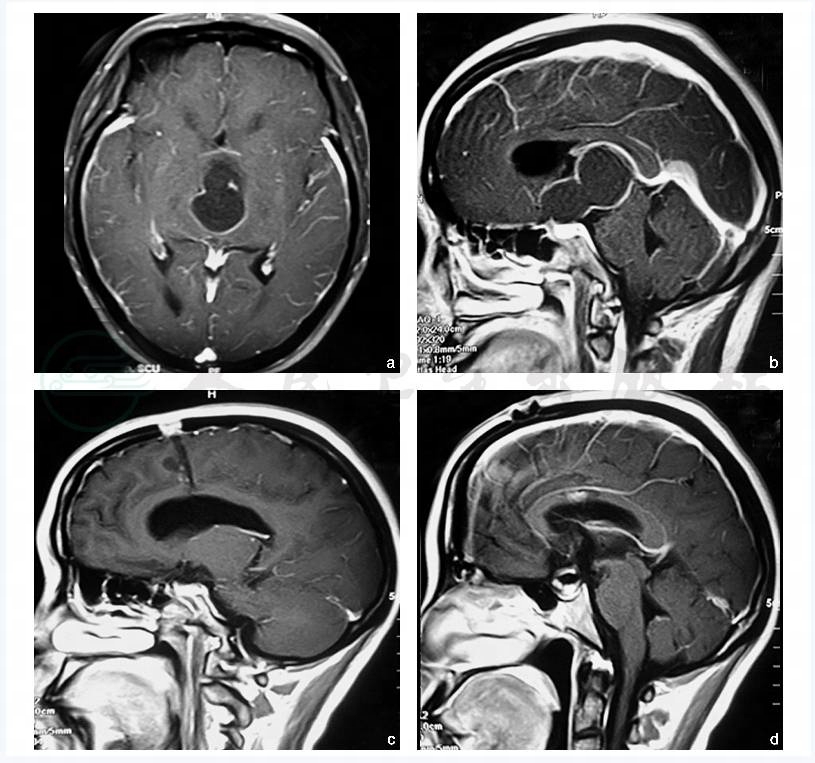
图4 经纵裂胼胝体入路切除突入三脑室的颅咽管瘤
a,b:术前MR轴位及矢状位; c:手术创道; d:术后MR
(3)额颞(翼点)入路和颞下入路
用于第三脑室内病变,其中心偏向蝶鞍的侧方或蔓延到颅中窝。Syman采用颞下入路处理颅咽管瘤,认为手术区避开了重要结构,较为安全。采用额颞入路时,患者取仰卧位,头稍向后仰并向对侧扭转30°,头皮、颞肌、骨膜并作一层翻开,切除蝶骨嵴,硬脑膜翻向颅底,分离架于额、颞间的蛛网膜,打开侧裂池,牵开额叶和颞叶。颞下入路可抬起颞叶,暴露小脑幕缘和中脑的前缘和侧面。从侧裂回流到蝶顶窦的桥静脉可视情况保留或阻断。打开侧裂池的蛛网膜后,即可暴露颈内动脉、后交通动脉和前脉络丛动脉的起点和视神经。
额颞入路时可经视神经一颈内动脉一大脑前动脉组成的三角区进入病变,颞下入路时经颈内动脉和动眼神经之间的间隙达到第三脑室的底,然后经被肿瘤撑大了第三脑室的底或从底板之下进入第三脑室。手术关键在于保护从Willis环发出的穿通动脉。Symon认为采用颞下入路时难免损伤从后交通动脉发出来的穿通支。
(4)后方入路
此组入路包括后侧脑室入路、后胼胝体入路、枕后经小脑幕入路和幕下小脑上入路,用于处理位于第三脑室后部的病变。
(5)经后胼胝体入路
此入路用于第三脑室后部的病变,向上蔓延到胼胝体的后部,或病变起自大脑大静脉以上部分的胼胝体后部,蔓延到第三脑室后部。患者取侧卧位,右侧向上,面部朝向地面。右侧顶枕部开颅,骨窗内侧缘接近上矢状窦的外缘,前缘位于上吻合静脉( superior anastomotic vein)后方。切断位于此静脉后方的桥静脉,牵开大脑半球内侧面,分离大脑镰下的蛛网膜,暴露大脑前动脉的末梢段及其分支,有时尚可见大脑后动脉的压部分支。在中线部切开胼胝体后部,分离两侧海马连合,打开侧脑室。此时大脑内静脉和大脑大静脉的接合部即进入视野,位于脉络组织的上层之下、松果体之上。第三脑室肿瘤的背侧易于与这些静脉分离。若是松果体肿瘤,这些静脉常被包埋在肿瘤的背侧,尽可能保存这些静脉。脉络丛后内动脉和其分支混杂在大脑内静脉及其分支中。大脑后动脉,基底静脉和丘脑位于松果体肿瘤的外侧,小脑上动脉,滑车神经,四叠体位于下方。从四叠体分离松果体肿瘤是最危险的操作,因为松果体肿瘤常与四叠体紧密粘连或包埋其内。在完成肿瘤组织的囊内切除后再分离肿瘤与上、下丘间的粘连。在直窦旁纵行切开小脑幕并垂直切开大脑镰可便于对侧的暴露(图5)。
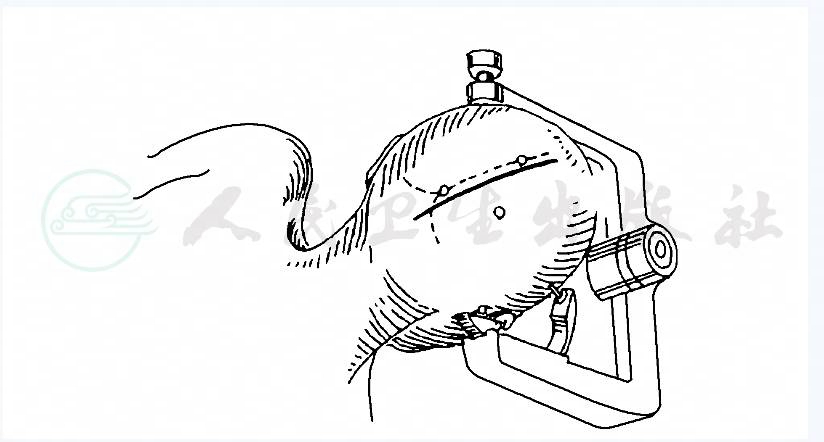
图5 经胼胝体后入路的皮肤切口、骨孔位置
(6)经后侧脑室入路
此入路提供暴露侧脑室三角区和体后部病变的途径,如来自三角区和脉络丛的病变或来自第三脑室并向侧脑室后部延伸的病变。此入路不适合脑室不扩大的患者或欲暴露位于中线部位、从中线向后方及向小脑幕下蔓延的病变。顶枕部开颅,皮质切口从额上回延伸到顶叶的下部。欲达到三角区上部和松果体区,可采用高位顶叶开颅,切开顶上小叶。无论何种途径。患者均采用侧卧位,面部朝向地面,使病变侧顶部处于最高位置。经顶上小叶途径较好,因可以避开横穿顶叶深方的视放射和位于颞、顶叶接合部的语言感觉中枢。向矢状窦侧翻转硬脑膜时避免损伤流入矢状窦的桥静脉。在中央后回的后方纵行切开顶上小叶,在三角区和体部的结合部进入侧脑室内。脉络丛是侧脑室内的良好解剖标志。它沿脉络膜裂突入侧脑室,沿穹隆体和脚的外缘形成丘脑的上缘和后缘。穹隆体和脚卷曲向上填充于脉络丛和胼胝体下缘之间。海马连合位于穹隆脚的内侧。回流三角区各壁的静脉行向内经脉络膜裂汇入大脑内静脉,或基底静脉,或大脑大静脉。
脉络丛后外动脉和后内动脉的一些分支则行向外,穿经脉络膜裂并越过丘脑的上面。沿穹隆纤维的方向,切开由穹隆体和脚形成的薄层的脑室内侧壁,但应保存对侧的穹隆纤维。通常大脑内静脉、脉络丛后内动脉影响松果体肿瘤的暴露。有时只好牺牲个别小支,将主干保留并推向一侧。四叠体区域是最难分离的部位。打开第三脑室顶部脉络组织的下层,可暴露第三脑室腔、第三脑室顶壁的脉络丛和后者附着部附近的丘脑髓纹。
(7)枕后经小脑幕入路
此入路适用于处理松果体区肿瘤,特别是肿瘤位于小脑幕缘中心或缘上,大部分瘤体没有向对侧或缘下延伸。此入路由Fappen首创,患者采用坐位手术,后经lamieson等人改进。采用侧卧位,患者面部朝向地面,手术侧的顶部处于最高位置,Clark等仍采用坐位,患者头部稍转向术侧。右侧顶部开颅,骨瓣内缘和后缘应靠近矢状窦和横窦,剪成两个分别以矢状窦和横窦为基底的硬脑膜瓣,翻向内侧和后方。向上、向外牵开枕极的后内侧面,如有个别的桥静脉妨碍暴露,可以切断。在直窦的外侧并平行直窦,从横窦的前方剪开小脑幕,直到游离缘并翻向外侧。如小脑幕仍旧妨碍视线,可作楔形切除。剪开覆盖环池和四叠体池的蛛网膜。枕内静脉横架于枕叶的前内侧面和四叠体池之间,阻挡术野,可以切断。肿瘤之上为大脑内静脉、胼胝体压部。压部通常被肿瘤压薄,如不能保留,可以劈开。肿瘤之下为同侧的上蚓静脉、四叠体、滑车神经、小脑上动脉和小脑旁中央静脉。肿瘤的外侧为同侧基底静脉、脉络丛后内静脉、大脑后动脉和丘脑。如有导水管梗阻,可顺便做枕角和枕大池的分流术。此入路的缺点有二:一是大脑大静脉及其属支常妨碍术野;二是经此途径难以暴露对侧半的四叠体和丘脑。从四叠体和丘脑上分离肿瘤时需特别小心。
(8)幕下小脑上入路
此入路避免了上述入路的缺点,适用于松果体区病变,并蔓延到第三脑室和小脑。此入路的最大优点是避开了深静脉系统的阻挡,但手术途径较深。手术采用坐位,头前屈使小脑幕处于水平位置。颅后窝枕下正中切口,切口上端超过横窦的下缘。硬脑膜以中线为对称轴,V字形切开,上端延伸至横窦下缘,两侧辅以副切口,便于硬脑膜翻向上方。小脑因重力下沉,用牵开器将直窦和小脑幕牵向上方,将蚓部牵向下方。切断小脑上表面的桥静脉,并无危害。有时可切开小脑幕切迹后方的小脑幕缘以扩大暴露范围。打开四叠体池的蛛网膜,肿瘤和大脑大静脉系统即进入术野。松果体的上方为大脑大静脉、大脑内静脉。后方为小脑旁中央静脉,外侧为丘脑、脉络丛后内动脉、大脑后动脉和基底静脉。下方为四叠体、滑车神经、小脑上动脉和上蚓部。阻碍视野的小脑旁中央静脉需要切断,劈开上蚓部,牵开小脑山顶,可扩大术野。松果体肿瘤血运多不大丰富,通常来自大脑后动脉的脉络丛后内和后外动脉,偶尔来自小脑上动脉。四叠体区是最难于分离的部位。如第三脑室后部已被肿瘤洞穿或压薄,可置硅胶管用作第三脑室和枕大池的分流术。
(9)经胼胝体下方或经胼胝体后部入路
此入路虽被Dandy用于切除松果体瘤,但更适于切除主要向上方长入胼胝体的第三脑室肿瘤,或位于大脑大静脉上方,由胼胝体长出并凸入第三脑室的肿瘤。手术时患者取左侧卧位,头略俯,做顶枕叶骨瓣,骨瓣的内侧缘到达矢状窦,前缘在中央区的后方;有一些学者倡导采用右侧卧位,右侧骨瓣。做工字形矢旁硬脑膜切口,狭长的硬脑膜翻向矢状窦。选择无桥静脉区向外侧牵开大脑的内侧面,可以切断中央区后方的桥静脉1~2根。切开大脑镰下方的蛛网膜,这时可分为胼胝体下方或经胼胝体后部入路,胼胝体下方入路不必要显露胼胝体压部。经胼胝体后部入路则需暴露胼胝体表面的胼周支末梢和大脑后动脉的胼支,将胼胝体后半,胼胝体压部上2~3cm沿中线切开。有时海马联合同时被切开,从而进入第三脑室,暴露脉络体上层的下方、松果体上方的大脑内静脉和大脑大静脉的汇合点。将这些静脉与第三脑室肿瘤的背侧表面分离。不过这些静脉往往深陷于松果体瘤中,分离时将受损伤。虽然Dandv曾将大脑大静脉、内静脉和直窦结扎而未造成神经系统功能障碍,但仍应采取一切措施予以保留,以免造成严重的功能障碍。有可能切断一根而保留另一根大脑内静脉不产生损害。脉络膜内后动脉及其分支与大脑内静脉及其分支相互缠绕。在松果体外侧有大脑后动脉、基底静脉和丘脑,下方有小脑上动脉、滑车神经和四叠体。松果体瘤常紧密黏着或陷入四叠体内,分离时产生危险。小脑幕可沿直窦纵向切开,以利向后方暴露肿瘤;大脑镰可垂直切开,以利向对侧暴露肿瘤。
经胼胝体下方或经胼胝体后部入路术中根据手术需要有几种变化:①进一步松解蛛网膜可较好的显露小脑幕切迹区;②切开小脑幕增加四叠体区、丘脑后结节、中脑的外侧方、脑桥头端、小脑脚头端的显露;③切开大脑镰(下矢状窦)增加对侧显露;④牵开胼胝体压部增加三脑室后部和四叠体区头端的显露;⑤切开胼胝体可直视三脑室后部和中间部;⑥切断压部(尽量不切)可增加三脑室的显露。经胼胝体下方或经胼胝体后部入路开颅术的选择:①如肿瘤位于四叠体区,侵袭三脑室后部,可采用枕外粗隆上沿中线8cm长骨瓣,可做镰和幕切开或不切开;②如肿瘤主要位于四叠体区,对三脑室侵袭不多,可采用枕外粗隆2cm,沿中线6cm长骨瓣;③肿瘤主要位于三脑室中-后1/3,肿瘤对四叠体区侵袭不多或无侵袭,可采用经胼胝体后部入路。
(10)累及第三脑室不同部位肿瘤的手术入路选择(表1)
表1 第三脑室肿瘤的手术入路