英文名称 :pituitary apoplexy
正常垂体体积约为12mm×9mm×6mm,重量约为0.6g,妊娠期体积和重量加倍,但腺垂体和神经垂体的体积比例仍维持在80%~20%左右。垂体卒中(pituitary apoplexy)是由于腺垂体或垂体瘤发生急性出血或梗死、坏死,导致垂体体积突然增大,压迫垂体和周围组织引起的临床综合征,临床表现为突发的剧烈头痛、视力障碍、眼肌麻痹、意识状态改变和急性垂体功能减退症。根据186例分析可见,垂体卒中的发病率占垂体瘤的0.5%~0.6%,垂体卒中可发生于任何年龄,高发年龄50~60岁。男性较女性多见,男女之比约为2∶1;主要并发症是视力障碍和致盲[1]。1898年,Bailey首次报道了1例垂体腺瘤出血的病例。1905年,Bleibtreu报道了1例21岁的肢端肥大症患者合并出血性垂体梗死的尸解病例。1950年,Brougham对已报道的病例进行复习总结,将此临床综合征命名为垂体卒中。
垂体瘤卒中是指垂体肿瘤内出血,单纯的垂体瘤卒中可不伴有垂体功能障碍,但是当出血量较大时(尤其是妊娠期间),常引起垂体血管急性梗死或垂体本身出血。表现为头痛、恶心呕吐、视力障碍和意识改变或昏迷。垂体的正中隆突发出背侧毛细血管网,向下形成约10条垂体门脉血管,包围在腺垂体的背侧表面,并于神经垂体血管吻合,垂体体部的每分钟血液供应达到 0.8ml/g,其供应的血液主要(70%~90%)来源于大门脉血管。垂体瘤的血液供应量不等,但有些垂体瘤的血液供应又比正常垂体可高5.4倍。
(一)血管病变导致垂体卒中
垂体卒中主要发生于垂体瘤患者(多见于大腺瘤,微腺瘤少见),在少数情况下,一些非垂体瘤病变,如产后大出血、动脉粥样硬化和抗凝治疗甚至正常垂体也可发生垂体卒中。无论有无激素分泌功能,垂体瘤都可并发卒中(约占10%),但以有内分泌功能者常见,其中以PRL瘤最多见,GH瘤或GH/PRL混合瘤次之,ACTH瘤少见。
垂体瘤合并急性出血的风险比中枢神经其他肿瘤高5.4倍,引起垂体卒中的因素有:①垂体瘤的生长速度超过血液供应能力时,导致部分肿瘤组织缺血坏死和出血。②当垂体瘤向鞍上生长时,可嵌入鞍隔切迹和垂体柄的中间狭窄部,阻断了垂体远侧部和肿瘤的血液供应,导致整个前叶和肿瘤缺血、坏死和出血。③当肿瘤侧向生长压迫海绵窦,使其压力增加,引起肿瘤内静脉压增高,肿瘤的动脉血供受阻而梗死。④肿瘤增大压迫漏斗部,导致腺垂体缺血。⑤垂体瘤内血管形成不规则的血窦,而血窦壁菲薄脆弱,当局部压力增高时,血窦突然破裂出血。⑥肿瘤邻近血管粥样硬化或血栓形成引起出血和梗死,如颅内动脉瘤或颈内动脉瘤破裂可引起垂体卒中。由于出血、梗死和坏死使其体积突然增大,造成对垂体的正常组织及周围组织如视交叉、下丘脑、海绵窦内的神经压迫引起视力障碍、意识障碍和眼肌麻痹等症状,但并非所有垂体瘤内出血或梗死都会引起上述表现。当出血或梗死逐渐缓慢发生或者出血量少或梗死面积小时,可无明显症状。
(二)非血管因素诱发垂体卒中
诱发垂体卒中的非血管因素很多,主要见于血压波动、血供增加、雌激素、抗凝药物与应激等。垂体瘤卒中的病因未明,可能主要与肿瘤迅速生长和肿瘤的体积有关,但微腺瘤亦可并发出血。肿瘤组织在狭窄的蝶鞍内生长,压迫血管,引起缺血性坏死和出血。由于垂体瘤的血液供应主要来自下垂体动脉,而肿瘤可压迫上垂体动脉及其分支,故垂体瘤可引起垂体出血的机会甚至大于垂体瘤本身。肿瘤的生物学行为和浸润性也是垂体瘤卒中的重要影响因素。恶性肿瘤和生长迅速的肿瘤容易引起出血。高血压、药物(溴隐亭)、放疗、垂体功能试验、糖尿病、创伤、血小板减少或手术可诱发垂体瘤卒中。
1.血压波动
血压波动可导致垂体腺或垂体瘤血供减少或血管破裂出血。外科手术中的低压、腰椎椎板切开和血透都有诱发垂体卒中的可能。短暂的颅内压增高如咳嗽、喷嚏和正压通气,以及轻微的头部创伤如血管造影、脊髓造影、腰穿、腰麻和全身麻醉可导致颅内压和血压的急剧变化。垂体区放疗导致慢性低灌注,容易出现垂体梗死和垂体出血。
2.血液供应增加
是垂体卒中的经典诱发因素。糖尿病或慢性高血压导致垂体微血管变性也易诱发垂体卒中。
3.雌激素增多
给予外源性雌激素、怀孕、垂体刺激试验和使用某些药物(如溴隐亭、卡麦角林等)均可诱发垂体卒中。
4.抗凝药物和血栓溶解剂
易诱发出血性垂体卒中,血小板减少症者可发生自发性垂体卒中或因使用抗凝药物/血栓溶解剂后诱发。
5.系统性疾病和应激
如手术、怀孕、急性感染、垂体γ刀治疗、冠心病、心肌梗死、药物(如GnRH激动剂亮丙瑞林)和流行性出血热等也可诱发垂体卒中。上呼吸道感染、打喷嚏等亦可使海绵窦内压力增高,引起瘤内血供不足或动脉栓塞导致垂体卒中。
6.其他情况
如颅内压增高,气脑造影,应用溴隐亭、氯丙嗪、抗凝药等和酗酒、垂体功能动态检查、外科手术后以及蝶窦炎、血小板减少、人工呼吸等均可导致垂体卒中。
一旦怀疑有急性垂体卒中发生,应立即给予糖皮质类固醇激素治疗,并严密监测水、电解质平衡;根据具体病情决定治疗方案,见图2。
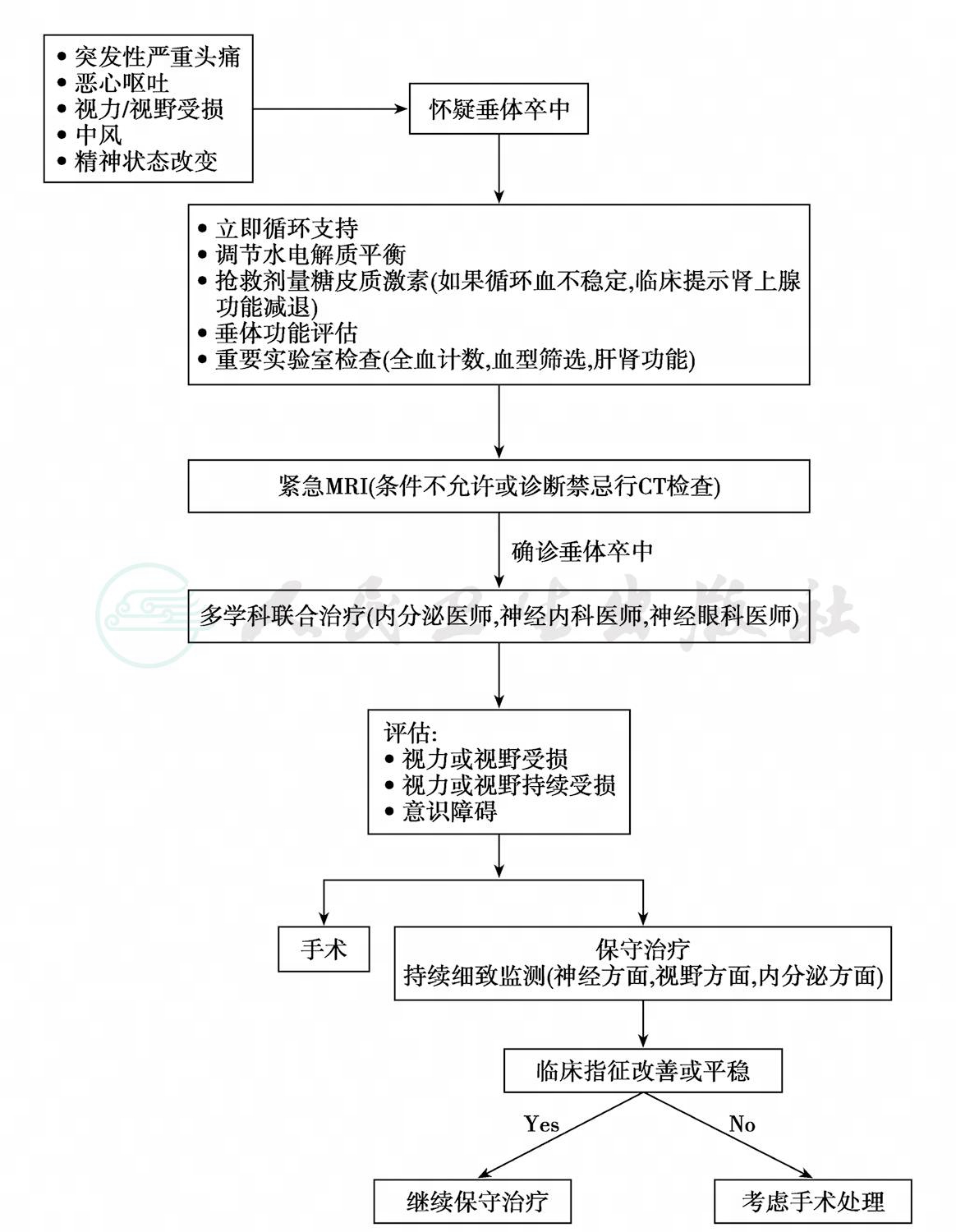
图2 垂体瘤卒中的处理流程
(一)非手术治疗
如果患者的病情基本稳定,神经症状与眼部体征没有明显进展,可考虑非手术治疗。对压迫症状和占位效应不明显,仅有轻度头痛、头昏和焦虑的患者,可及时给予脱水药物和糖皮质类固醇激素治疗(静脉滴注琥珀酸钠氢化可的松或磷酸可的松,200~400mg/d)。垂体卒中患者术后可能出现腺垂体功能减退症,需长期激素(甲状腺激素、糖皮质激素或性激素)补充/替代治疗(详见第2篇第2章相关内容)。少数患者在术后发生尿崩症,也需要长期AVP补充/替代治疗。
由于急性垂体瘤卒中后肿瘤的自限性和垂体功能减退,且肿瘤的复发率低,故术后放射治疗仅适于肿瘤残留或复发者。有文献报道急性垂体卒中后直接做垂体放射治疗可改善症状,但是它的主要副作用如垂体功能减退症、视神经损伤、神经功能障碍、发生中风的危险性增加,放疗后继发颅内肿瘤、认知功能下降等并发症的发生率较高。
(二)手术治疗
急诊手术治疗的适应证有:①用糖皮质激素治疗后,患者的血压平稳,但仍神志不清,或有视力障碍、视野缺损和眼球运动障碍。手术过程中和术后仍需用糖皮质激素维持。②也有人认为,对视力迅速恶化和临床过程不可预测的患者,应紧急手术减压,但眼肌麻痹不是手术的绝对适应证。③急性垂体卒中后影响视觉功能恢复的主要因素是视觉损害时间的长短、视觉损害的严重程度和视盘改变。④仅有脑膜刺激征阳性的患者,要严密观察,一旦头痛、呕吐加重或出现意识障碍也应手术治疗。⑤垂体瘤卒中病灶快速扩大累及视丘下部,经糖皮质激素治疗后,患者的血压平稳,但仍神志不清者。⑥垂体卒中压迫视神经引起视力迅速恶化者。⑦垂体瘤卒中侵入三脑室引起颅内压增高快速进展者。⑧垂体瘤卒中引起明显颅神经受累,经保守治疗后症状无好转者亦应尽早手术。垂体卒中急诊围术期仍需用糖皮质激素维持治疗,急性垂体卒中后影响视觉功能恢复的主要因素是视觉损害时间的长短、视觉损害的严重程度和视盘改变。经蝶窦手术是治疗垂体卒中的理想方法,不仅可使视力、视野改善,降低卒中的致残率和死亡率,而且还可改善垂体功能。由于在术后肿瘤仍有复发可能,故垂体卒中术后需每年行垂体影像检查。













