英文名称 :amenorrhea
闭经(amenorrhea)为常见的妇科症状,表现为无月经或月经停止。根据既往有无月经来潮,分为原发性闭经和继发性闭经两类。原发性闭经(primary amenorrhea)指年龄超过14岁,第二性征未发育;或年龄超过16岁,第二性征已发育,月经还未来潮。继发性闭经(secondary amenorrhea)指正常月经建立后月经停止6个月,或按自身原有月经周期计算停止3个周期以上者。青春期前、妊娠期、哺乳期及绝经后的月经不来潮属生理现象。
按生殖轴病变和功能失调的部位分类,闭经可为下丘脑性闭经、垂体性闭经、卵巢性闭经、子宫性闭经以及下生殖道发育异常导致的闭经;世界卫生组织(WHO)也将闭经归纳为三型:Ⅰ型为无内源性雌激素产生,卵泡刺激素(FSH)水平正常或低下,催乳素(PRL)正常水平,无下丘脑-垂体器质性病变的证据;Ⅱ型为有内源性雌激素产生,FSH及PRL水平正常;Ⅲ型为FSH升高,提示卵巢功能衰竭。
正常月经的建立和维持,有赖于下丘脑-垂体-卵巢轴的神经内分泌调节、靶器官子宫内膜对性激素的周期性反应和下生殖道的通畅,其中任何一个环节发生障碍均可导致闭经。
(一)原发性闭经
较少见,多为遗传原因或先天性发育缺陷引起。约30%患者伴有生殖道异常。根据第二性征的发育情况,分为第二性征存在和第二性征缺乏两类。
1.第二性征存在的原发性闭经
(1)MRKH综合征(Mayer-Rokitansky-Kuster-Hauser syndrome),又称米勒管发育不全综合征(Müllerian agenesis syndrome):约占青春期原发性闭经的20%。由副中肾管发育障碍引起的先天畸形,可能由基因突变所致,和半乳糖代谢异常相关,但染色体核型正常,为46,XX。促性腺激素正常,有排卵,外生殖器、输卵管、卵巢及女性第二性征正常。主要异常表现为始基子宫或无子宫、无阴道。约15%伴肾异常(肾缺如、盆腔肾或马蹄肾),40%有双套尿液集合系统,约5%~12%伴骨骼畸形。
(2)雄激素不敏感综合征(androgen insensitivity syndrome):又称睾丸女性化完全型。为男性假两性畸形,染色体核型为46,XY,但X染色体上的雄激素受体基因缺陷。性腺为睾丸,位于腹腔内或腹股沟。睾酮水平在正常男性范围,靶细胞睾酮受体缺陷,不发挥生物学效应,睾酮能通过芳香化酶转化为雌激素,故表型为女型,致青春期乳房隆起丰满,但乳头发育不良,乳晕苍白,阴毛、腋毛稀少,阴道为盲端,较短浅,子宫及输卵管缺如。
(3)对抗性卵巢综合征(savage syndrome):或称卵巢不敏感综合征。其特征有:①卵巢内多数为始基卵泡及初级卵泡;②内源性促性腺激素,特别是FSH升高;③卵巢对外源性促性腺激素不敏感;④临床表现为原发性闭经,女性第二性征存在。
(4)生殖道闭锁:任何生殖道闭锁引起的横向阻断,均可导致闭经:如阴道横隔、无孔处女膜等。
(5)真两性畸形:非常少见,同时存在男性和女性性腺,染色体核型可为XX,XY或嵌合体。女性第二性征存在。
2.第二性征缺乏的原发性闭经
(1)低促性腺激素性腺功能减退(hypogonadotropic hypogonadism):多因下丘脑分泌GnRH不足或垂体分泌促性腺激素不足而致原发性闭经。最常见为体质性青春发育延迟。其次为嗅觉缺失综合征(Kallmann's syndrome),为下丘脑GnRH先天性分泌缺乏,同时伴嗅觉丧失或减退。临床表现为原发性闭经,女性第二性征缺如,嗅觉减退或丧失,但女性内生殖器分化正常。
(2)高促性腺激素性腺功能减退(hypergonadotropic hypogonadism):原发于性腺衰竭所致的性激素分泌减少可引起反馈性LH和FSH升高,常与生殖道异常同时出现。
1)特纳综合征(Turner's syndrome):属于性腺先天性发育不全。性染色体异常,核型为45,X0或45,X0/46,XX或45,X0/47,XXX。表现为原发性闭经,卵巢不发育,身材矮小,第二性征发育不良,常有蹼颈、盾胸、后发际低、腭高耳低、鱼样嘴、肘外翻等临床特征,可伴主动脉缩窄及肾、骨骼畸形、自身免疫性甲状腺炎、听力下降及高血压等。
2)46,XX单纯性腺发育不全(pure gonadal dysgenesis):体格发育无异常,卵巢呈条索状无功能实体,子宫发育不良,女性第二性征发育差,但外生殖器为女型。
3)46,XY单纯性腺发育不全:又称Swyer综合征。主要表现为条索状性腺及原发性闭经。具有女性生殖系统,但无青春期性发育,女性第二性征发育不良。由于存在Y染色体,患者在10~20岁时易发生性腺母细胞瘤或无性细胞瘤,故诊断确定后应切除条索状性腺。
(二)继发性闭经
发生率明显高于原发性闭经。病因复杂,根据控制正常月经周期的5个主要环节,以下丘脑性最常见,其次为垂体、卵巢、子宫性及下生殖道发育异常闭经。
1.下丘脑性闭经
指中枢神经系统及下丘脑各种功能和器质性疾病引起的闭经,以功能性原因为主。此类闭经的特点是下丘脑合成和分泌GnRH缺陷或下降导致垂体促性腺激素(Gn),即卵泡刺激素(FSH),特别是黄体生成素(LH)的分泌功能低下,故属低促性腺激素性闭经,治疗及时尚可逆。
(1)精神应激(psychogenic stress):突然或长期精神压抑、紧张、忧虑、环境改变、过度劳累、情感变化、寒冷等,均可能引起神经内分泌障碍而导致闭经,其机制可能与应激状态下下丘脑分泌的促肾上腺皮质激素释放激素和皮质素分泌增加,进而刺激内源性阿片肽和多巴胺分泌,抑制下丘脑分泌促性腺激素释放激素和垂体分泌促性腺激素有关。
(2)体重下降(weight loss)和神经性厌食(anorexia nervosa):中枢神经对体重急剧下降极敏感,1年内体重下降10%左右,即使仍在正常范围也可引发闭经。若体重减轻10%~15%,或体脂丢失30%时将出现闭经。饮食习惯改变也是原因之一。严重的神经性厌食在内在情感剧烈矛盾或为保持体型强迫节食时发生,临床表现为厌食、极度消瘦、低Gn性闭经、皮肤干燥,低体温、低血压、各种血细胞计数及血浆蛋白低下,重症可危及生命,其死亡率达9%。持续进行性消瘦还可使GnRH降至青春期前水平,使促性腺激素和雌激素水平低下。因过度节食,导致体重急剧下降,最终导致下丘脑多种神经激素分泌降低,引起垂体前叶多种促激素包括LH、FSH、促肾上腺皮质激素(ACTH)等分泌下降。
(3)运动性闭经:长期剧烈运动或芭蕾舞、现代舞等训练易致闭经,与患者的心理背景、应激反应程度及体脂下降有关。初潮发生和月经维持有赖于一定比例(17%~22%)的机体脂肪,肌肉/脂肪比率增加或总体脂肪减少,均可使月经异常。运动剧增后,GnRH释放受抑制使LH释放受抑制,也可引起闭经。目前认为体内脂肪减少和营养不良引起瘦素水平下降,是生殖轴功能受抑制的机制之一。
(4)药物性闭经:长期应用甾体类避孕药及某些药物,如吩噻嗪衍生物(奋乃静、氯丙嗪)、利血平等,可引起继发性闭经,其机制是药物抑制下丘脑分泌GnRH或通过抑制下丘脑多巴胺,使垂体分泌催乳素增多。药物性闭经通常是可逆的,停药后3~6个月月经多能自然恢复。
(5)颅咽管瘤:瘤体增大可压迫下丘脑和垂体柄引起闭经、生殖器萎缩、肥胖、颅内压增高、视力障碍等症状,也称肥胖生殖无能营养不良症。
2.垂体性闭经
主要病变在垂体。腺垂体器质性病变或功能失调,均可影响促性腺激素分泌,继而影响卵巢功能引起闭经。
(1)垂体梗死:常见的为希恩综合征(Sheehan syndrome)。由于产后大出血休克,导致垂体尤其是腺垂体促性腺激素分泌细胞缺血坏死,引起腺垂体功能低下而出现一系列症状:闭经、无泌乳、性欲减退、毛发脱落等,第二性征衰退,生殖器萎缩,以及肾上腺皮质、甲状腺功能减退,出现畏寒、嗜睡、低血压,可伴有严重而局限的眼眶后方疼痛、视野缺损及视力减退等症状,基础代谢率降低。
(2)垂体肿瘤:位于蝶鞍内的腺垂体各种腺细胞均可发生肿瘤。最常见的是分泌PRL的腺瘤,闭经程度与PRL对下丘脑GnRH分泌的抑制程度有关。其他的还包括蝶鞍内的腺垂体各种腺细胞发生的生长激素腺瘤、促甲状腺激素腺瘤、促肾上腺皮质激素腺瘤以及无功能的垂体腺瘤,可出现闭经及相应症状,系因肿瘤分泌激素抑制GnRH分泌和(或)压迫分泌细胞,使促性腺激素分泌减少所致。
(3)空蝶鞍综合征(empty sella syndrome):蝶鞍隔因先天性发育不全、肿瘤或手术破坏,使脑脊液流入蝶鞍的垂体窝,使蝶鞍扩大,垂体受压缩小,称空蝶鞍。垂体柄受脑脊液压迫而使下丘脑与垂体间的门脉循环受阻时,出现闭经和高催乳素血症。X线检查仅见蝶鞍稍增大,CT或磁共振检查精确显示在扩大垂体窝中见萎缩的垂体和低密度的脑脊液。
3.卵巢性闭经
闭经的原因在卵巢。卵巢分泌的性激素水平低下,子宫内膜不发生周期性变化而导致闭经。这类闭经促性腺激素升高,属高促性腺素性闭经。
(1)卵巢早衰(premature ovarian failure,POF):40岁前,由于卵巢内卵泡耗竭或医源性损伤(iatrogenic causes)发生卵巢功能衰竭,称为卵巢早衰。病因可因遗传因素、自身免疫性疾病、医源性损伤(放疗、化疗对性腺的破坏或手术所致的卵巢血供受影响)或特发性原因引起。以低雌激素及高促性腺激素为特征,表现为继发性闭经,常伴围绝经期症状。激素特征为高促性腺激素,特别是FSH升高,FSH>40U/L,伴雌激素水平下降。早发性卵巢功能不全(premature ovarian insufficiency,POI)是指女性在40岁以前出现卵巢功能减退,主要表现为月经异常(闭经、月经稀发或频发)、促性腺激素升高(FSH>25IU/L)、雌激素缺乏。POF是POI的终末阶段。
(2)卵巢功能性肿瘤:分泌雄激素的卵巢支持-间质细胞瘤,产生过量雄激素抑制下丘脑-垂体-卵巢轴功能而闭经。分泌雌激素的卵巢颗粒-卵泡膜细胞瘤,持续分泌雌激素抑制排卵,使子宫内膜持续增生而闭经。
(3)多囊卵巢综合征:以长期无排卵及高雄激素血症为特征。临床表现为闭经、不孕、多毛和肥胖。
4.子宫性闭经
闭经原因在子宫。继发性子宫性闭经的病因包括感染、创伤导致宫腔粘连引起的闭经。月经调节功能正常,第二性征发育也正常。
(1)Asherman综合征:为子宫性闭经最常见原因。多因人工流产刮宫过度或产后、流产后出血刮宫损伤子宫内膜,导致宫腔粘连而闭经。流产后感染、产褥感染、子宫内膜结核感染及各种宫腔手术所致的感染,也可造成闭经。宫颈锥切手术所致的宫颈管粘连、狭窄也可致闭经。当仅有宫颈管粘连时有月经产生而不能流出,宫腔完全粘连时则无月经。
(2)手术切除子宫或放疗:破坏子宫内膜也可闭经。
5.其他
内分泌功能异常甲状腺、肾上腺、胰腺等功能紊乱也可引起闭经。常见的疾病有甲状腺功能减退或亢进、肾上腺皮质功能亢进、肾上腺皮质肿瘤等。
1.子宫性闭经:米勒(Müller)管发育异常,如处女膜闭锁、阴道闭锁、无子宫、始基子宫等。无子宫内膜,则表现为原发闭经。如有功能性子宫内膜,则可出现闭锁部位以上的经血潴留。后者并非真正无月经,常出现周期性腹痛,智力、体态、第二性征发育正常。妇科详细检查可做出正确诊断,手术造口引流经血,或行人工阴道治疗。
2.卵巢性闭经:先天卵巢发育不良或功能缺陷,占原发闭经中12%~20%。患者除闭经外,常伴身材矮小、桶状胸或蹼颈,肘外翻,且智力可能低下。常由性染色体异常引起,如特纳(Turner)综合征。但也有性染色体正常,单纯卵巢发育不全,性幼稚、第二性征不发育。此类患者可采用性激素周期性替代治疗,促进生殖器及第二性征发育,诱发月经,但无法矫正畸形。
3.垂体性闭经:青春期前垂体发生肿瘤可导致原发闭经。但多见于继发性闭经。
4.下丘脑性闭经:系因下丘脑功能失常,影响垂体卵巢轴功能,导致闭经。①精神神经因素:青春期情绪发展多变,易波动并潜在不安,精神紧张、恐惧、忧虑、环境改变、寒冷刺激等都可扰乱中枢神经与下丘脑间功能,影响下丘脑-垂体-卵巢轴的正常调节,引起闭经;②营养不良或消耗性疾病影响激素合成致闭经;③药物抑制:长期用利血平、氯丙嗪、抗胆碱剂等抑制下丘脑,使其不能释放对垂体催乳素有抑制作用的抑制因子,导致长期泌乳,且催乳素抑制GnRH分泌,引起卵巢功能下降出现闭经;④多囊卵巢综合征:月经调节机制失常所致症候群。月经稀少、闭经、不育、肥胖、多毛,卵巢呈多囊性肿大,包膜厚,体内雄激素偏高。
5.其他:如先天性肾上腺皮质增生症,肾上腺皮质肿瘤,除闭经外尚有多毛、其他男性化表现。
青春期前后营养不良或重症结核,消耗性疾病可致闭经。结核所致闭经除体质衰弱外也可由局部病灶出现于卵巢、子宫内膜致闭经。
1.全身治疗
占重要地位,包括积极治疗全身性疾病,提高机体体质,供给足够营养,保持标准体重。运动性闭经者应适当减少运动量。应激或精神因素所致闭经,应进行耐心的心理治疗,消除精神紧张和焦虑。肿瘤、多囊卵巢综合征等引起的闭经,应对因治疗。
2.激素治疗
明确病变环节及病因后,给予相应激素治疗以补充体内激素不足或拮抗其过多,达到治疗目的。
(1)性激素补充治疗:目的:①维持女性全身健康及生殖健康,包括心血管系统、骨骼及骨代谢、神经系统等;②促进和维持第二性征和月经。
主要治疗方法有:
1)雌激素补充治疗:适用于无子宫者。戊酸雌二醇1mg/d,妊马雌酮0.625mg/d或微粒化17-β雌二醇1mg/d,连用21日,停药1周后重复给药。
2)雌、孕激素人工周期疗法:适用于有子宫者。上述雌激素连服21日,最后10日同时给予地屈孕酮10~20mg/d或醋酸甲羟孕酮6~10mg/d。
3)孕激素疗法:适用于体内有一定内源性雌激素水平的Ⅰ度闭经患者,可于月经周期后半期(或撤药性出血第16~25日)口服地屈孕酮10~20mg/d或醋酸甲羟孕酮6~10mg/日。
(2)促排卵:适用于有生育要求的患者。对于低Gn闭经患者,在采用雌激素治疗促进生殖器发育,子宫内膜已获得对雌孕激素的反应后,可采用尿促性素(hMG)联合绒促性素(hCG)促进卵泡发育及诱发排卵,由于可能导致卵巢过度刺激综合征(OHSS),严重者可危及生命,故使用促性腺素诱发排卵必须由有经验的医师在有超声和激素水平监测的条件下用药;对于FSH和PRL正常的闭经患者,由于患者体内有一定内源性雌激素,可首选氯米芬作为促排卵药物;对于FSH升高的闭经患者,由于其卵巢功能衰竭,不建议采用促排卵药物治疗。
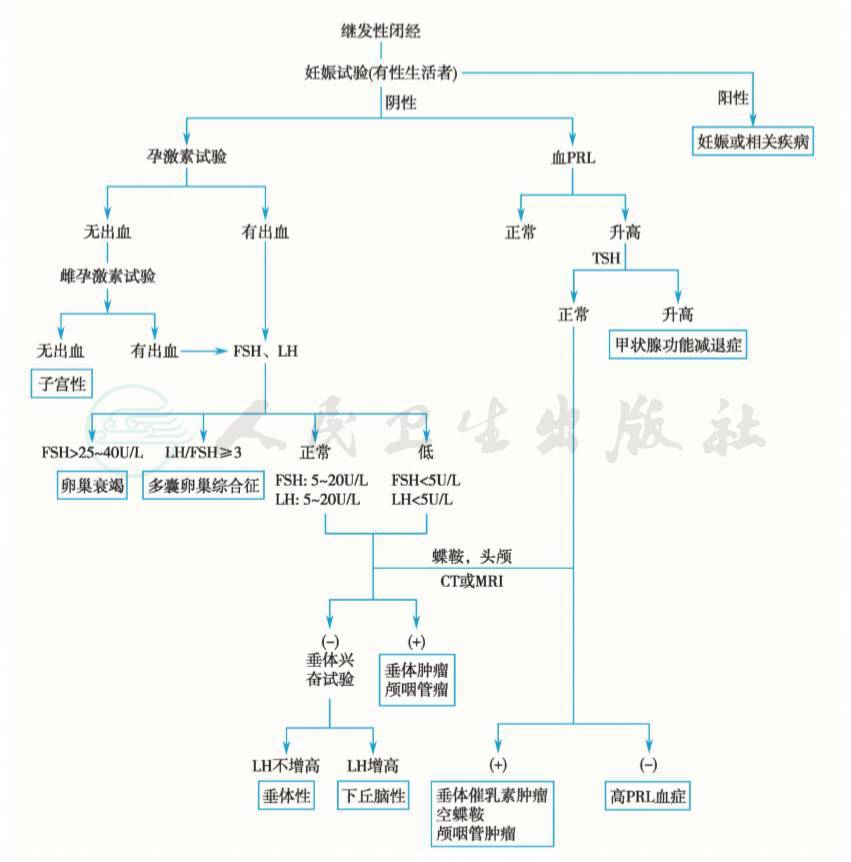
图2 继发性闭经的诊断步骤
1)氯米芬:是最常用的促排卵药物。适用于有一定内源性雌激素水平的无排卵者。作用机制是通过竞争性结合下丘脑细胞内的雌激素受体,以阻断内源性雌激素对下丘脑的负反馈作用,促使下丘脑分泌更多的GnRH及垂体促性腺激素。给药方法为月经第5日始,每日50~100mg,连用5日,治疗剂量选择主要根据体重或BMI、女性年龄和不孕原因,卵泡或孕酮监测不增加治疗妊娠率。不良反应主要包括黄体功能不足、对宫颈黏液的抗雌激素影响、黄素化未破裂卵泡综合征(LUFS)及卵子质量欠佳。
2)促性腺激素:适用于低促性腺激素闭经及氯米芬促排卵失败者,促卵泡发育的制剂有:①尿促性素(hMG),内含FSH和LH各75U;②卵泡刺激素,包括尿提取FSH、纯化FSH、基因重组FSH。促成熟卵泡排卵的制剂为绒促性素(hCG)。常用hMG或FSH和hCG联合用药促排卵。hMG或FSH一般每日剂量75~150U,于撤药性出血第3~5日开始,卵巢无反应,每隔7~14日增加半支(37.5IU),直至超声下见优势卵泡,最大225IU/d,待优势卵泡达成熟标准时,再使用hCG5000~10000U促排卵。并发症为多胎妊娠和OHSS。
3)促性腺激素释放激素(GnRH):利用其天然制品促排卵,用脉冲皮下注射或静脉给药,适用于下丘脑性闭经。
(3)溴隐亭(bromocriptine):为多巴胺受体激动剂。通过与垂体多巴胺受体结合,直接抑制垂体PRL分泌,恢复排卵;溴隐亭还可直接抑制分泌PRL的垂体肿瘤细胞生长。单纯高PRL血症患者,每日2.5~5mg,一般在服药的第5~6周能使月经恢复。垂体催乳素瘤患者,每日5~7.5mg,敏感者在服药3个月后肿瘤明显缩小,较少采用手术。
(4)其他激素治疗
1)肾上腺皮质激素:适用于先天性肾上腺皮质增生所致的闭经,一般用泼尼松或地塞米松。
2)甲状腺素:如甲状腺片,适用于甲状腺功能减退引起的闭经。
3.辅助生殖技术
对于有生育要求,诱发排卵后未成功妊娠、合并输卵管问题的闭经患者或男方因素不孕者可采用辅助生殖技术治疗。
4.手术治疗
针对各种器质性病因,采用相应的手术治疗。
(1)生殖器畸形:如处女膜闭锁、阴道横隔或阴道闭锁,均可通过手术切开或成形,使经血流畅。宫颈发育不良若无法手术矫正,则应行子宫切除术。
(2)Asherman综合征:多采用宫腔镜直视下分离粘连,随后加用大剂量雌激素和放置宫腔内支撑的治疗方法。术后宫腔内支撑放置7~10日,每日口服妊马雌酮2.5mg,第3周始用醋酸甲羟孕酮每日10mg,共7日,根据撤药出血量,重复上述用药3~6个月。宫颈狭窄和粘连可通过宫颈扩张治疗。
(3)肿瘤:卵巢肿瘤一经确诊,应予手术治疗。垂体肿瘤患者,应根据肿瘤部位、大小及性质确定治疗方案。对于催乳素瘤,常采用药物治疗,手术多用于药物治疗无效或巨腺瘤产生压迫症状者。其他中枢神经系统肿瘤,多采用手术和或放疗。含Y染色体的高促性腺激素闭经者,性腺易发生肿瘤,应行手术治疗。













