肺炎(pneumonia)是肺实质的炎症,可由多种病原体引起,如细菌、病毒、真菌、寄生虫等,化学物质、放射线和过敏因素等亦可引起肺炎。孕期肺炎发生率与非孕期无明显差异,但由于孕妇呼吸系统和免疫系统的变化,妊娠并发肺炎更容易发生肺部感染并发症,尤其是病毒和真菌感染。在抗生素问世之前,肺炎是导致早产的主要原因之一。目前,妊娠合并肺炎所致的早产率仍达44%。本小节主要讨论细菌性肺炎和支原体肺炎、病毒性肺炎和真菌性肺炎。
(一)细菌性肺炎和支原体肺炎
体质虚弱、过度疲劳、营养不良、上呼吸道感染是诱因,妊娠合并细菌性肺炎(bacterial pneumonia)的最常见的致病菌为肺炎双球菌(pneumococcal pneumonia),占30%~50%;其次为嗜血流感杆菌(haemophilusinfluenzae),约占10%;其他较少见的致病菌有葡萄球菌(staphylococcus aureus)、克雷伯杆菌(klebsiella)、军团菌(legionella)等。
(二)病毒性肺炎
引起病毒性肺炎(viral pneumonia)的主要病毒有甲型流感病毒、乙型流感病毒、腺病毒、副流感病毒、呼吸道合胞病毒、冠状病毒等。麻疹、风疹和流行性出血热病毒也可引起肺炎,但较少见。2003年导致SARS的冠状病毒是一种新型的冠状病毒,可以叫SARS冠状病毒。病人可同时受一种以上病毒感染,并常继发细菌感染,免疫抑制宿主还常继发真菌感染。呼吸道病毒可通过飞沫与直接接触传播,且传播迅速。因细胞免疫力降低,孕妇病毒性肺炎易发生急性呼吸功能衰竭、继发性细菌感染及成人呼吸窘迫综合征,死亡率达50%。
(三)真菌性肺炎
近年来由于广谱抗生素、细胞毒性药物、激素和免疫抑制剂的广泛应用,肺部真菌感染有增加趋势。
(四)吸入性肺炎
孕妇是吸入性肺炎(aspiration pneumonia)的高危人群,由于孕激素使胃、食管括约肌松弛,使胃排空延迟,胃酸反流,当全身麻醉或病人神志不清时易发生吸入性肺炎。
早期或轻型病毒性肺炎表现为间质性肺炎,炎症从支气管、细支气管开始,沿肺间质发展,支气管、细支气管壁及其周围、小叶间隔以及肺泡壁等肺间质充血、水肿、淋巴细胞和单核细胞浸润,肺泡壁明显增宽。肺泡腔内一般无渗出物或仅有少量浆液。病变较重者,肺泡也可受累,出现由浆液、少量纤维蛋白、红细胞及巨噬细胞组成的炎性渗出物,甚至可发生组织坏死。有些病毒性肺炎(如流感病毒肺炎,麻疹病毒肺炎、腺病毒肺炎等)肺泡腔渗出明显,渗出物浓缩凝结成一层红染的膜样物贴附于肺泡内表面,即透明膜形成。支气管上皮的肺泡上皮也可增生,甚至形成多核巨细胞。麻疹病毒肺炎的病变特点为在间质性肺炎的基础上,肺泡壁上有透明膜形成,并有较多的多核巨细胞(巨细胞肺炎),在增生的上皮细胞和多核巨细胞的细胞质内和胞核内可检见病毒包涵体。病毒包涵体常呈球形,约红细胞大小,呈嗜酸性染色,均质或细颗粒状,其周围常有一清晰的透明晕。其他一些病毒性肺炎也可在增生的支气管上皮、支气管黏液腺上皮或肺泡上皮细胞内检见病毒包涵体。如腺病毒肺炎可在增生的上皮细胞核内,呼吸道合胞病毒肺炎可在增生的上皮细胞细胞质内,巨细胞病毒肺炎也可在增生的上皮细胞核内检见病毒包涵体。检见包涵体是病理组织学诊断病毒性肺炎的重要依据。
(一)细菌性肺炎和支原体肺炎
1.血常规
一般白细胞升高,中性粒细胞分类升高并有明显的核左移。
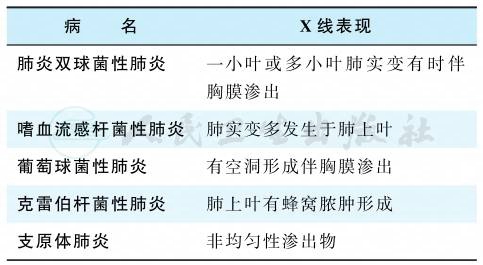
2.X线检查
各种肺炎的X线表现详见表1。
表1 细菌性肺炎和支原体肺炎的X线表现
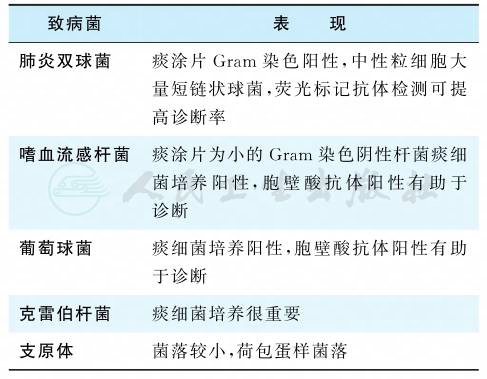
3.致病菌检查
详见表2。
表2 肺炎致病菌检查
(二)病毒性肺炎
白细胞计数正常、稍高或偏低,血沉通常正常,痰涂片所见的白细胞以单核细胞居多,痰培养常无致病细菌生长。
胸片:病毒性肺炎病人肺部病变多表现为间质渗出性改变,而细菌性肺炎病人肺部病变多表现为肺泡渗出性改变。然而,细菌、病毒的单独感染或二者的混合感染可能产生各种胸部放射线检查改变。
(三)真菌性肺炎
目前PCP的病原学诊断仍较困难,在多数医院仍依据临床表现及影像学特点。PCP病人咳嗽多为干咳,深部痰液少,通过痰液查到肺孢子菌的几率低,采用3%NaCL溶液超声雾化诱导痰能提高检出率。支气管肺泡灌洗液(BLAF)或肺活检查到肺孢子菌的阳性率可高达90%。但部分病人因其已经诊断AIDS,病人往往拒绝行有创检查而不易得到BLAF。近年采用PCR方法检测肺孢子菌mRNA或者DNA水平是敏感性和特异性均高于细胞学的无创性检测方法。肺孢子菌mRNA水平还可提示肺孢子菌感染是否处于活动期。
(一)细菌性肺炎和支原体肺炎
1.尽快找出病原菌
发病后应立即做痰和血的细菌培养,加药敏试验,同时做痰涂片行Gram染色,以便尽早诊断,选择敏感抗生素。但要注意慎用或不用对胎儿有害的抗生素。
2.抗生素的应用
肺炎球菌、葡萄球菌感染可选用青霉素G、红霉素类、头孢类。嗜血流感杆菌感染可选用氨苄西林加红霉素,如有耐药改用三代头孢菌素,如头孢塞肟等。克雷伯杆菌感染,氨基苷类抗生素为首选,但它对胎儿听神经有损伤作用,孕期禁用,重症时可用三代头孢菌素。支原体感染可用红霉素、阿奇霉素禁用四环素。
3.对症处理
加强全身支持疗法。咳嗽严重者可给予雾化吸入。适当给予镇咳、祛痰药物,胸痛、烦躁不安者可用镇静剂,有呼吸困难时给予氧气吸入。注意纠正水电解质紊乱和贫血。同时注意有关胎儿缺氧和早产征兆等。
4.胎儿宫内情况监护
严重的肺部感染可导致孕妇的血氧浓度下降,进一步导致胎儿缺氧。长期的慢性缺氧可导致胎儿发育异常。
5.临产及分娩期的处理
临产过程中,不宜使用麻醉止痛药。密切观察产程进展,给予持续吸氧,一般以经阴道分娩为宜。为缩短第二产程,可经阴道助产结束分娩,产后仍需继续用抗生素,直至恢复正常。
(二)病毒性肺炎
一般支持治疗包括保暖,保持呼吸道通畅,防止水、电解质和酸碱失衡,改善病人一般状况,维持生命体征平稳,高热对于胎儿有不利影响,应及时退热。必要时给予吸氧、支气管扩张药物,严重者给予机械通气和激素治疗。
孕妇由于细胞免疫力低,易进展为ARDS,作为高危人群,应在症状出现后48小时内尽早开始抗病毒治疗,使用神经氨酸酶抑制剂(扎那米韦和奥司他韦)。金刚烷不再推荐为一线抗流感病毒药物。必要时应用抗生素预防细菌感染。利巴韦林有明确致畸作用,孕期禁用。
如病情得不到有效控制,必要时终止妊娠。分娩方式根据病情、孕周、胎儿情况、宫颈成熟情况选择。孕妇在产前4天或产后2天感染水痘者,应给新生儿注射带状疱疹免疫蛋白,以减少新生儿感染。当孕妇患有活动性的水痘感染时,应尽量推迟分娩。
(三)真菌性肺炎
肺孢子菌在常见唑类抑制结合部位有氨基酸突变而耐药,现有的唑类药物不能用于PCP治疗。复方新诺明(甲氧磺胺嘧啶-磺胺甲基异𫫇唑,TMP-SMZ)是目前临床预防和治疗PCP的首选药物,HIV合并PCP疗程为3周,非HIV病人为2周。TMP和SMZ分别作用于耶氏孢子菌的二氢叶酸还原酶和合成酶,双重阻断其叶酸合成,干扰蛋白质合成,起到杀灭病原体作用。
对TMP-SMZ耐药或过敏可选用戊烷脒、氨苯砜、阿托伐醌或伯氨喹联合克林霉素。氨苯砜作用于二氢叶酸合成酶,干扰叶酸代谢;其剂量为每天50mg口服,但葡萄糖-6-磷酸脱氢酶(G-6-PD)缺陷病人禁用。阿托伐醌作用于二氢乳清酸酯脱氢酶,干扰嘧啶合成,剂量为750mg,每天2次口服,适用于轻中度病人。伯氨喹每天30mg口服与克林霉素600mg每天静脉滴注3次联用可用于杀灭肺孢子菌。戊烷脒作用于胸苷酸合成酶,干扰核苷酸代谢;因其不良反应较严重且发生率高达50%,因而临床应用受限。
对病情重,缺氧明显的病人可给予激素治疗,激素抑制PCP的炎症反应和由此造成的肺损伤可使中重度PCP的病死率降低近50%。目前普遍推荐在PaO2<70mmHg、PaCO2>35mmHg或BALF中性粒细胞>10%均应使用激素作为辅助治疗,并主张在TMP-SMZ前15~30分钟给药,在PaO2>70mmHg的PCP病人应用激素亦可获益,但不主张常规使用。
对于合并严重呼吸衰竭,经磺胺及激素治疗症状无缓解需考虑呼吸支持治疗。
(四)吸入性肺炎
迅速清理呼吸道,正压给氧吸入,应用支气管扩张药物等。继发感染引起的吸入性肺炎,要对支气管分泌物做细菌培养加药敏试验,指导应用抗生素。继发性细菌感染一般发生在吸入物2~3天后,多数这种病人需插管给氧。
任何麻醉均有引起吸入性肺炎的可能,特别是全麻。麻醉前给予抗酸药物以中和胃酸。气管插管时,应持续保持环状软骨的张力,拔管时应待病人清醒方可拔管。













