1.根端囊肿(radicular cyst)
是由于根尖肉芽肿,慢性炎症的刺激,引起牙周膜内的上皮残余增生。增生的上皮团中央发生变性与液化,周围组织液不断渗出,逐渐形成囊肿,故亦可称根尖周囊肿(periapical cyst)(图1)。如果根尖肉芽肿在拔牙后未作适当处理仍残留在颌骨内而发生的囊肿,则称为残余囊肿(residual cyst)。
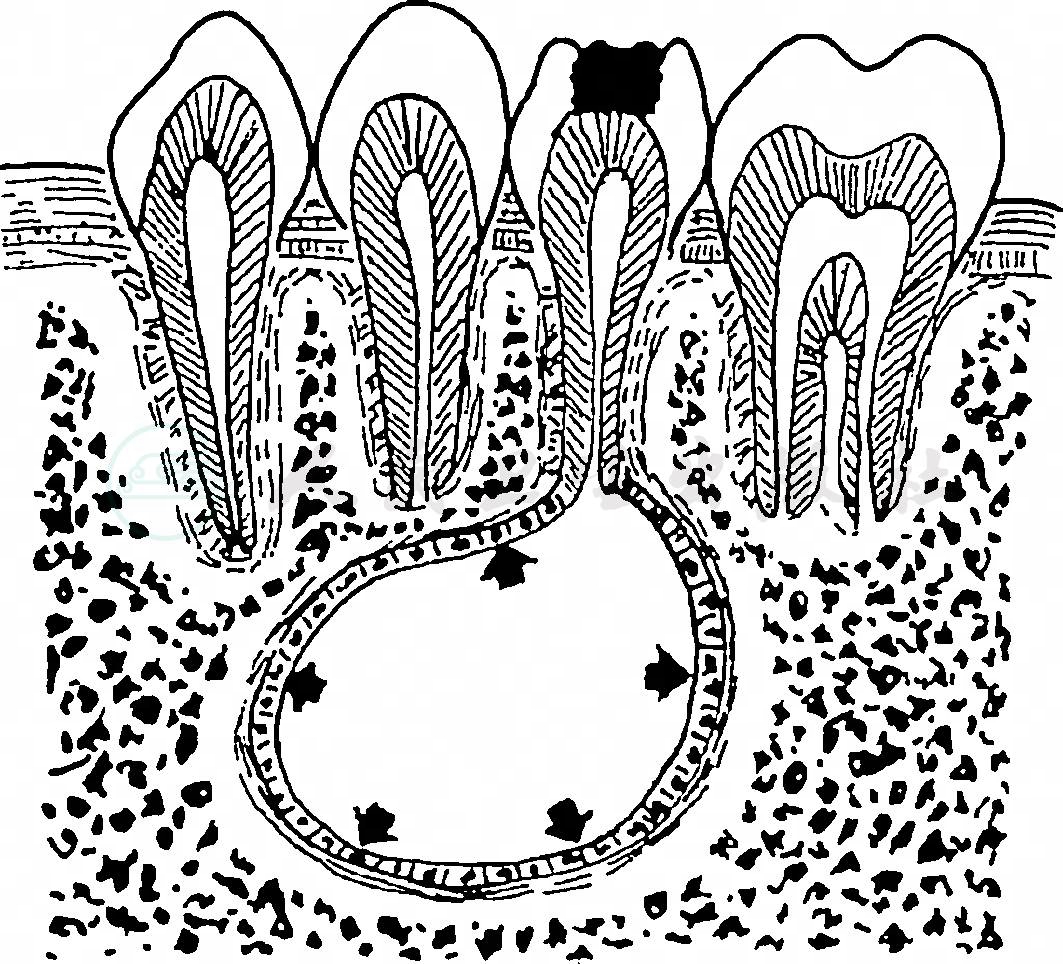
图1 根端囊肿
2.始基囊肿(primordial cyst)
始基囊肿发生于成釉器发育的早期阶段,牙釉质和牙本质形成之前,在炎症和损伤刺激后,成釉器的星形网状层发生变性,并有液体渗出,蓄积其中而形成囊肿(图2)。
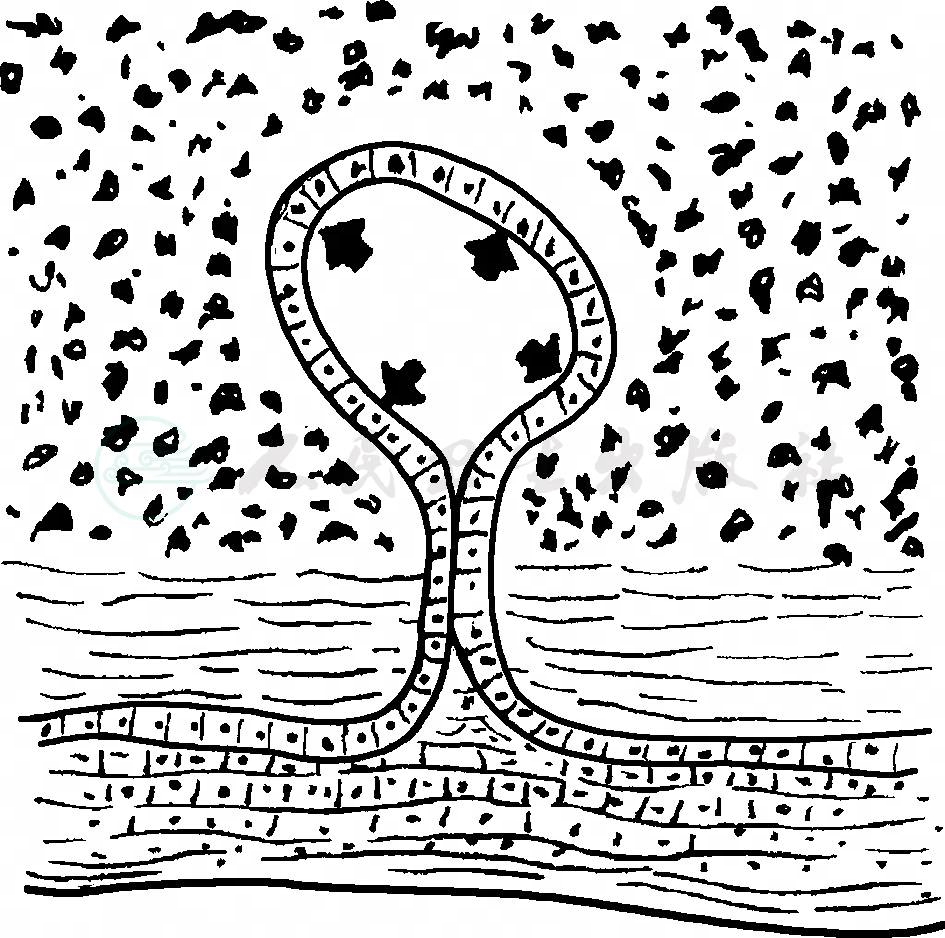
图2 始基囊肿
3.含牙囊肿(dentigerous cyst)
含牙囊肿又称滤泡囊肿(follicular cyst)。发生于牙冠或牙根形成之后,在缩余釉上皮与牙冠面之间出现液体渗出而形成含牙囊肿(图3)。可来自一个牙胚(含一个牙);也有来自多个牙胚(含多个牙)者。

图3 含牙囊肿
应采用外科手术摘除。如伴有感染须先用抗生素或其他抗菌药物控制炎症后再行手术治疗。术前应作X线片,以明确囊肿的范围与邻近组织的关系。
手术切口的大小,应根据囊肿的部位及波及范围而定。切口以能充分暴露术野,便于彻底清除囊壁为原则,常选用口内切口或口外切口进行手术。
1.口内切口颌骨囊肿摘除术
适用于上颌骨囊肿和需同时拔除病原牙的下颌骨中小型囊肿(图4)。
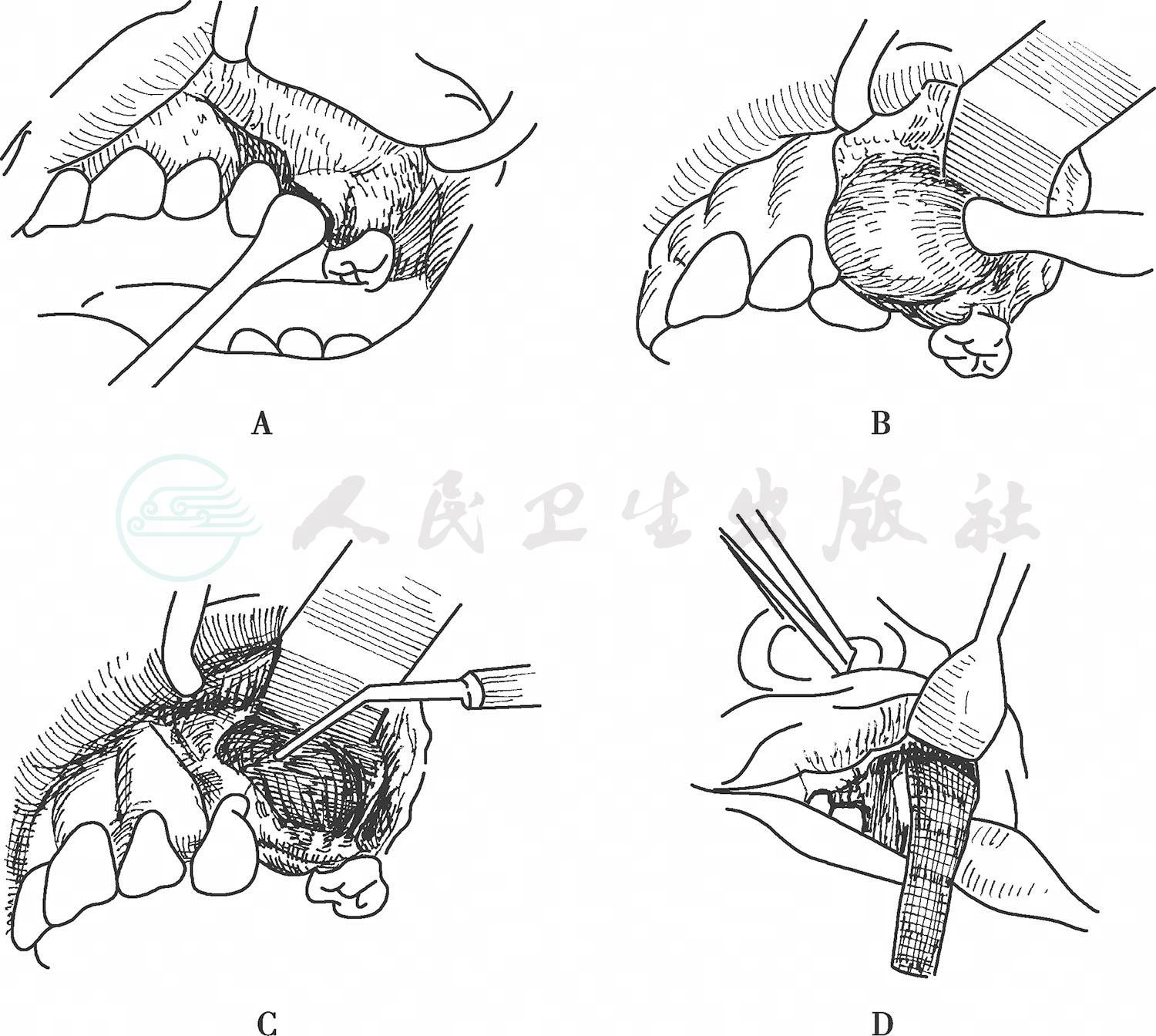
图4 上颌骨囊肿摘除术
A.切开黏膜 B.剥离囊肿 C.刮除粘连囊壁 D.下鼻道开窗,骨腔内填以碘仿纱条
根据囊肿所在部位采用蒂在前庭沟的梯形或弧形切口。切口应能充分显露包括囊肿前后邻牙根尖部的病变区,以利于彻底摘除囊肿;黏骨膜瓣底部应较宽些,弧线最凸点距龈缘5mm,以保证有充分的血液供应;组织瓣缝合处要有骨质支持。在口腔前庭处切开黏膜及骨膜,翻开组织瓣。用骨凿在骨壁最薄处开一小洞,然后用骨钳去除囊肿表面的骨质。如骨壁已破坏,囊膜与骨膜粘连时,应仔细分离或将粘连骨膜一并切除,以免残留复发。然后用骨膜分离器或刮匙将囊膜与骨膜分离,将囊肿全部摘除。冲洗创口,止血后缝合。
如囊肿内有牙根尖暴露,但该牙仍能保留,则应行根管治疗及根尖切除术。上颌骨囊肿如波及上颌窦或手术时与上颌窦穿通,或上颌窦原有慢性炎症时,均应同时进行上颌窦根治术,将囊壁与上颌窦整个黏膜同时刮除,严密缝合口内创口,同时在下鼻道开窗,骨腔内塞以碘仿纱条,并从下鼻道开口处引出(图5),3~5天后逐步由此抽出纱条。
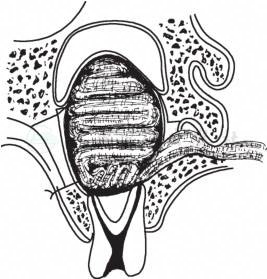
图5 骨腔内填塞,下鼻道引流示意图
2.口外切口颌骨囊肿摘除术
适用于位于下颌体、下颌角及下颌升支部的大型囊肿(图6)。
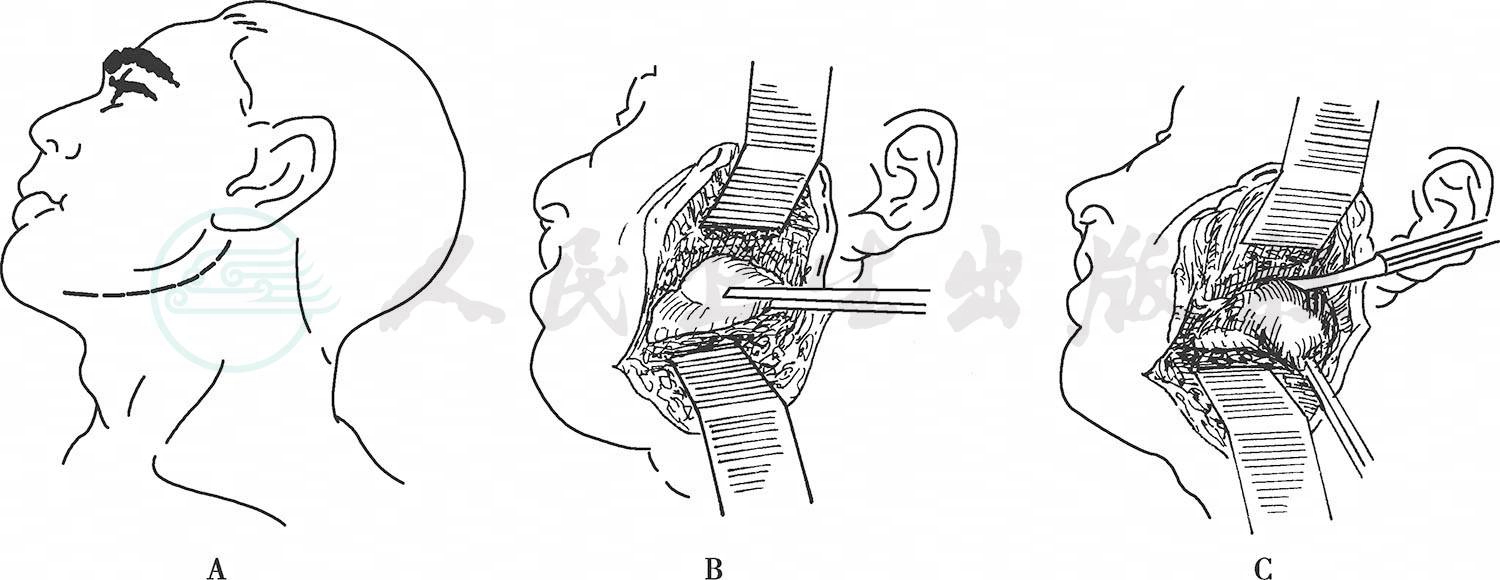
图6 下颌骨囊肿摘除术
A.切口 B.翻瓣去骨 C.摘除囊肿
在阻滞与浸润麻醉或全身麻醉下,在患侧下颌骨下缘下1.5~2cm处作平行下颌下缘的切口。切口长度视囊肿的大小而定,如囊肿位于升支部,切口需要绕下颌角向上延伸。切开皮肤、皮下组织、颈阔肌及颈深筋膜后,避开面神经下颌缘支,结扎面动脉、面静脉,向上翻瓣显露下颌骨下缘;切开骨膜,分离暴露囊肿表面骨质,去除骨质暴露囊肿;分离囊壁,处理囊腔内的牙,摘除囊肿。术中应防止损伤下牙槽神经血管束。对囊肿范围过大,骨质缺损较多者,为避免发生病理性骨折,可在术后作颌间结扎暂时固定。创口内置引流,分层缝合下颌下切口,加压包扎。术后24~48小时撤除引流,1周拆线。
颌骨囊肿摘除后所遗留的死腔,通常是手术创口延期愈合的主要原因,因此必须处理好死腔。消灭死腔一般采用碟形手术、血块充填法、囊腔植骨术、生物材料置入等方法。碟形手术就是将遗留的骨腔边缘骨组织适当去除,使较深圆形骨腔变为浅碟形的骨腔,使外覆的软组织可以压向骨腔底部以消灭死腔(图7)。

图7 碟形手术示意图
3.成形性囊肿切开术
又称袋形缝合术(图8),适用于囊内含牙正在发育阶段、病变累及范围大、患者不能承受或拒绝上述手术。是一种创伤较小的颌骨囊肿治疗方法,但治疗时间较长。
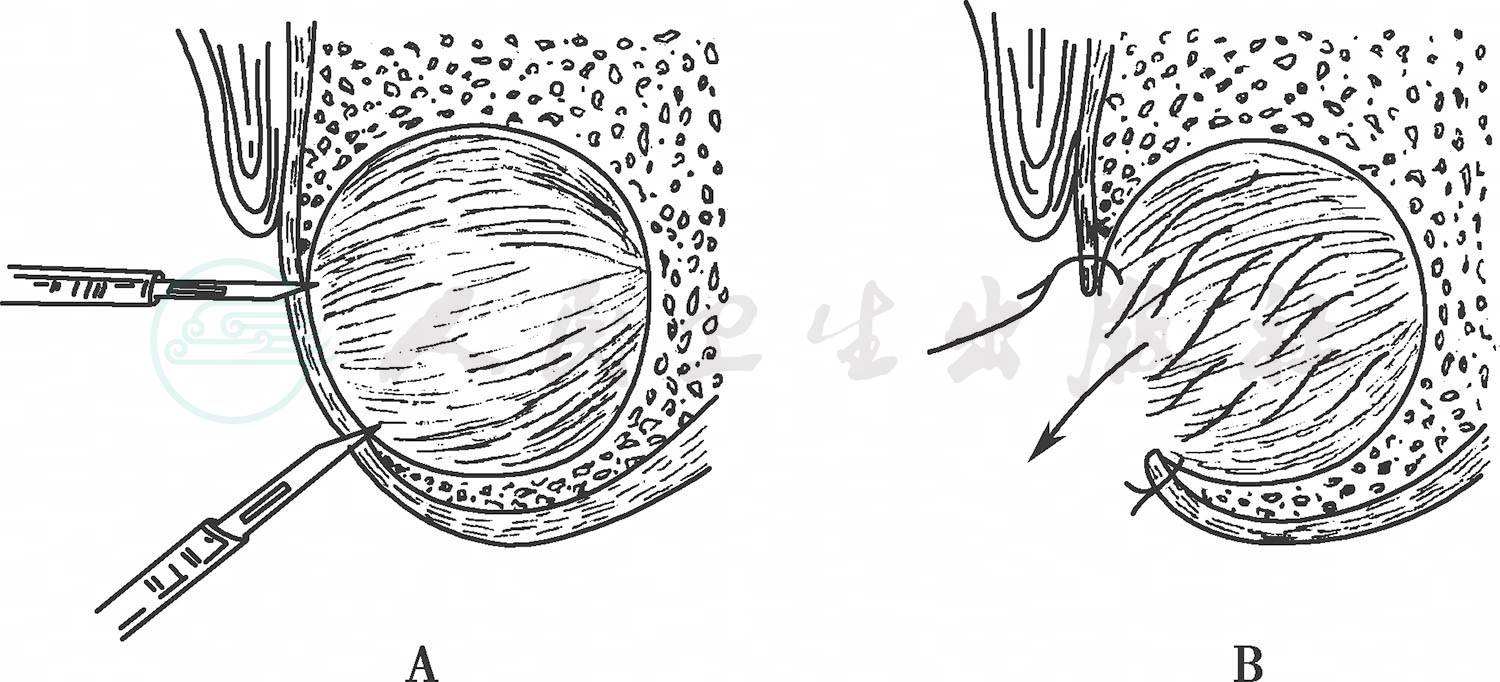
图8 成形性囊肿切开术
A.切除黏膜和囊壁 B.将黏膜与囊壁缝合引流
切口一般在口内,掀起黏骨膜瓣,去除部分膨胀变质的骨质,暴露囊肿,切除部分囊壁,将黏骨膜瓣游离端与囊壁创缘相互缝合,使囊腔与口腔相通,将囊液引流到口腔,达到消除囊内的压力,囊腔可逐渐自行缩小变浅。病变显著缩小后可择期再次手术将剩余的囊壁摘除。













