占所有卵巢肿瘤中的0.5%~1.7%,绝大多数为良性。镜检以上皮细胞为主,圆形或多边形,胞质丰富,核较小,常见明显核纵沟,呈咖啡豆样外观。
绝大多数为单侧,仅约6.5%为双侧,体积多在0.5~2cm3之间,因体积小常被偶然发现,少数可超过10cm,达30cm,偶有重达8~9kg者。多为实性,质硬韧,切面有砂粒感,灰白或浅黄色,编织样结构。有时有小囊腔,偶有较大者或多囊。镜下Brenner瘤由上皮细胞巢和纤维间质组织构成。上皮巢周围由明显的基底膜围绕。巢内细胞为圆形或多角形,细胞界限清楚,胞浆透明富含糖原。核圆形或卵圆形,有纵行核沟。Brenner瘤细胞巢中心常可见大小不等的囊腔,腔内壁被以扁平、立方或柱状上皮。有时柱状上皮可分泌黏液。纤维组织可显示灶性黄素化或呈泡膜细胞瘤样反应。常有玻璃样变和钙化。约15%~30%的双侧卵巢同时伴有另外一种肿瘤,最常见的为黏液性或浆液性囊腺瘤,其次为成熟性畸胎瘤。23%的患者合并其他妇科恶性肿瘤,或其他部位恶性肿瘤。36%的CEA免疫组化阳性。
约半数到 2/3 的肿瘤直径小于 2cm。Moon和Oh分别报道 8例和12例Brenner瘤CT和MRI表现,其中良性共15例。肿瘤大小2~17cm,平均9.2cm。多数肿瘤为实性(图1)或囊实性(图2),极少数为囊性。囊实性时囊性部分为单房或多房,边界清楚;肿瘤实性部分密度均匀,增强扫描呈均匀的轻至中度强化,未见出血或坏死。较特征的CT表现为肿瘤的实性部分内可见广泛的无定形钙化,见于54%的病例,主要是间质退行性改变的结果,据此与其他常见实体肿瘤鉴别(图3)。
Brenner瘤典型MRI表现为T1WI、T2WI均呈等低信号,与盆壁肌肉信号相仿,这种信号强度比其他的非纤维性卵巢肿瘤显著降低,类似于纤维瘤,但前者信号均匀,而后者常伴水肿和囊性变。增强后早期无明显强化,延迟期轻度或中度强化,显著低于正常子宫肌层强化(图4)。
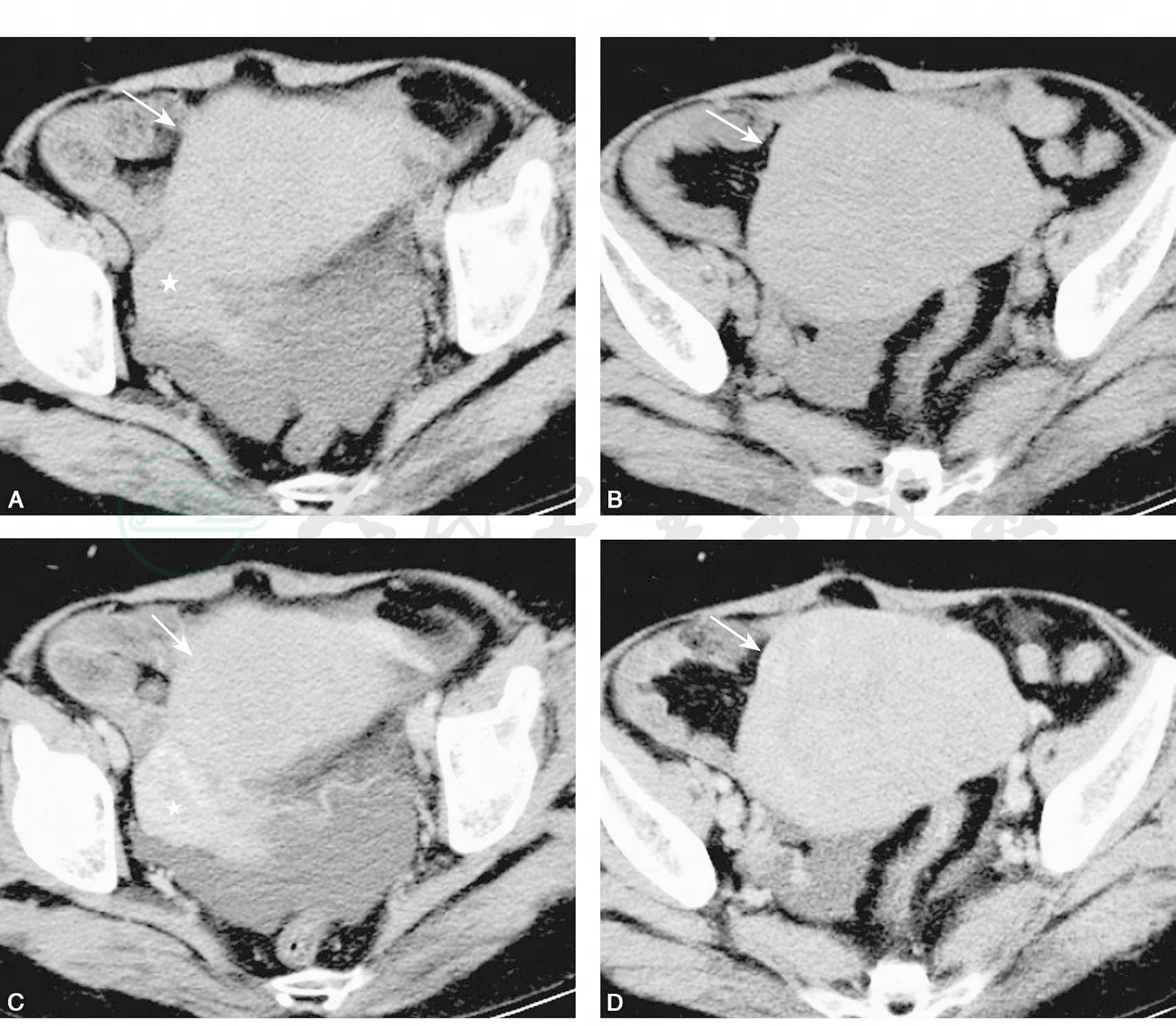
图1左卵巢Brenner瘤
肿块分叶状,边缘清楚,呈实性,A,B为肿块下部不同层面平扫,见肿瘤为实性,密度均匀(箭);C为与A同层面增强,肿块呈中度强化(箭),子宫(五角星)均匀强化,可见子宫动脉;D为与B同层面增强,肿块呈实性,均匀性强化(箭)
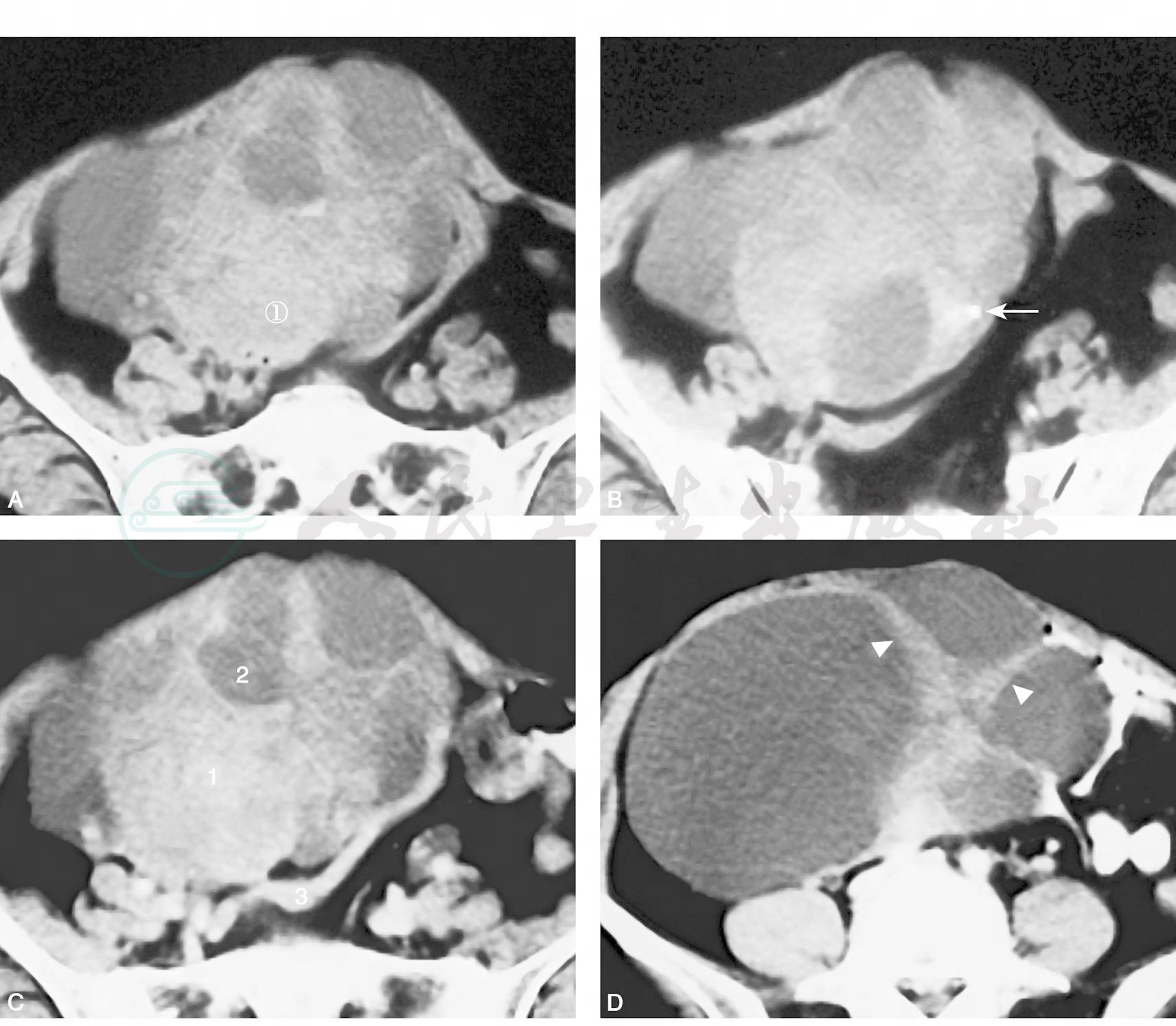
图2左卵巢Brenner瘤
肿块分叶状,边缘清楚,呈囊实性。A,B为肿块下部不同层面平扫,以实性为主,CT值41HU,并有一点状钙化(箭);C为与A同层面增强,实性区中度强化,CT值65HU;D为上部层面,以多房囊性为主,分隔很厚,轻度强化(箭头)
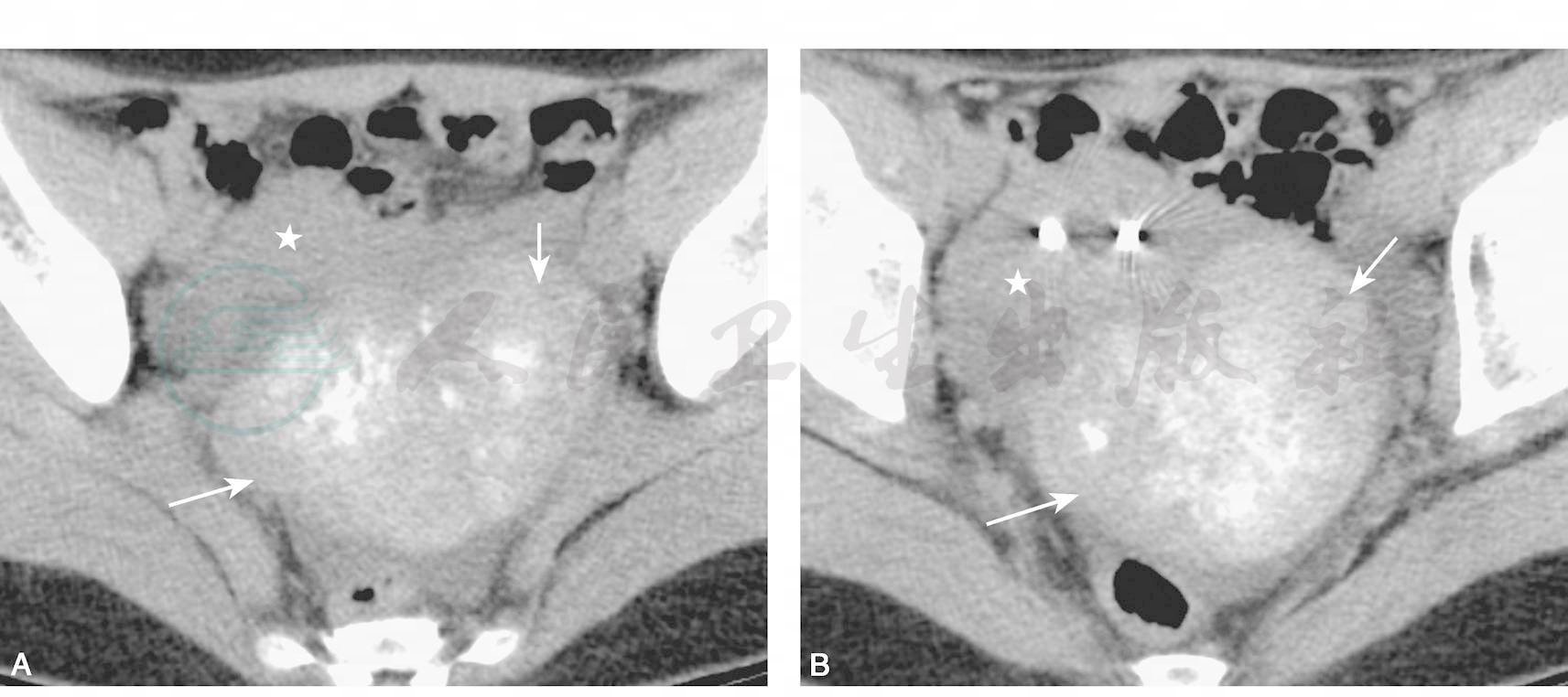
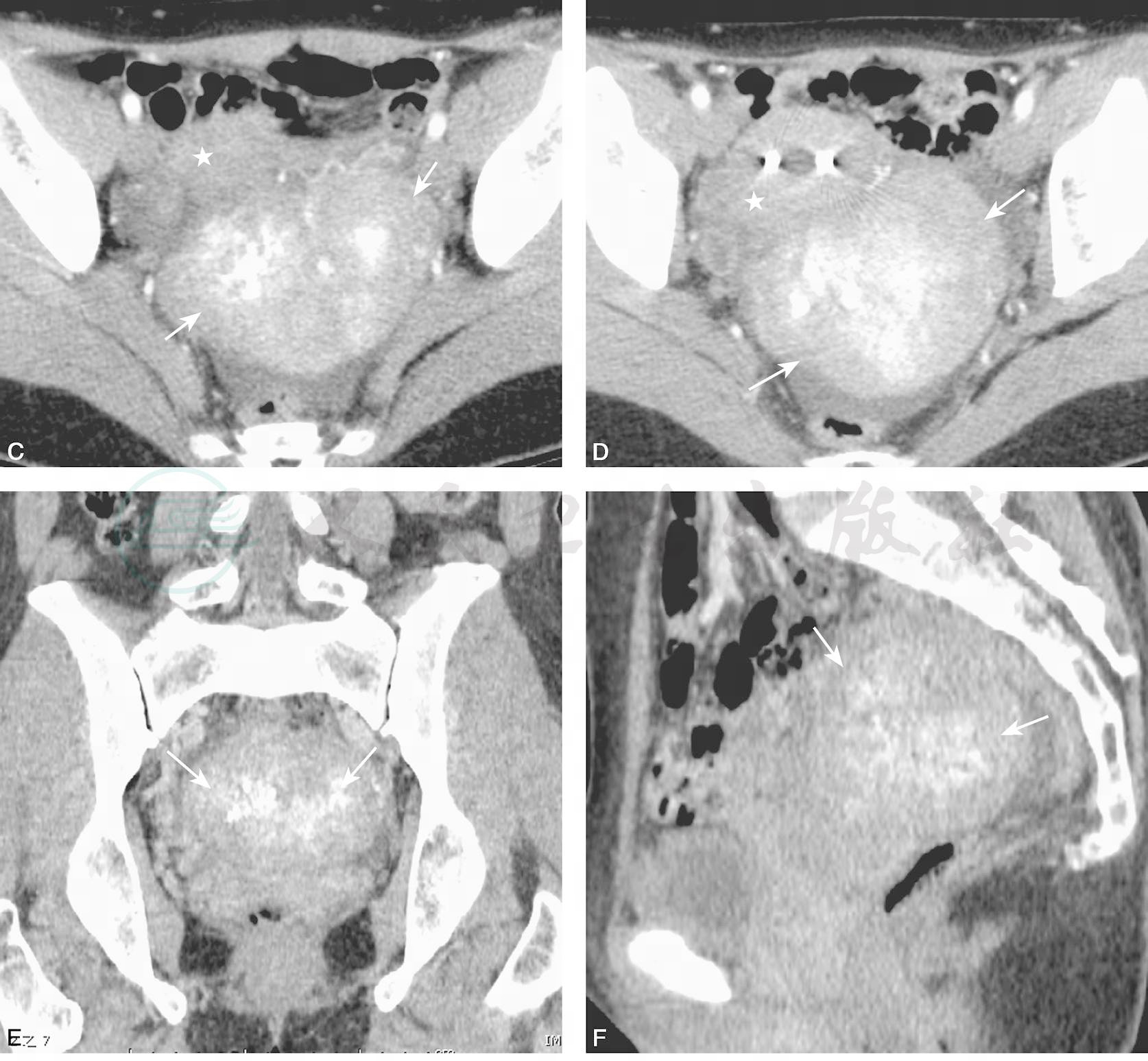
图3左侧卵巢Brenner瘤
56岁,发现盆腔肿块一周。CT平扫(A,B),示肿瘤呈实性,边界清晰(箭),瘤内见斑片状无定性钙化灶,平扫实性部分呈稍高密度,CT值约45HU;增强后CT(C,D)示肿块较明显强化(箭);冠状位及矢状位重建(E,F)示肿块内钙化灶呈斑片状、不规则分布(箭),肿块位于子宫(五角星)与直肠之间
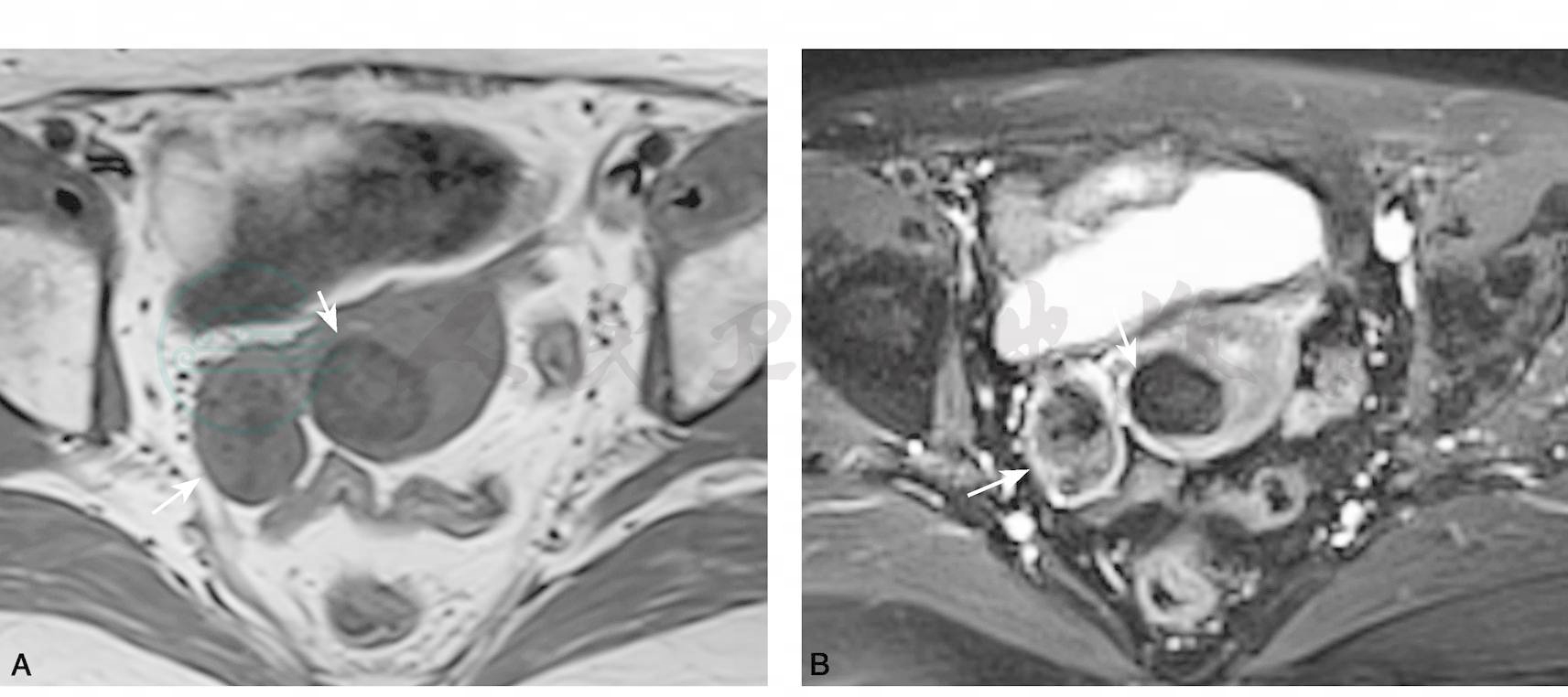
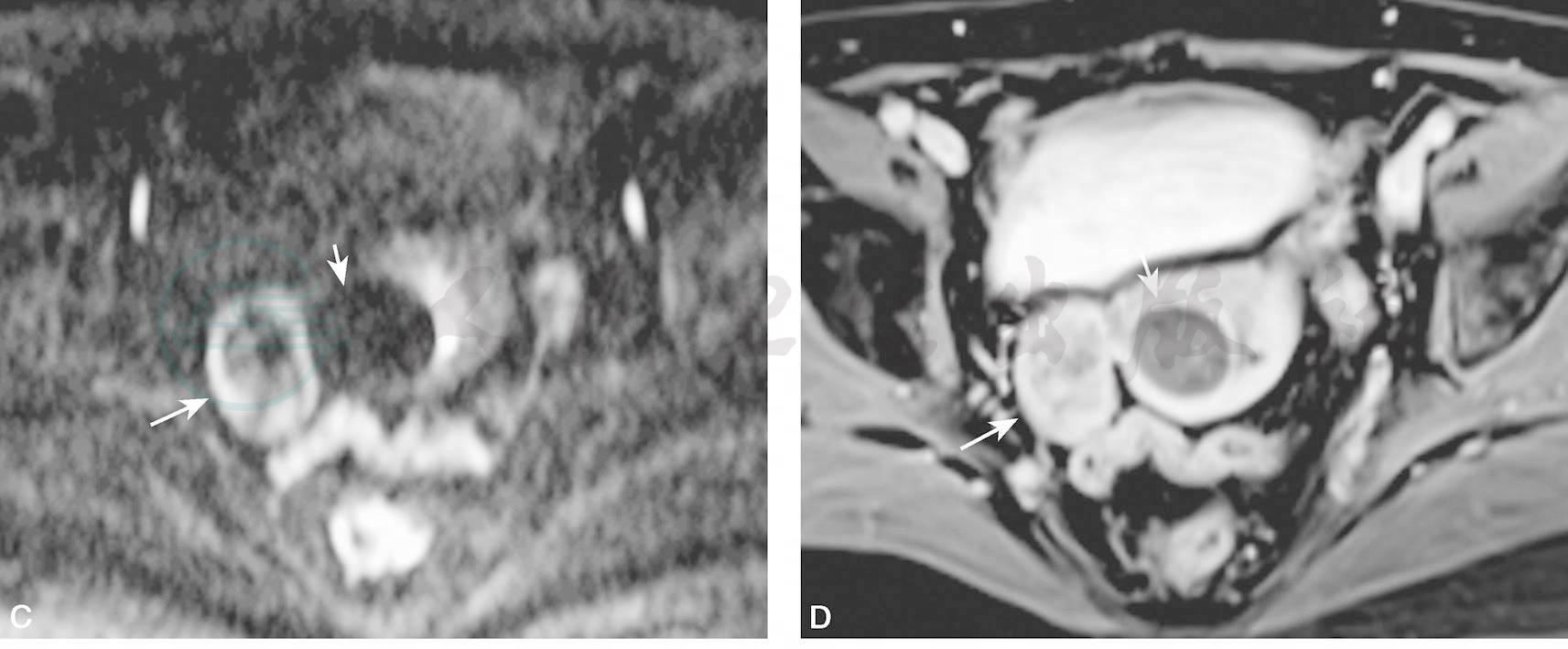
图4右侧卵巢Brenner瘤
横断位T1WI及T2WI脂肪抑制(A和B)示右侧卵巢椭圆形实性肿块(长箭),T1WI呈低信号,T2WI呈低信号,有薄层高信号环;C为DWI,肿块呈等信号,周围见环形稍高信号(长箭);D为增强,右侧卵巢肿块内部呈中度强化,外周有明显强化环。另见子宫肌瘤,所有序列均为低信号,强化不明显(短箭)
值得注意的是本病常合并同侧或对侧卵巢其他上皮性囊性肿瘤。交界性或恶性Brenner瘤实性区常伴坏死而密度不均匀,囊性区常表现为多房,T2WI上信号增高。
良性卵巢肿瘤治疗原则:
根据患者年龄、生育要求及对侧卵巢情况决定手术范围。
年轻、单侧性肿瘤行患侧卵巢肿瘤剔除或卵巢切除术,保留同侧正常卵巢组织和对侧正常卵巢;双侧良性肿瘤应行肿瘤剔除术。绝经后妇女可行全子宫及双侧附件切除术或仅行双侧附件切除术。
术中应剖检肿瘤,必要时作冷冻切片组织学检查,明确肿瘤性质以确定手术范围。肿瘤应完整取出,尽可能防止肿瘤破裂、囊液流出,避免瘤细胞种植于腹腔。巨大良性囊性肿瘤可穿刺放液,待体积缩小后取出,但穿刺前须保护好穿刺周围组织,以防被囊液污染。放液速度应缓慢,以免腹压骤降发生休克。













