英文名称 :malignant melanoma of the vagina
阴道恶性黑色素瘤(malignant melanoma of the vagina)是起源于黑色素母细胞的高度恶性肿瘤,发病率低,生长速度极快,误诊率高、治愈率低、预后极差,为特殊类型的阴道恶性肿瘤。占女性恶性肿瘤的0.4%~0.8%,约占阴道原发性恶性肿瘤的3%。5年生存率仅为5%~20%。通常好发于皮肤,原发于黏膜的恶性黑色素瘤少,占20%~30%。发病年龄跨度大(22~78岁),多见于绝经后的女性,中位年龄62岁。治疗原则可参考皮肤黑色素瘤,但阴道黑色素瘤没有明确的高危因素,而且其与皮肤型黑色素瘤在分子生物学及基因变异类型方面互有特点,导致两者预后迥异。
黏膜恶性黑色素瘤中BRAF、NRAS等基因突变率很低,C-KIT基因突变则更为常见。可能与下列因素相关:①正常皮肤在某些致癌因素作用下的恶变;②交界性黑痣的恶变;③恶性前期病变雀斑恶变。另外过度光照,种族易感染,家族遗传,个体免疫功能低下或免疫缺陷都与发病相关。
1.大体
常表现为黏膜溃疡性蓝色或黑色的息肉样赘生物或结节。
2.镜下
细胞间变程度和多形性较皮肤黑色素瘤更为显著。组织学又分为上皮样细胞型和梭形细胞,以上皮性细胞多见,肿瘤细胞内或多数见色素也可无色素,免疫组织化学分子病理S-100阳性,NSE阳性,HMB-45阳性,可辅助诊断。
手术是早期恶性黑色素瘤的主要治疗方式。在晚期和转移性阴道黑色素瘤的治疗中,推荐放疗结合化疗或免疫治疗,在基因突变的阳性病例中,新型免疫疗法和靶向疗法似乎颇有前景(表1)。
表1 外阴、阴道黑色素瘤治疗原则(按照AJCC分期)
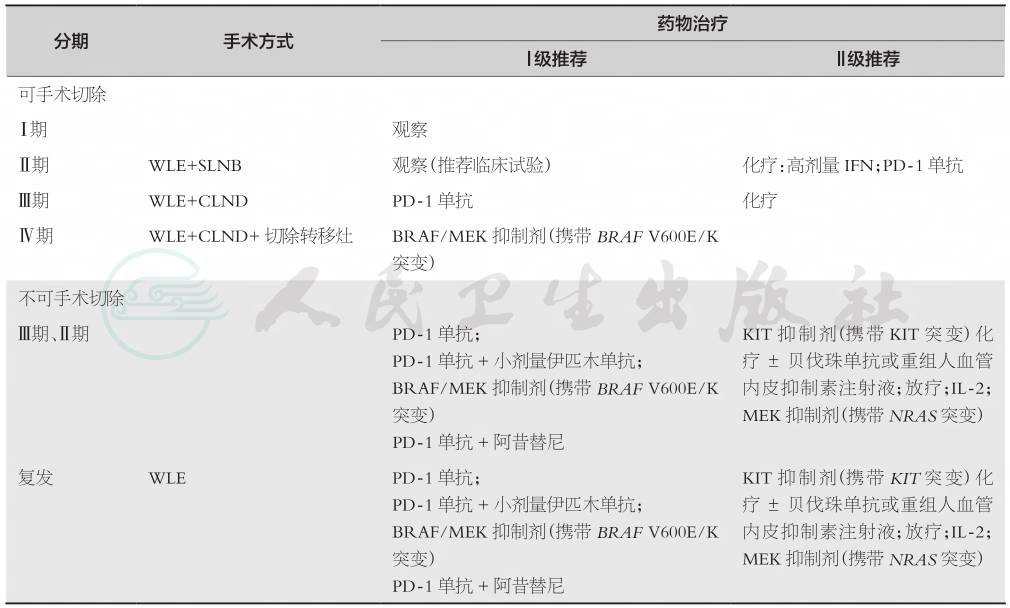
注:WLE:局部扩大切除术;SLNB:前哨淋巴结活检术;CLND:区域淋巴结切除术;IFN:干扰素。
1.手术治疗
以手术为主。Ⅰ~Ⅱ期行肿瘤局部扩大切除术和前哨淋巴结活检术。Ⅲ期行肿瘤局部扩大切除术和区域淋巴结切除术。Ⅳ期需个体化。若患者能耐受可接受手术治疗,建议肿瘤局部扩大切除术及转移病灶切除术。不推荐Ⅰ期进行肿瘤术后辅助治疗。Ⅱ期的术后辅助治疗尚有争议,尤其是具有高危因素的Ⅱ期,目前仍在临床试验中。手术切缘阳性、Ⅲ~Ⅳ期及复发患者需进行全身辅助治疗。
(1)根治性手术
根据病灶部位分为①病灶位于阴道下段者可选局部病灶广泛切除腹股沟淋巴结切除;②病灶位于阴道上段者可选根治性全阴道切除+子宫及盆腔淋巴结切除;③病灶位于阴道中段者可选根治性全阴道切除+盆腔淋巴结,腹股沟淋巴结切除。但根治性切除手术范围大,术后并发症多,严重影响患者的生命质量。切缘距离指的是手术时的测量距离,推荐Breslow厚度1mm,阴性切缘的距离为1cm。Breslow厚度>1mm,阴性切缘的距离为2cm。
(2)肿瘤局部广泛切除
病变深度1~4mm者,行全阴道(±双附件)切除,或切除肿瘤及边缘2cm正常组织,或行区域淋巴切除。
(3)姑息性手术
病变深度>4mm,中晚期恶性黑色素瘤可选择姑息性病灶切除,可不做区域性淋巴结切除(complete lymph node dissection,CLND)。淋巴结状态是评估预后和分期的重要因素。查体或影像学检查(CT、超声等)提示有阳性淋巴结(即Ⅲ期或以上),推荐行CLDN手术。腹股沟淋巴结切除术包括腹股沟浅淋巴结和腹股沟深淋巴结,要求切除的淋巴结不少于10个。3个腹股沟淋巴结阳性或Cloquet淋巴结阳性,应考虑行盆腔淋巴结切除术。
2.化学治疗
化疗在阴道黑色素瘤中仍有一定的地位。常用化疗药物达卡巴嗪(DTIC)有效率约21%,常用联合化疗方案有:①DTIC+卡莫司汀(BCNU);②DTIC+BCNU+VCR(长春新碱);③苯丙氨酸氮芥(MEL)+顺铂(DDP);④MEL+DTIC;⑤DDP+DTIC。DTIC单药或联合化疗的有效率仅为10%~20%,完全缓解率仅为5%~12%。阴道黑色素瘤术后辅助化疗尚有争议。
3.放射治疗
放疗仅适用于无法手术的晚期患者或术后复发、转移的患者。放疗可以控制局部病灶,降低局部复发率,但不改善无复发生存期(PFS)或总生存期(OS)。放疗剂量通常为40~60Gy。不推荐放疗作为术后的辅助治疗。局部晚期的患者可以考虑放疗联合免疫治疗。
4.细胞因子
①干扰素(IFN)高剂量IFN-a2b曾用于ⅡB~Ⅳ期高危黑色素瘤患者的术后辅助治疗。推荐治疗1年,具体方案:静脉注射1 500万U /(m2·d),每周1~5天,共4周,然后皮下注射900万U /(m2·d),每周3次,共48周。②白介素-2(IL-2)作为二线治疗,推荐用于免疫检查点治疗无效和靶向治疗无效的黑色素瘤。瘤内注射IL-2适用于无法手术切除的黑色素瘤,局部缓解率可高达70%,毒副反应相对轻微。
5.免疫检查点抑制剂
(1)伊匹木单抗
能延长不可切除或转移性皮肤黑色素瘤PFS和OS,肿瘤的客观缓解率12%~19%。小剂量伊匹木单抗(3mg/kg)不仅未降低生存获益,而且减少毒副反应,多联合PD-1抗体治疗。
(2)PD-1抗体
纳武利尤单抗与小剂量伊匹木单抗联合治疗优于纳武利尤单抗单药治疗。①纳武利尤单抗单药用法:3mg/kg,每2周1次,直至肿瘤进展;480mg,每4周1次,直至肿瘤进展;②联合治疗:纳武利尤单抗1mg/kg+伊匹木单抗3mg/kg,每2周1次,直至肿瘤进展;纳武利尤单抗3mg/kg+伊匹木单抗1mg/kg,每3周1次,共4次,之后改为纳武利尤单抗480mg,每4周1次,直至肿瘤进展。
(3)帕姆利珠单抗
在皮肤黑色素瘤术后辅助化疗中,帕姆利珠单抗与纳武利尤单抗的效果相当。
6.靶向治疗
①酪氨酸激酶抑制剂为具有KIT突变的不可切除或晚期转移性黑色素瘤的二线治疗用药,代表药物为伊马替尼,400mg每日2次或每日1次,直至肿瘤进展;②BRAF/MEK抑制剂:达拉非尼联合曲美替尼推荐用于具有BRAF V600E/ K突变的Ⅲ~Ⅳ期黑色素瘤的术后辅助治疗。用法:达拉非尼150mg每日2次+曲美替尼2mg每日1次,共1年。③抗血管生成药物:不可切除或晚期转移性黏膜型黑色素瘤对血管内皮生长因子(vascular endothelial growth factor,VEGF)抑制剂相对敏感,代表药物为贝伐珠单抗和阿昔替尼。













