英文名称 :lichen sclerosus of vulva
中文别名 :硬化萎缩性苔藓
外阴硬化性苔藓(lichen sclerosus of vulva)是以外阴及肛周皮肤变薄、色素减退为主要特征的慢性炎症性皮肤病变。病变进展缓慢,但可反复发作,最终可导致外阴瘢痕形成、粘连、萎缩,甚至外阴丧失正常解剖及功能;局部发生癌变的风险亦有所升高。外阴硬化性苔藓可发生于男女两性,女性患病多于男性(约5∶1)。女性好发于青春期前和绝经期。本病时常因缺乏临床症状而不易识别,常导致漏诊。有一项研究结果显示,约39%的疾病晚期患者无临床症状。
此病发病原因虽不明确,但一些研究报道此病与自身免疫、遗传、感染及创伤等有关。
1.自身免疫
有学者发现该病患者可合并白癜风、斑秃、甲状腺功能亢进或减退等自身免疫性疾病,体内甲状腺抗体、抗基底膜抗体、抗细胞膜外糖蛋白-1抗体等升高,提示此病与自身免疫有关。外阴硬化性苔藓与调控体液免疫的人白细胞抗原二类抗原显著相关;女性患者HLA-DQ8、HLA-DQ9及HLA-DR12的表达率高于对照者。也有报道HLA-DQ7的表达与外阴硬化性苔藓发病呈负相关,具有保护特性。
2.遗传
有文献报道母女、姐妹等直系亲属家族性发病的报道,但尚未发现特异基因。
3.雌激素水平低下
该病好发于青春期前和绝经期女性,提示雌激素水平低下与该病发生有关。但临床应用雌激素治疗该病却无效。
4.其他因素
有报道称尿液慢性刺激也与病变进程有关;伯氏包柔氏螺旋体与外阴硬化性苔藓有关。一项研究还发现34例活检有外阴硬化性苔藓的病人中26.5%存在EB病毒感染等。但上述可能病因尚未能获得证实和普遍认可。
主要为炎性反应、硬化组织形成及癌变。
1.炎性反应
T细胞抑制功能调节的缺失很可能在诱导自身免疫中发挥作用。基因表达谱研究结果支持硬化性苔藓是一种由Ⅰ型辅助性T细胞(Th1)细胞因子上调介导的炎性疾病。miR-155可促进Ⅰ型辅助性T细胞的分化。miR-155过度表达可阻断T调节(Treg)细胞,导致自我耐受性的丢失,并促进炎症反应,从而引起自身免疫。
2.硬化组织形成
由胶原蛋白合成过多所致。促进胶原蛋白合成过多的因素包括细胞外基质蛋白1(extracellular matrix protein 1,ECM1)自身抗体形成、半乳糖凝集素-7(galectin-7)异常分泌。
(1)ECM1自身抗体:
ECM1自身抗体可影响ECM1与基质金属肽酶9的结合(MMP9),导致过度活跃的胶原蛋白合成(特别是Ⅴ型胶原的合成),并通过降解和增厚的方式破坏局部的基底膜。约74%硬化性苔藓的女性患者具有ECM1自身抗体。
(2)半乳糖凝集素-7:
能抑制纤维母细胞的生长、增加胶原蛋白的合成。
3.癌变
Th1细胞因子所致的炎症可导致活性氧(reactive oxygen species,ROS)的释放,促进自身免疫和氧化应激。氧化应激有助于p53和CDKN2A致癌通路中抑癌基因的失活,导致细胞增生和恶性转化。
4.镜下所见
病变早期真皮乳头层水肿,血管扩张充血,进一步发展的典型病理特征为表皮萎缩,表层过度角化,可见毛囊角质栓塞、基底细胞变性、黑(色)素细胞减少;真皮浅层早期水肿,晚期胶原纤维玻璃样变,形成均质带,其下方有淋巴细胞和浆细胞浸润带。由于表皮过度角化和黑素细胞减少使皮肤外观呈白色。极少病例可能恶变为鳞癌(非HPV相关)。
既往普遍认为局部涂擦丙酸睾丸酮是治疗硬化性苔藓的标准方法,有效率约为80%,且需长期用药。但疗效因人而异,有些患者萎缩皮肤可基本恢复正常,有的病变有所改善,亦有无明显疗效者。除部分青春期前患者症状可自然缓解外,大部分患者需要积极干预和治疗,并且强调即使是无症状者也应接受治疗,旨在延缓病变进展,改善长期预后。推荐局部外用糖皮质激素作为药物治疗首选。对于药物治疗无效或局部严重粘连者,可选择物理治疗或手术治疗,目的是缓解瘙痒症状、延缓病变进展、预防并发症和提高生活质量。
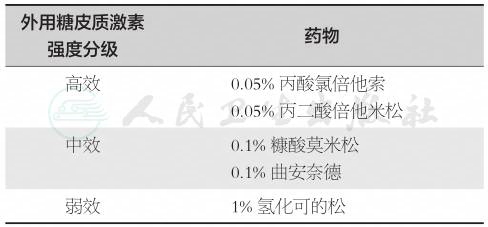
目前,一般治疗可采用鱼肝油软膏、维生素E霜等外用保湿润滑剂作为长期维持治疗药物,以提高局部皮肤的屏障功能,改善外阴干涩等自觉症状。药物治疗上,外用糖皮质激素治疗分为诱导缓解和维持治疗两个阶段。诱导缓解阶段建议局部外用糖皮质激素软膏或乳膏,连续3~4个月,50%以上的患者临床症状消失,角化过度、出血和皲裂等皮损得到明显改善。而维持治疗阶段则选用局部低剂量糖皮质激素软膏或乳膏,终身维持,达到控制外阴症状,减少复发率,降低外阴粘连形成和恶变的风险。随着用药频率的降低,患者症状或体征出现反复时,则需要重新调整和增加用药频次,待临床症状缓解后逐渐减量维持。可选用0.05%丙酸氯倍他索软膏,诱导缓解阶段每日1次,共4周,然后隔日1次,持续4周,最后每周2次,持续4周,共3个月。青春期前患者,建议每个月复诊评估;对于成年患者,则可以直接考虑用3个月诱导缓解后评估。维持治疗阶段是每周1次持续终身。该治疗方案的完全缓解率和部分缓解率可达66%和33%。糠酸莫米松乳膏的诱导缓解和长期维持的疗效与0.05%丙酸氯倍他索软膏相当,安全性更好,也可作为选择药物。局部糖皮质激素的强度分级如表2所示,临床上可根据患者的病情严重程度和治疗反应,酌情对药物的种类、浓度、剂量和频次作灵活调整。如外用药物治疗效果不佳,亦可考虑病灶内单次局部注射糖皮质激素。
表2 外阴硬化性苔藓常用局部外用糖皮质激素强度分级
糖皮质激素不耐受者,可考虑选用局部钙调磷酸酶抑制剂治疗药物,如0.1%他莫克司乳膏(protopic)和1%吡美莫司(elidel)。多数文献报道,钙磷酸酶抑制剂治疗的症状改善率在34%左右,病灶清除率约为24%。0.03%他克莫司乳膏可以用于两岁以上女童。钙磷酸酶抑制剂的优势在于改善色素减退,不抑制胶原合成,不引起皮肤萎缩和激素性皮炎;缺点是缓解瘙痒的作用较弱、起效慢、具有刺激性,且长期系统性使用他克莫司有诱发淋巴网状内皮细胞肿瘤和外阴癌的风险。国内专家共识建议局部外用0.1%他莫克司乳膏治疗持续时间限制在16~24周以内。
对于幼女患者,其治疗有别于成年妇女,局部不宜采用丙酸睾酮涂擦以免出现男性化。目前认为0.05%丙酸氯倍他索软膏是治疗儿童硬化性苔藓的一线药物,治疗2~4周后可改用低效的类固醇激素维持治疗;亦可用1%氢化可的松软膏或100mg黄体酮油剂加入30g凡士林油膏中涂抹局部。多数幼女患者症状可缓解,但仍应定期随访。
对于瘙痒顽固、用药无效者可采用聚焦超声、点阵式激光、光动力治疗或手术治疗。













