英文名称 :extraocular muscle involvement
眼外肌的炎性浸润、肿胀、紧缩和瘢痕的主要表现是眼球活动受限引起复视,复视又分为初期阶段的间歇性发作,在比较严重的病例中,病变持续性进展时,成为恒定性复视。眼外肌病的早期症状之一是不能持续长时间阅读,或阅读时视力疲劳和不舒服;另外,患者眼球快速运动有感觉视力模糊的倾向,当水平和垂直运动后再固视时出现暂时视力模糊,这可能是眼外肌的增大导致眼球快速运动和复位的能力减退或不协调。早期临床症状与垂直肌受累有关,早晨和下午眼眶肿胀明显时,患者使用垂直肌易出现症状,睡倒床上阅读需强迫使用垂直肌就发生复视,在病变早期复视出现在白天几个小时,患者能告诉复视出现的小时数。当眼病进展时,患者极度向周边看时有恒定复视,以后复视逐渐向中心飘逸,最后复视角进行性加大,出现持续复视。当病变严重进展时,患者第一感觉眼眶胀满感,后来发生眼球转动时疼痛,病变更严重时全天复视加重。也有一些患者眼外肌病明显,但限制性运动对称,中心区很少有复视,因为眼球运动没有离开轴位(中心位)。
严重甲状腺眼外肌病除眼球前突、移位影响患者容貌外,影响更大的是复视,患者看任何一个物体都成双影,造成头疼、眼胀,生活、学习、工作极端困难。影响较次的是双眼集合功能下降,看近或阅读不能持久,持续阅读时患者感眼胀痛、头昏,类似青光眼的临床表现。
TAO常有限制性眼外肌病变,又称甲状腺眼外肌病,眼外肌轻度受累者临床不易确定,CT或MRI检查可显示出眼外肌长大。垂直肌受累比水平肌更易受累。下直肌受累最常见,占60%(图1A、B、C),依次为内直肌50%,上直肌40%(图2D、E)和外直肌29%。但眼外肌病变通常为双侧,多条眼外肌增大并不少见。CT扫描(轴位及冠状位)显示肌腹呈纺锤状扩大,边界清楚,肌腱不增大。TAO临床可根据患者复视,眼球运动受限,眼球移位,眼眶CT扫描证明眼外肌增大者占93%。TAO眼眶CT扫描时不能只作水平扫描,否则容易将单眼的下直肌增大误认为眶内肿瘤,作冠状扫描后方可得出正确诊断。
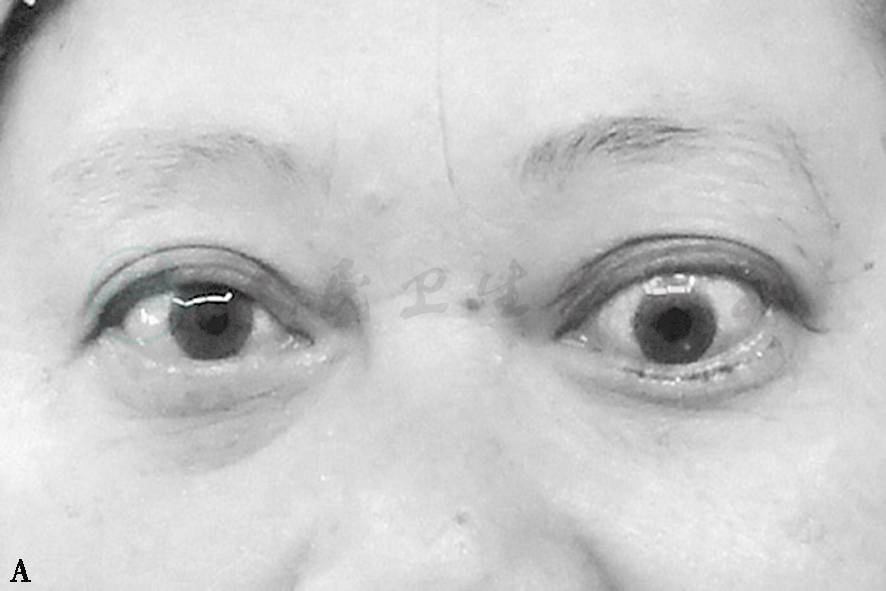
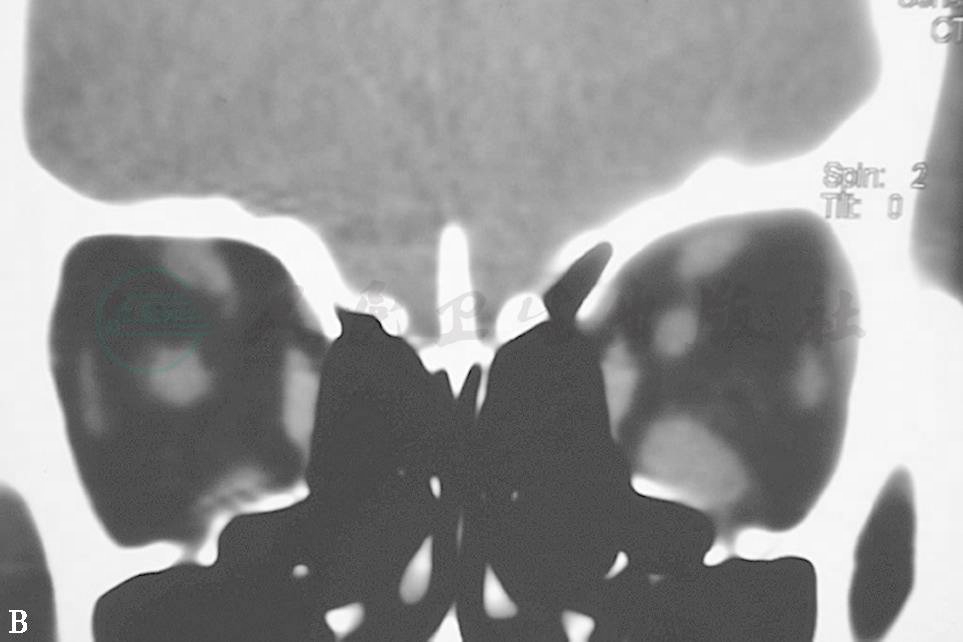
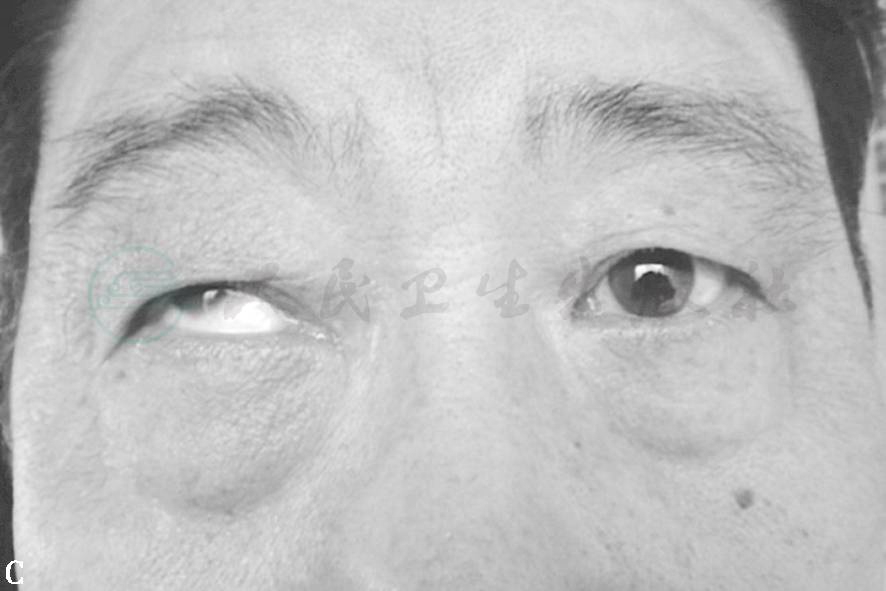
图1眼外肌病(下直肌)
A.左眼球呈下转位 B.眼眶CT冠状扫描见下直肌增大 C.右眼眼球呈上转位

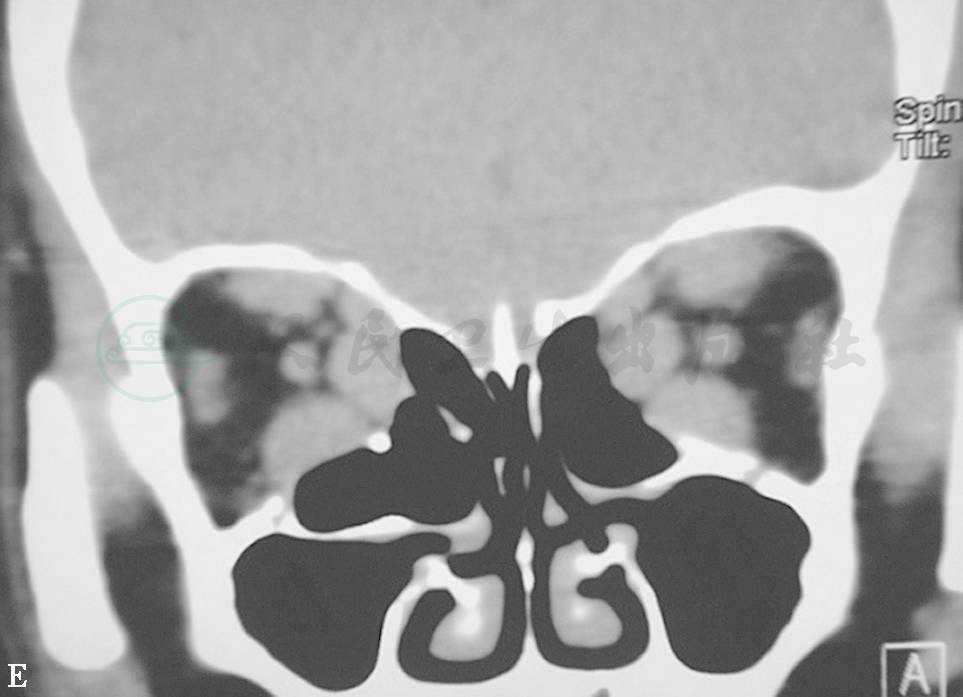
图2眼外肌病(上直肌)
D.眼眶CT冠状扫描见上直肌明显增大 E.眼眶CT冠状扫描见多条眼外肌增大
1.眼球突出及不全脱位(exophthalmos and globe subluxation)
(1) 眼球突出
甲状腺相关眼病除具有诊断意义的特殊眼睑征外,眼球突出也是常见的体征,单纯的眼球突出不具备诊断意义,若只有单纯的眼球突出,应考虑其他眼眶病,特别眼眶肿瘤。但单纯的眼球突出在TAO中很少见,通常都伴有一些特殊的眼部病变,眼球突出的原因是增加的眼眶内容物在骨性眼眶内推挤眼球向前移,产生眼球向前突出。TAO患者眼球突出为最常见的体征,突度可分轻度、中度和重度。眼球突出常发生在单眼,双眼球突出也不少见。
CT扫描均显示眼球突出的原因分为3种:①眶内脂肪含量增加,而眼外肌无明显增大(图3A、B);②眶内脂肪含量增加,眼外肌也增大(图3C、D);③眶内脂肪含量增加不明显,眼外肌增大明显(图3E、F)。
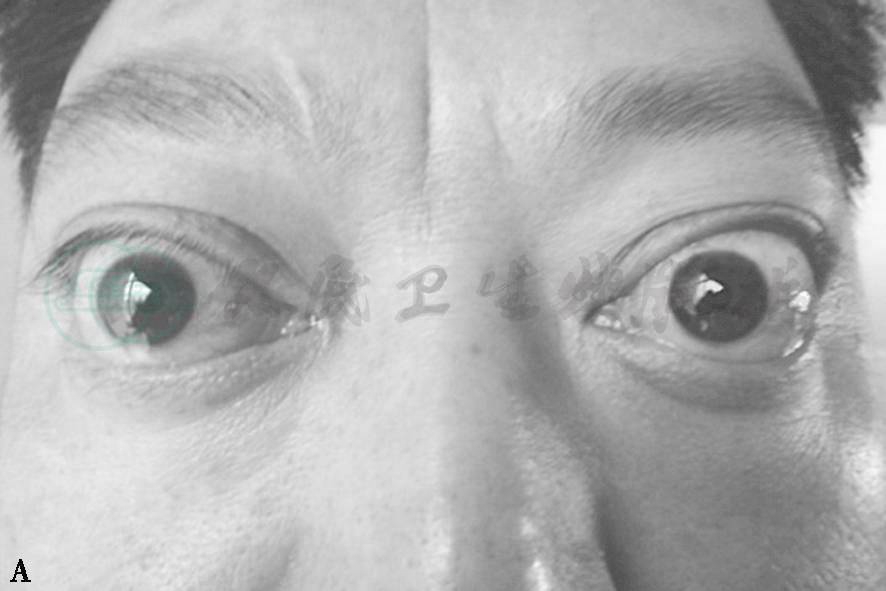
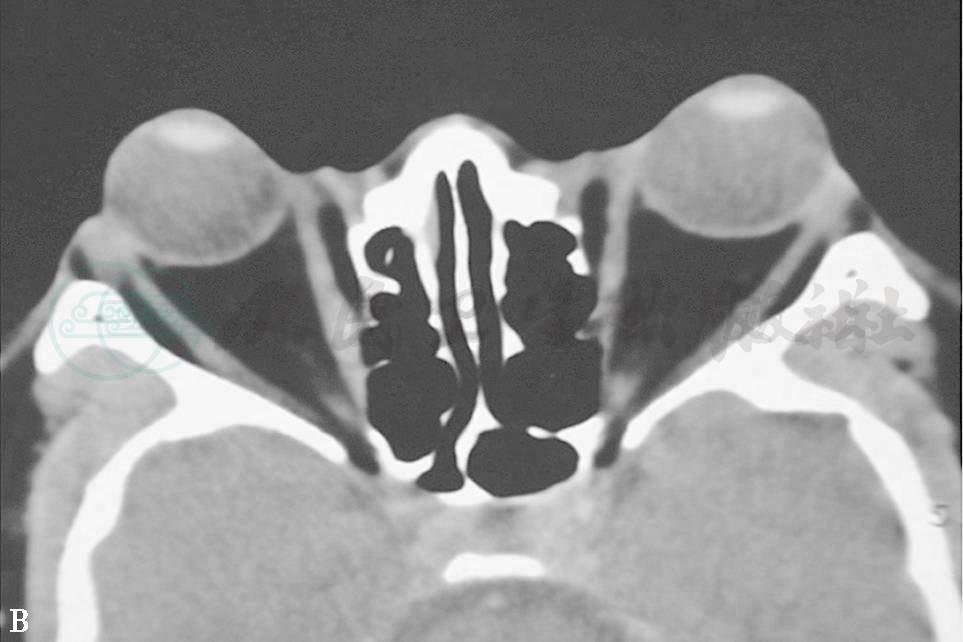

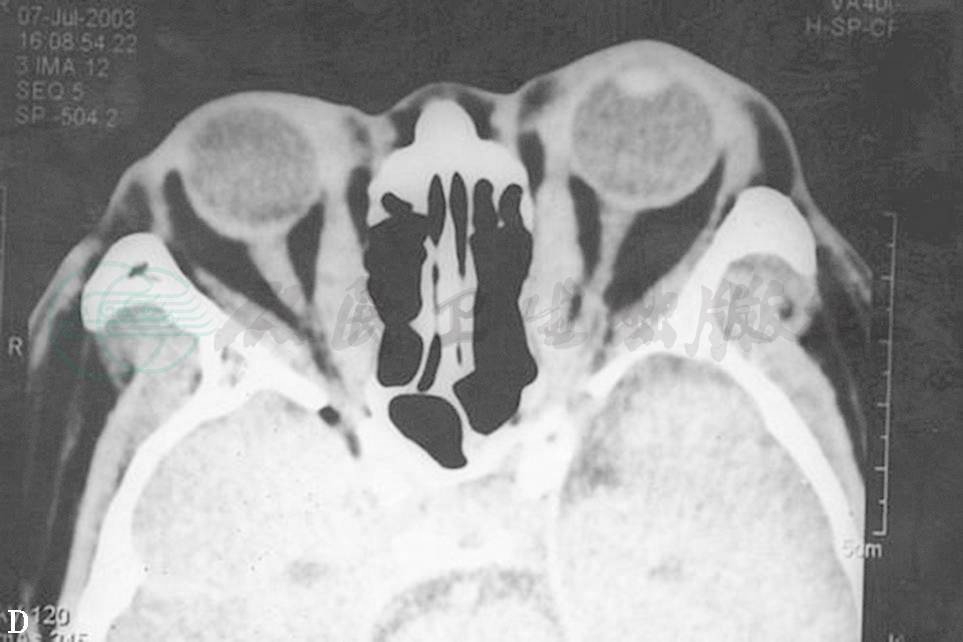
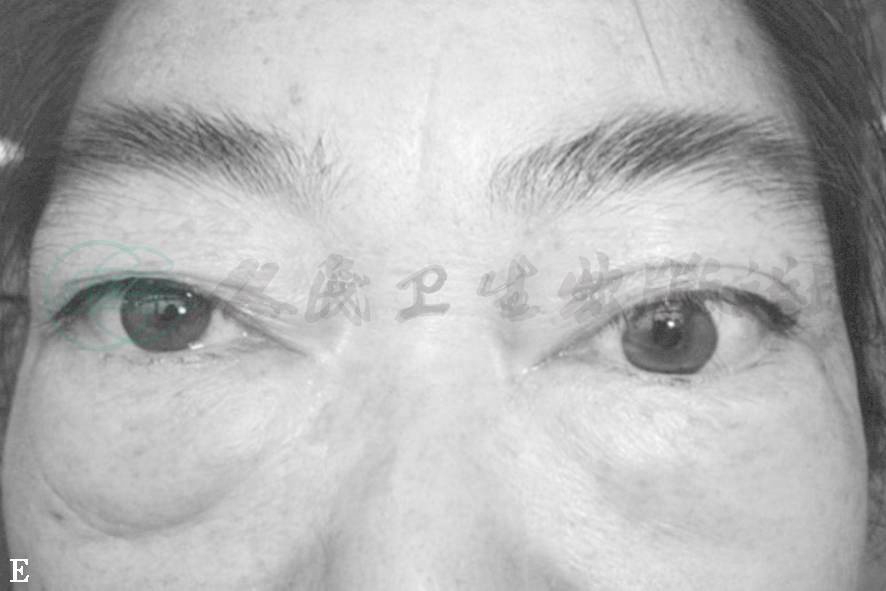
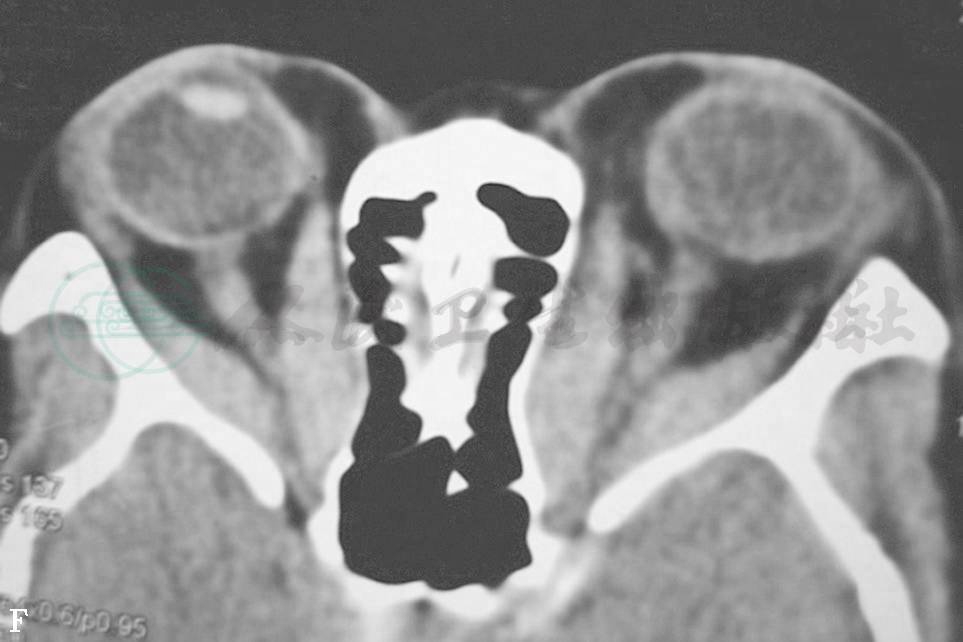
图3眼球突出
A.双眼球明显突出 B.眼眶CT轴位扫描见眼眶脂肪明显增多,眼外肌未增大 C.双眼球突出、呈上转位 D.眼眶CT轴位扫描见眼眶脂肪增多、眼外肌增大 E.双眼球突出 F.CT轴位扫描见眼外肌明显增大,眼眶脂肪不增多
(2) 眼球不全脱位
眼球不全脱位可发生在进行性TAO中,但比较少见,一般发生在急性病例,是由于眼眶内脂肪容积迅速增加,致使眼球向前移位,眼球的赤道部达眶缘部。眼睑位在眼球前表面,有限制眼球向前突出的作用,当眼睑向后退收缩时,严重时眼睑睑缘位于眼球赤道后,加重眼球突出。CT扫描均显示眶内脂肪含量增加,而眼外肌无明显扩大(图4)。
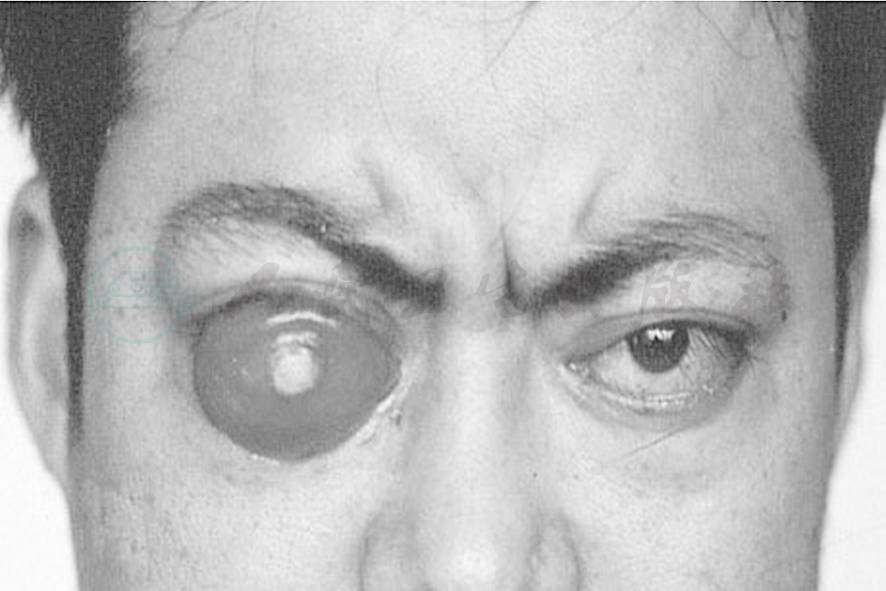
图4眼球不全脱位
右眼球不全脱位伴结膜充血肿胀和角膜溃疡
2.眶尖拥挤综合征和压迫性视神经病变(crowded orbital apex syndrome and compressive optic neuropathy)
(1) 眶尖拥挤综合征
甲状腺相关眼病导致患者眼眶软组织严重肿胀,发生球后疼痛和推挤感,说明在局限的眶尖空间内软组织发生拥挤,最后眶尖拥挤导致一系列的临床症状和压迫性视神经病变。在严重的TAO中,长期被认为是最严重的并发症之一,发病的原因很多,包括毒性视神经病变,但现在主要归于眶尖拥挤和眶压增加。我们的临床观察和视神经病变的CT检查发现,与其他组甲状腺眼眶病比较,眼眶的拥挤是主要的致病因素。认为临床的体征和症状是反映眶尖的拥挤,导致特殊的生理视觉和运动综合征,该综合征大约影响6%的甲状腺眼眶病患者。另外有一小组的患者的视神经病变是因眼眶内容增加引起眶尖视神经受压。
眶尖拥挤受压的主要临床表现是视神经病变,其他相关拥挤的病变有眼球突出、泪腺增大、上看时眼压增高> 9mm,明显的眼球活动受限,软组织成分中静脉充血。简言之,这组患者比无视神经病变的眼眶病的患者在检查时,发现有更严重的眼眶病、眼眶炎症和眼眶充血。另外,眶尖拥挤的特点如软组织肿胀明显,复视、流泪和不适等主要症状可能使视神经病诊断不明,不能早期认识视神经病变。
(2) 压迫性视神经病变
视神经病变好发于年长男性患者,糖尿病患者发生视神经病变的危险因素增大,治疗困难,有发展成较严重视神经病变的倾向。主要症状是视物变灰暗,颜色变淡,视力受损。有的患者抵抗球后的推力使眶隔绷紧,患者常抱怨眼眶胀痛,眼后有压力,眼球运动障碍加重。
肌肉限制常常是双侧,但不对称,说明双眼眼外肌增大不一样,增大明显的一侧发生视神经病变可能性大,在很多病例中内直肌的增大对视神经威胁最大。在我们的病例中,眼眶尖的眼外肌增大引起视神经病变的患者,眼球突出并不明显,眼前节的炎症也不重。在亚洲患者的神经病变中,眼球突出常不明显,但眶尖组织特别拥挤,这可能是导致早期的压迫征象而无其他的重要临床表现的原因(图5)。
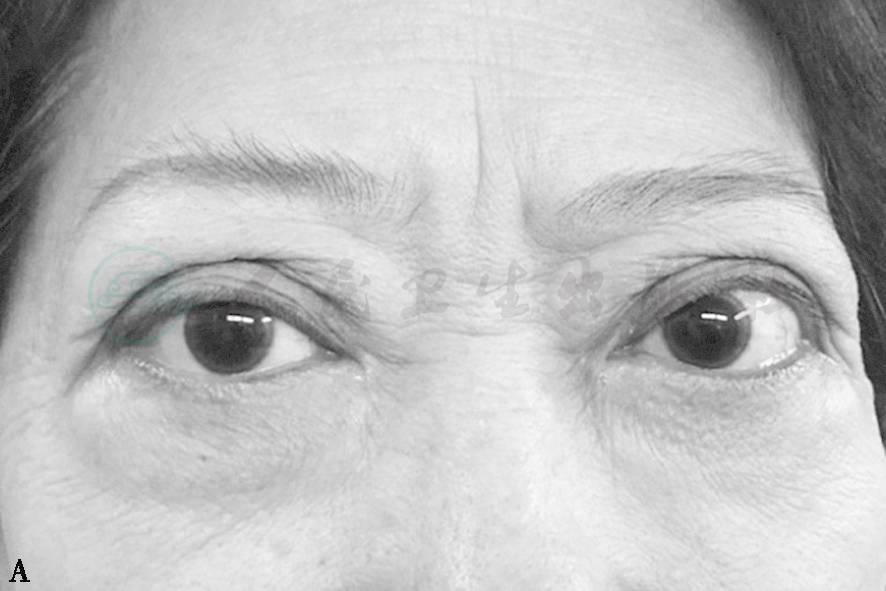
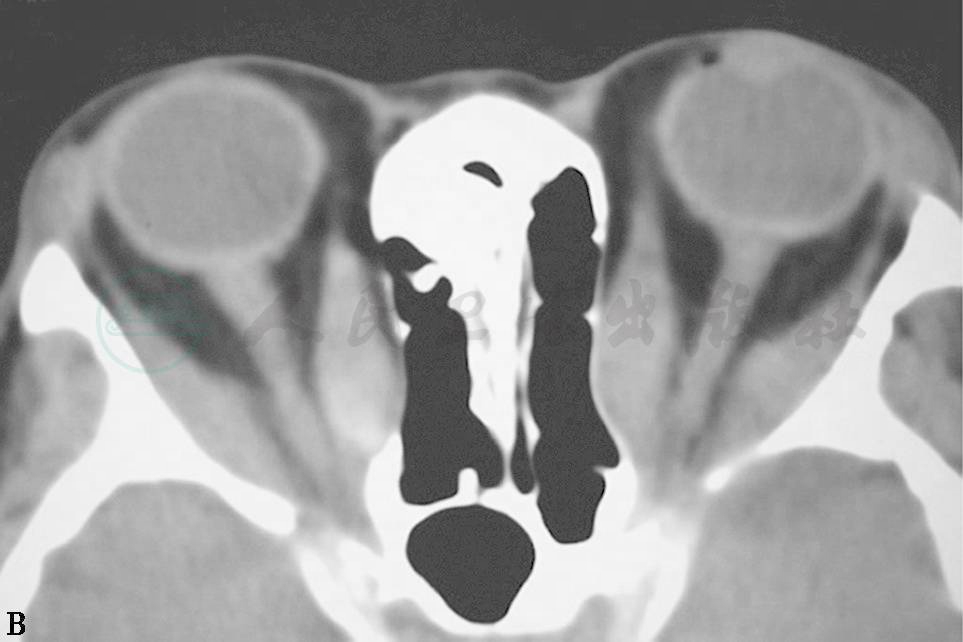
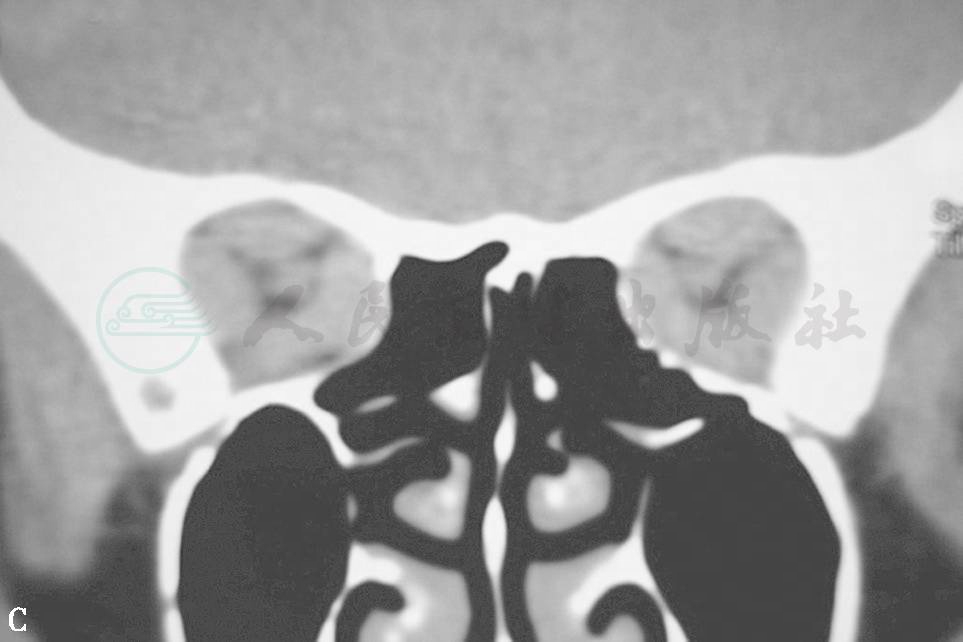
图5压迫性视神经病变
A.双眼球突出眼睑肿胀不明显 B.眼眶CT轴位扫描见眶尖眼外肌明显增大 C.眼眶CT冠状扫描见眶尖增大眼外肌挤压视神经
患有视神经病变的患者视力较差,检眼镜检查视乳头变化与视力的减退不符合,近一半的患者视盘正常,不过视乳头水肿、充血和灰白色是重要的体征。如果双眼病变不对称,就有转入瞳孔缺陷,如不存在转入瞳孔缺陷就反映双侧有对称性压迫性病变,视野异常包括生理盲点扩大,旁中心暗点,神经纤维束缺损,中心暗点,视野向中性缩小,这些缺损似乎是孤立的,或有不同的联合,大多数神经纤维束缺损是在下方,我们也注意到双侧的垂直阶梯。色觉是视神经纤维障碍相应敏感的指针,是简单和可靠的检查方法,可能在临床常规检查中运用。不少患有严重眶尖拥挤、静脉流出受阻的患者,可伴发脉络膜充血,导致后极部视网膜条纹和进行性远视。
总之视神经病变常为亚临床性,可能被其他的症状掩盖,年纪大,男性,甲状腺病发作较晚,抽烟和糖尿病的患者易患视神经病变。检查见患者的眼球比较突出,常有垂直性眼斜,眼球运动限制明显,眼肌病重,导致上转时眼压升高> 9mmHg,斜视明显,强迫牵拉试验张力越大,发生严重视神经病变的可能性越大。
怀疑视神经病时影像检查非常重要。眶尖拥挤,眼外肌增大,特别在眶尖处直径增大,眼上静脉增粗,球后视神经鞘扩大,泪腺前移,临床医师应警惕有视神经病变的可能性,应做电生理检查,CT水平位显示与视神经相邻的后1/3肌肉成角也是一个拥挤的证据,冠状位更能评估眶尖的拥挤程度,缓解眶尖的拥挤要做眼眶减压。眶尖拥挤也可由炎症,静脉回流受损,神经瘫痪,轴浆运输减慢,眼球运动受限引起,这些也会构成拥挤综合征。













