英文名称 :subarachnoid hemorrhage
颅内血管破裂后,血液流入蛛网膜下腔称为蛛网膜下腔出血(spontaneous subarachnoid hemorrhage,SAH),临床上将 SAH分为外伤性与非外伤性两大类,非外伤性SAH又称为自发性SAH,是一种常见且致死率极高的疾病。
主要是动脉瘤,约占全部病例的85%左右,其他病因包括中脑周围非动脉瘤性出血、血管畸形、硬脑膜动-静脉瘘、凝血功能障碍、吸食可卡因和垂体卒中等。危险因素:高血压、吸烟、酗酒。可卡因和苯丙醇胺与SAH的发病相关。
1.头颅CT平扫
是SAH诊断的首选。在SAH发病后12小时内,CT的敏感性高达98%~100%,24小时内逐渐降至93%,6天内降至57%~85%。腰穿可用于CT结果阴性的可疑病例的诊断。腰穿的时机、红细胞及白细胞计数、脑脊液是否黄染及胆红素的检测将影响对结果的判断。CT平扫结合腰穿检查在多数情况下可明确有无警示性渗漏,并可判断剧烈和/或突发头痛的预后。故一般推荐头痛对症治疗前应予CT平扫或腰穿检查。
2.CTA
CTA检查相对于DSA来说创伤较小,对于较大的动脉瘤敏感性与DSA相似。CTA还可弥补DSA的不足,对于动脉瘤壁钙化、动脉瘤腔内血栓、动脉瘤导致脑实质出血的倾向及动脉瘤与骨性结构的关系等方面CTA具有一定优势。
3.MRI和MRA
MRA对于判断动脉瘤颈与所属血管的关系存在着局限性。但MRA无需碘造影、无离子辐射,适用于孕妇,可用于SAH的筛查。
4.DSA
仍是目前明确SAH病因、诊断颅内动脉瘤的“金标准”。DSA阴性的患者大约占20%~25%,如一周后再次行DSA,约有1%~2%患者发现之前未发现的动脉瘤。
5.实验室和其他检查
实验室检查主要包括血常规、血糖、出凝血功能等生化指标,其他检查包括对病因的分析,如考虑烟雾病时需做钩端螺旋体抗体检测;另一方面,主要是根据患者的病情选择相应的检查,如血气分析、心肌酶谱、心肌标志物等。
治疗原则是维持生命体征同时,积极寻找SAH的病因,尽早进行CTA、DSA等检查,明确是否存在动脉瘤。动脉瘤需要尽早行介入或手术治疗,以防止再出血。
1.一般治疗
SAH需要严密观察与监测。维持生命特征,严格控制血压。进行心电监护,监测电解质。
2.动脉瘤介入和外科手术治疗
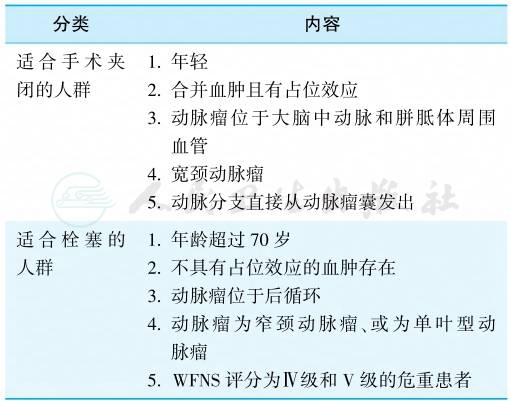
早期动脉瘤治疗可降低再出血风险。外科手术夹闭或弹簧圈栓塞均有效,对于同时适用介入栓塞及外科手术的动脉瘤患者,应首先考虑介入栓塞治疗,且应尽可能完全栓塞动脉瘤。不同的人群应该选择不同的治疗方式(表1)。
表1 SAH患者动脉瘤治疗方法的选择
3.预防再出血的药物和其他治疗
明确病因,针对病因治疗是预防再出血的根本措施。早期、短程抗纤溶药物如氨甲环酸1g/次、6h/次,静脉滴注,不超过72h,结合早期动脉瘤治疗,可减少再出血的发生。
4.血管痉挛的治疗
动脉瘤性SAH的患者应静脉滴注或口服尼莫地平,可有效改善预后。既往使用“3H”方法(即血液稀释、高血压、高血容量)治疗脑血管痉挛,但通过进一步观察发现等容量、高血压方法似乎更为有效。如果已经发生血管痉挛且对诱导高血压治疗没有反应,可根据临床具体情况选择脑血管成形术和/或动脉内注射血管扩张剂治疗血管痉挛。
5.脑积水的治疗
有症状的慢性脑积水患者需临时或永久的脑脊液分流术。脑室引流对脑室扩张的患者有益,并可减轻急性SAH的意识障碍水平。
6.痫样发作的治疗
不主张预防性用药。不推荐长期使用抗癫痫药物。但对痫样发作的高风险人群,如既往有癫痫史、有实质血肿或梗死、大脑中动脉动脉瘤的患者,可考虑长期使用。













