英文名称 :splenomegaly
英文名称 :splenomegaly
1.感染性脾大
多见于病毒感染、螺旋体感染、细菌感染、寄生虫感染等。因炎症引起炎症细胞浸润而致脾大。
2.结缔组织性脾大
多见于系统性红斑狼疮、结节性多动脉炎等。这类疾病使脾组织细胞异常增生、纤维组织大量增生而引起脾大。
3.血液病性脾大
多见于急、慢性白血病,真性红细胞增多症,脾功能亢进,骨髓纤维化等。脾脏骨髓造血功能减退时恢复其造血功能,不同程度的髓外造血致使脾脏大。
4.肿瘤性脾大或脾囊肿
原发性恶性脾肿瘤或脾转移癌,癌细胞浸润脾组织而致脾大。脾囊肿时,脾脏囊性扩张而增大。
1.感染性脾大
多见于病毒感染、螺旋体感染、细菌感染、寄生虫感染等。因炎症引起炎症细胞浸润而致脾大。
2.结缔组织性脾大
多见于系统性红斑狼疮、结节性多动脉炎等。这类疾病使脾组织细胞异常增生、纤维组织大量增生而引起脾大。
3.血液病性脾大
多见于急、慢性白血病,真性红细胞增多症,脾功能亢进,骨髓纤维化等。脾脏骨髓造血功能减退时恢复其造血功能,不同程度的髓外造血致使脾脏大。
4.肿瘤性脾大或脾囊肿
原发性恶性脾肿瘤或脾转移癌,癌细胞浸润脾组织而致脾大。脾囊肿时,脾脏囊性扩张而增大。
1.体格检查
触及到脾脏后除注意大小外还要注意其质地、边缘和表面情况,有无压痛及摩擦感等。脾脏按肿大程度可分为轻、中、高三度,脾缘下不超过2cm为轻度脾大;超过2cm,在脐水平线以上为中度脾大;超过脐水平线或前正中线为高度脾大。轻度肿大常见于急、慢性肝炎,伤寒,急性疟疾,败血症等;中度肿大常见于肝硬化、慢性淋巴细胞性白血病、淋巴瘤、系统性红斑狼疮等,质地一般较硬;高度肿大而表面光滑者见于慢性粒细胞白血病、黑热病、慢性疟疾等;表面不平滑而有结节者见于淋巴瘤和恶性组织细胞病;脾脏表面有囊性肿物者见于脾囊肿;脾脏压痛见于脾脓肿、脾梗死等。
2.超声
脾脏肿大,脾下极超过肋弓下缘或脾上极达到腹主动脉前缘,重度者脾下极超过脐水平线以下,周围器官受压移位或变形。脾内部回声通常无明显改变,或轻度均匀性增强,脾血管增宽。
3.CT和MRI
脾脏大小因年龄、体型而异。一般脾脏下端与肝右叶下端水平相同,前缘内侧不超过腋中线。如脾脏向下延伸低于左肾或肝右叶下缘,向内侧伸展至主动脉前方以及内侧面的凹陷消失均为脾大征象(图1)。亦可采用脾周肋单元计数,大于5个肋单元,即2个肋骨和3个肋间隙,或3个肋骨和2个肋间隙则视为脾肿大。
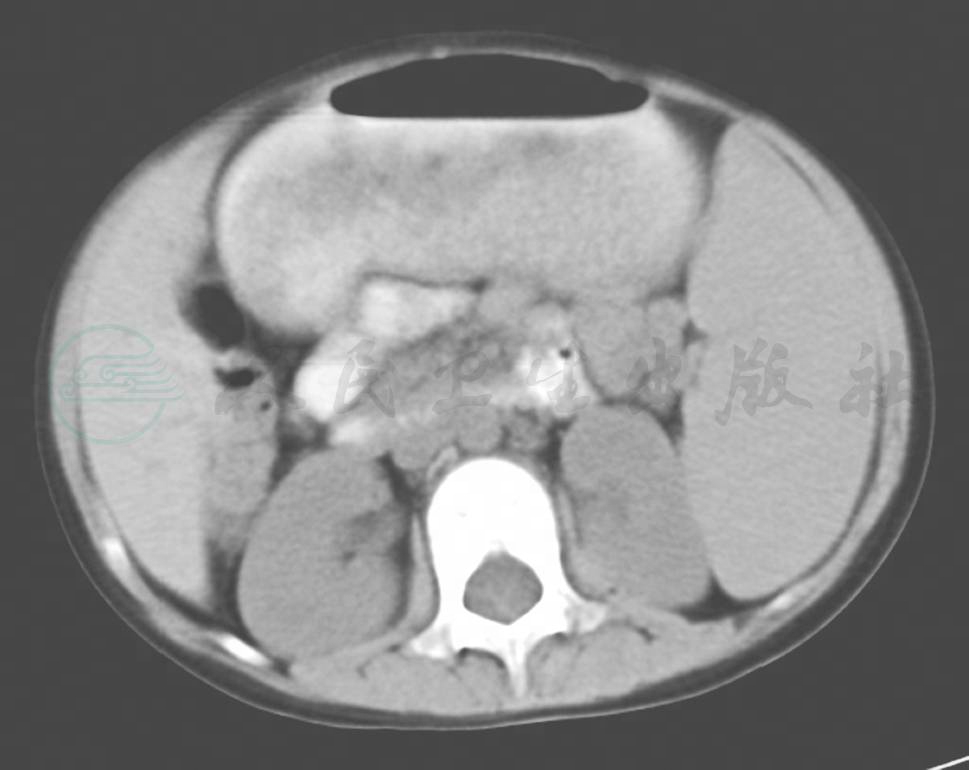
图1遗传性球形红细胞增多症、脾大
CT平扫示脾脏弥漫性增大,密度均匀
引自:中华影像医学·儿科卷.第2版.ISBN:978-7-117-29038-8.主编:
1.体格检查
触及到脾脏后除注意大小外还要注意其质地、边缘和表面情况,有无压痛及摩擦感等。脾脏按肿大程度可分为轻、中、高三度,脾缘下不超过2cm为轻度脾大;超过2cm,在脐水平线以上为中度脾大;超过脐水平线或前正中线为高度脾大。轻度肿大常见于急、慢性肝炎,伤寒,急性疟疾,败血症等;中度肿大常见于肝硬化、慢性淋巴细胞性白血病、淋巴瘤、系统性红斑狼疮等,质地一般较硬;高度肿大而表面光滑者见于慢性粒细胞白血病、黑热病、慢性疟疾等;表面不平滑而有结节者见于淋巴瘤和恶性组织细胞病;脾脏表面有囊性肿物者见于脾囊肿;脾脏压痛见于脾脓肿、脾梗死等。
2.超声
脾脏肿大,脾下极超过肋弓下缘或脾上极达到腹主动脉前缘,重度者脾下极超过脐水平线以下,周围器官受压移位或变形。脾内部回声通常无明显改变,或轻度均匀性增强,脾血管增宽。
3.CT和MRI
脾脏大小因年龄、体型而异。一般脾脏下端与肝右叶下端水平相同,前缘内侧不超过腋中线。如脾脏向下延伸低于左肾或肝右叶下缘,向内侧伸展至主动脉前方以及内侧面的凹陷消失均为脾大征象(图1)。亦可采用脾周肋单元计数,大于5个肋单元,即2个肋骨和3个肋间隙,或3个肋骨和2个肋间隙则视为脾肿大。

图1遗传性球形红细胞增多症、脾大
CT平扫示脾脏弥漫性增大,密度均匀
引自:中华影像医学·儿科卷.第2版.ISBN:978-7-117-29038-8.主编:
一、治疗原则
多数情况下,脾大是全身性疾病的局部表现,所以应以治疗原发病为前提,以病因治疗为主。
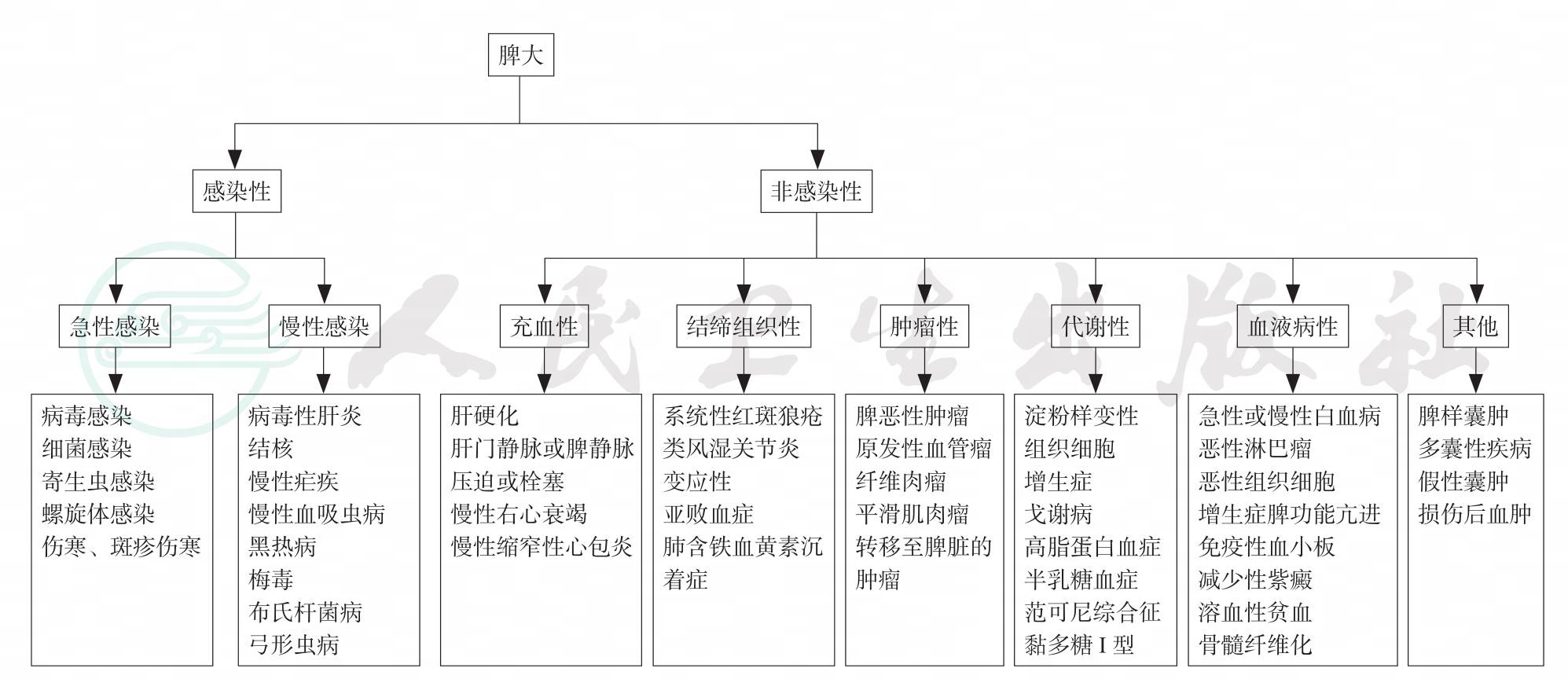
图2脾大的诊断流程
引自:儿科临床决策支持手册.第1版.ISBN:978-7-117-31773-3.主编:
1.治疗原发病 如感染性脾大主要是抗感染治疗,白血病或肿瘤性疾病主要给予化疗等。
2.对症治疗 贫血患儿需要给予输血纠正贫血。
3.脾切除。
二、专科转诊指征
1.肿瘤引起的脾大。
2.脾大伴有外周血中三系下降或严重贫血。
3.患儿一般情况较差和/或生命体征不平稳。
4.不明原因的脾大。
一、治疗原则
多数情况下,脾大是全身性疾病的局部表现,所以应以治疗原发病为前提,以病因治疗为主。

图2脾大的诊断流程
引自:儿科临床决策支持手册.第1版.ISBN:978-7-117-31773-3.主编:
1.治疗原发病 如感染性脾大主要是抗感染治疗,白血病或肿瘤性疾病主要给予化疗等。
2.对症治疗 贫血患儿需要给予输血纠正贫血。
3.脾切除。
二、专科转诊指征
1.肿瘤引起的脾大。
2.脾大伴有外周血中三系下降或严重贫血。
3.患儿一般情况较差和/或生命体征不平稳。
4.不明原因的脾大。













