英文名称 :persistent truncus arteriosus;truncus arteriosus
中文别名 :共同动脉干;永存动脉干
动脉干永存(persistent truncus arteriosus)又称共同动脉干、永存动脉干,是指由单一动脉干同时供应体循环、肺循环和冠状动脉血液,其基本病变是一个高位的瓣下室间隔缺损和起自两心室底部有一组半月瓣的单支动脉干,主动脉与肺动脉均起源于此动脉干。
胚胎发育早期,原始心室的出口经心球与动脉干连接,其后心球退化,动脉干内的主、肺动脉隔将主干分为主动脉与肺动脉,如果动脉干间隔发育障碍,则形成永存动脉干,不同程度骑跨在并存的室间隔缺损上,接受来自两心室的血液。本病只有一组半月瓣,瓣叶数目2~6个不等,以3个瓣叶最常见,占60%~70%;此动脉干发出主动脉、肺动脉和冠状动脉,且绝大多数肺动脉起自冠状动脉与头臂干之间的永存动脉干,是一种少见的发绀型先天性心脏畸形,占全部先心病的0.5%~3%,本病约96.5%患者合并有较大的膜周部室间隔缺损。本病预后差,如未及时治疗,绝大多数在1岁内夭折。
永存动脉干的分型方法较复杂,目前倾向于将其简化合并,分为两型。Ⅰ型:永存动脉干发出主肺动脉,再分出左右肺动脉,一般主肺动脉干极短。Ⅱ型:左、右肺动脉分别发自永存动脉干,没有主肺动脉。永存动脉干常合并其他畸形(如主动脉弓发育不良,单侧肺动脉狭窄或缺如等)。
根据肺动脉起源不同,本病可分成三型(或四型)(图1)。
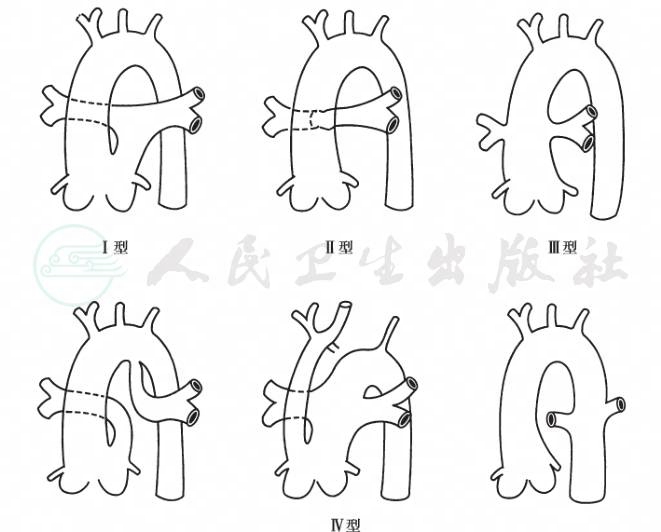
图1永存动脉干解剖分型图
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:
Ⅰ型:肺动脉主干起始于总动脉干起始部的左侧偏后,然后分成左、右肺动脉分支,本型最多见,约占80%。
Ⅱ型:左、右肺动脉均起始于总动脉干的后方。
Ⅲ型:左、右肺动脉各自起始于总动脉干的两侧。
Ⅳ型:左、右肺动脉大多来自降主动脉的侧支,目前都认为此型应归入肺动脉闭锁伴室间隔缺损。
总动脉干的瓣膜结构也有较大变异,约25%为四个瓣叶,20%系二瓣叶,偶尔可见五瓣叶甚至六瓣叶结构。其中1/3病例的瓣膜功能异常,常伴有狭窄和/或关闭不全。1/4病例伴冠状动脉畸形,为单支或双支出自同一瓣窦。
合并主动脉弓异常并不少见,25%伴右位主动脉弓,10%伴主动脉弓离断,此时粗大的动脉导管易误认为主动脉弓。
由于肺动脉起始部大都不伴有狭窄,因而肺血多少取决于肺循环阻力。新生儿期由于肺阻力较高,因而肺血流并无明显增多,从而患儿此时可无症状。此后,随着肺循环阻力的逐渐下降,肺循环血流增多,可出现呼吸急促甚至心力衰竭症状。如患儿能存活下来,则呈现肺循环高压、肺血管梗阻性病变、肺血逐渐减少,至患儿1岁左右由于肺血管阻力的增高,有否手术指征必须综合评估。如合并有总动脉干瓣膜功能异常,则往往在生后数天即因心室容量负荷过重而出现明显症状。
【影像检查技术与优选应用】
X线胸片:仍是必须做的检查。用以观察肺血增多或减少(取决于肺动脉发育和有无狭窄)、有无合并肺动脉高压改变,以及心影的大小和形态。
超声心动图检查:是诊断该病首选且最主要的检查技术,不仅可以确诊该病,且同时可以评估经过室间隔缺损的血流、永存动脉干的瓣膜及其功能情况,以及主肺动脉发育和压力情况等。
CT检查:主要是增强CT检查。有文献报道,与手术结果对照,CT心血管成像对永存动脉干的分型及细节诊断优于超声心动图和心导管检查。CT的优势是对永存动脉干局部解剖细节和周围血管关系的观察,如主动脉与肺动脉和冠状动脉三者之间的关系、肺动脉及其分支的特征和发育情况、永存动脉干与室间隔缺损的关系等,是超声心动图检查有力的补充。但是,CT图像对瓣膜的观察欠佳,难以显示永存动脉干瓣膜的反流等情况。
心脏磁共振CMR检查:无创、无辐射是其优势,且能够显示永存动脉干基本的解剖异常和一些功能评价,如室间隔缺损的分流、瓣膜的反流、甚至肺动脉压力的评估。但是,该项检查因费时、操作较为复杂,难以对儿童开展等因素,在我国的应用并不普及。
心导管和心血管造影:仍然是诊断该病的“金标准”,但是属于有创检查,临床较少应用。心导管检查有利于评价肺动脉和各个房室的压力情况,心室造影有利于显示血流的状态,以及对冠状动脉和肺动脉外围分支的显示更为清晰。
1.X线胸片表现
主要表现为大量左向右分流的X线征象,肺血明显增多,升主动脉扩张,肺动脉段平直或局限性凸出位置偏高,心影扩大,近似二尖瓣-主动脉型或斜卵圆形,双心室大,以左心室增大为主,晚期合并重度肺动脉高压的改变。
2.超声心动图表现
(1)M型超声心动图:
可显示室间隔缺损、大动脉骑跨,不能探及主肺动脉和肺动脉瓣,其诊断限度较大。
(2)二维超声心动图:
能清楚显示大动脉干的宽度、肺动脉发出部位、右心室流出道发育情况、室间隔缺损大小和部位、永存动脉干瓣瓣叶数目等本病的主要畸形。
(3)彩色多普勒超声:
升主动脉长轴像可见升主动脉和主肺动脉均由动脉干发出,可显示粗大的动脉干同时接受左、右心室的血流,显示心室水平的双向过隔血流,右向左血流为蓝色,左向右血流为红色。部分患者于左心室流出道可探及大动脉瓣口的红五彩镶嵌色反流性血流束,提示关闭不全。脉冲和连续多普勒检查,在主肺动脉部位未能探及血流信号。
3.CT表现
CT的二维、三维重建技术及容积再现技术,在显示大血管解剖方面有着明显的优势,能够为永存动脉干的术式设计提供全面的解剖信息(图2)。
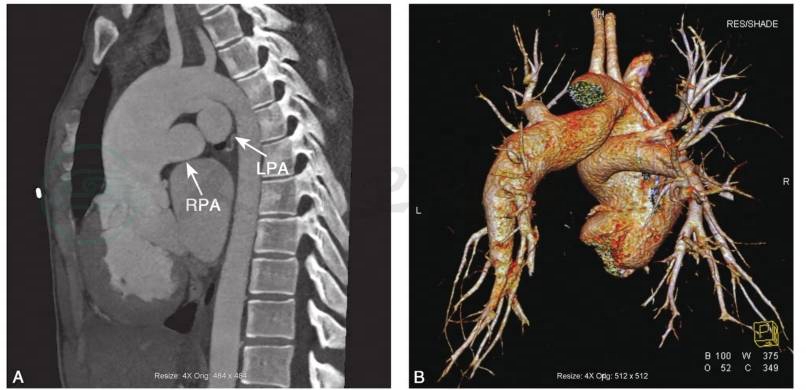
图2永存动脉干Ⅱ型
男,16岁,最大密度投影(A)及容积再现(B)显示未见主肺动脉干,左、右肺动脉直接从主动脉弓下壁、升主动脉后壁发出
(1)直接征象:
横断位是诊断的基础,横断位可见一支大的动脉干自心室发出,冠状动脉、肺动脉、主动脉均起源于单一动脉干,多平面MIP图、三维图可清晰显示单一动脉干起源于心脏,并依次发出冠状动脉、肺动脉、主动脉。心脏短轴位显示仅有一组半月瓣,可与主动脉-肺动脉窗鉴别。大多数病例可分辨半月瓣瓣叶形态,但有时MSCT判断动脉瓣瓣叶数目受限制。
观察肺动脉、肺内肺动脉形态和发育:横断位逐层观察可了解血管的来源和走行,故鉴别中央肺动脉和侧支血管较为容易。当一侧肺动脉缺如时,需判断该侧肺内肺动脉供血来源,如动脉导管未闭、体肺动脉侧支血管。冠状位可详细显示动脉导管或侧支血管的起源、走行、数量、管径、是否存在狭窄。
判断单一肺动脉干骑跨、室间隔缺损:心脏长轴位,利于判断动脉干骑跨在室间隔上的程度。斜矢状位MIP图观察室间隔缺损的部位及大小,横断位四腔层面,显示左心房增大,左心室增大。
观察冠状动脉的起源、走行:永存动脉干时冠状动脉起源和分布异常较常见,影响手术方式,横断位可清晰显示冠状动脉起源及走行。通常左冠状动脉起自动脉干瓣的左前侧,右冠状动脉起自动脉干瓣的右前侧。有时左右冠状动脉起自同一个冠状动脉窦。
(2)合并其他畸形:
CT对于伴随畸形如主动脉缩窄、主动脉弓离断、动脉导管未闭、右位主动脉弓、主动脉憩室等能较好的显示或排除。斜矢状位利于观察主动脉弓降部的形态,判断有无主动脉弓的发育异常。
1.术前准备
伴心功能不全和气促的患儿先应积极强心、利尿药物治疗。如心功能有改善,则比较理想的手术时机是出生后2~3个月。
2.手术方法
采用Rastelli术式纠治本病。无共同瓣反流及其他合并畸形的手术死亡率在5%左右,该术式包括修补室间隔缺损(使主动脉出自左室),重建右室、肺动脉连接。后者需植入带瓣外管道,随着孩子的长大外管道需再手术更换。早年对肺动脉主干有一定长度者,则先作环缩术至患儿1~2岁再做根治术。目前,不论患儿年龄大小,均应Ⅰ期纠治,将肺动脉与右室直接连接或用同种异体带瓣主动脉(或肺动脉)重建右室与肺动脉的连接(图3)。
3.术后处理
术后肺动脉高压危象是主要的死亡原因。术中常规留置肺动脉压力监测管,如转流减流量过程中肺动脉压力与体动脉压力之比大于0.75,即宜开始吸入一氧化氮(NO)治疗(开始剂量40ppm),循环稳定后撤离体外循环,术后24~48小时继续NO治疗,并根据肺动脉压力缓慢减少剂量至2~5ppm后方可停止吸入,以防肺动脉压反跳、再次出现肺动脉高压危象。此外,此类患儿围术期大都需应用不同剂量肾上腺素 0.02~0.2μg/(kg·min)、多巴胺 3~15μg/(kg·min)、米力农 0.3~0.5μg/(kg·min)等正性肌力药物辅助治疗。
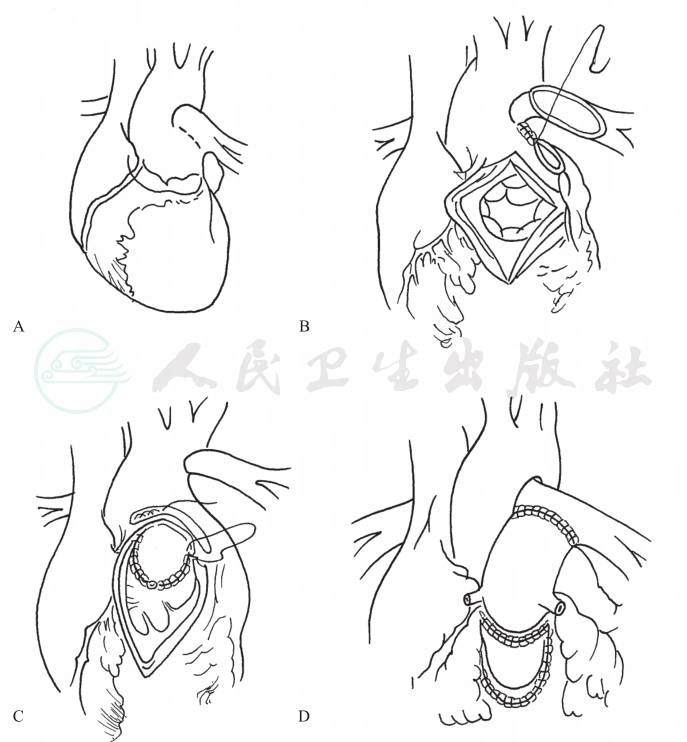
图3永存动脉干手术示意图(A→B→C→D)
引自:黄家驷外科学(上、中、下册).第8版.ISBN:978-7-117-30167-1.主编:













