英文名称 :hypospadias
尿道下裂(hypospadias)是很常见的男性外生殖器畸形,由于前尿道发育不全,胚胎发育过程中尿生殖沟没有能自后向前在中线完全闭合,造成尿道口达不到正常位置的阴茎畸形。尿道开口可出现在正常舟状窝至近侧会阴部途径上,部分病例可伴发阴茎下弯。主要表现为尿道外口异位,阴茎背侧包皮堆积,阴茎弯曲,严重者不能站立排尿(图1)。

图1尿道下裂
1.胚胎学
尿道下裂因胚胎期外生殖器发育异常所致。
一般认为是胚胎期尿道沟融合不全导致。一般认为是胚胎期尿道沟融合不全导致。由于尿道沟的融合从近端向远端包埋,如果因为各种原因停止,就形成尿道下裂,因而远端型尿道下裂发生率高。
2.基因遗传
尿道下裂发病有明显的家族倾向,本病为多种基因遗传,但具体因素尚不清楚。20%~25%的临床病例中有明确遗传因素。尿道下裂患者的兄、弟也患尿道下裂的概率是正常人的10倍。根据一项430例尿道下裂患者的调查表明,同胞兄弟患病的风险约12%。患者尿道下裂表型越严重,其一级亲属尿道下裂患病率越高。
大多数尿道下裂患者的发病原因仍不清楚,仅约1/4的患者可以发现确定的病因。目前已证实的引起尿道下裂的原因包括:雄激素不敏感综合征、5α还原酶缺乏、多种染色体异常等。涉及尿道下裂患者中,染色体的畸变率较正常人群有明显增高,有常染色体畸变,亦有性染色体畸变。近年来有关尿道下裂遗传学的研究发现了众多基因突变与尿道下裂的发生有关。尽管越来越多的易感基因被发现,但是基因影响位置和影响方式等后续的功能研究并不十分的明确,仅有个别基因通过生物信息学预测了突变对于蛋白质改变的影响。多数学者认为单基因突变并不能解释大多数的散发病例。随着单核苷酸多态性的研究以及全基因组连锁分析(GWAS)的应用,尿道下裂易感基因的多态性发现在很多基因,包括FGF8,FGFR2,AR,HSD17B3,SRD5A2,ESR1,ESR2,ATF3,MAMLD1,DGKK,MID1,CYP1A1,GSTM1和GSTT1等。
3.激素影响
由绒毛膜促性腺激素刺激睾丸间质细胞(Leydig cells)在孕期第8周开始产生睾酮,到第12周达顶峰。从胎睾中产生的激素影响男性外生殖器的形成。中肾管(Wolffian duct)的发育依赖睾酮的局部影响,而外生殖器的发育则受双氢睾酮的调节。双氢睾酮则是睾酮经5a还原酶的作用转化而成。如果睾酮产生不足,或睾酮转化成双氢睾酮的过程出现异常均可导致生殖器畸形。由于生殖器的异常,有可能继发于母亲孕期激素的摄入,对尿道下裂患儿的产前病史,要仔细询问。
4.尿道下裂病因与环境因素
一些学者认为,环境中广泛存在的雌激素和抗雄激素类物质的污染有可能是造成尿道下裂发病率上升的原因。环境污染物使正常内分泌因素改变而发生畸形。尽管原因不是很明确,还是分析认为由于人们经常摄入或接触有雌激素或抗雄激素活性的物质如杀虫剂、天然植物激素、塑料制品的副产品、药物等等。这些化学物能够在细胞信号传导中通过与受体结合,从而活化或抑制不同的内分泌通路,影响正常的激素产生、释放、运输、代谢或清除。很多作者认为环境雌激素可能与许多人类生殖缺陷有关,这些生殖缺陷包括人类精子数量减少、尿道下裂和隐睾发生率增高。另外,还发现一些环境化学物能与雄激素受体(androgen receptor,AR)相互之间作用,这些化学物包括烯菌酮及其代谢产物,DDT的代谢产物,杀菌利,利谷隆以及合成除虫菊酯类等。这些环境化学物质能与雄激素受体可以相互作用,与雄激素竞争AR,导致产生尿道下裂等泌尿生殖系统畸形。
通常报道在出生男婴中发病率为3.2/1000,或每300男孩中有一个。近年尿道下裂发病率增高,尤其是重度尿道下裂增多,原因不明。美国全国出生缺损检测系统(BDMP)数据发现,尿道下裂发病率在1970年至1993年间也增长了近一倍。首都医科大学附属北京儿童医院至今已经收治首诊尿道下裂患儿超过1万余例,占小儿泌尿外科收治患者的一半左右。近十年,每年收治尿道下裂约800例左右,其中重度尿道下裂比例在1/3以上。
尿道下裂可以伴法很多畸形,最常见的为腹股沟斜疝及睾丸下降不全,各占约9%。其他畸形中以前列腺囊最常见,处理方法也需要探讨。
前列腺囊常伴发于重度尿道下裂,可以把前列腺囊分为5度:Ⅰ度 前列腺囊的深度仅数毫米;Ⅱ度 前列腺囊底部达膀胱颈;Ⅲ度 前列腺囊底部超过膀胱颈;Ⅳ度 前列腺囊底部超过精囊;Ⅴ度前列腺囊伴发其他米勒管残留组织。一般认为在会阴型及阴茎阴囊型尿道下裂中的发生率可达10%~15%。而Devine(1980)等报道会阴型尿道下裂中的前列腺囊发生率可达57%;亚洲报道最早的是Ikoma等(1986),在280例尿道下裂中27.5%合并前列腺囊。前列腺囊也可发生在无尿道下裂人群中。
前列腺囊可能是副中肾管退化不全,或尿生殖窦男性化不全的遗迹,开口于前列腺部尿道的后方。正常人的后尿道精阜中央有一小凹陷被称为前列腺囊。尿道下裂合并的前列腺囊拉长、向膀胱后方延伸,形成一个大的囊腔,可能并发感染及结石,也可影响插导尿管。如果并发感染,以反复附睾炎最常见。手术前往往感染症状少,但是在尿道成形术后由于尿道延长,增加了尿道阻力,易伴发附睾炎。可以通过排尿性膀胱尿道造影检出,尿道镜检查、超声及CT可明确其位置(图6,图7)。
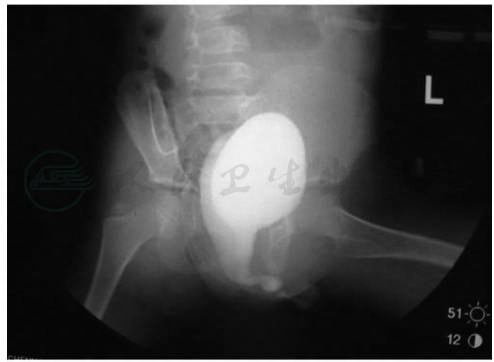
图6前列腺囊
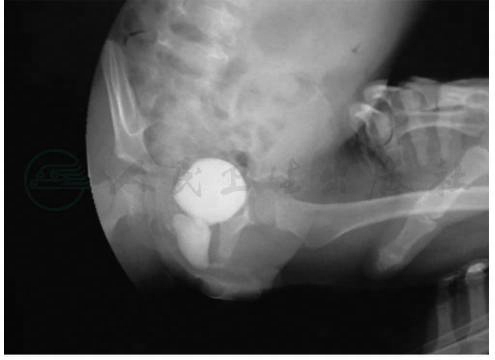
图7前列腺囊
前列腺囊治疗方法:由于手术中经常要切断输精管,无症状时,不必做预防性切除。手术切除方法:有经耻骨及膀胱三角区、会阴及直肠后矢状位,经腹腔镜等入路。由于很多前列腺囊病例的输精管因反复感染与囊壁重度粘连,手术时基本要切断患侧输精管。目前,经腹腔镜入路应用较多。前列腺囊位于膀胱后方,操作时,先插导尿管,排空膀胱,利用输精管做引导,分离前列腺囊至后尿道根部切除,再缝合残端。需要注意的是患侧输精管往往与前列腺囊紧邻,而且有时开口在囊的侧壁,只能切断输精管,要注意保护健侧输精管。如果前列腺囊小,反复发作附睾炎,切除前列腺囊困难,可以单纯切断输精管。
由于胚胎期上尿路形成在尿道之前,所以临床上尿道下裂单独伴发上尿路畸形并不多见。
还有少数的尿道下裂患者合并肛门直肠畸形,心血管畸形、胸壁畸形。
尤其注意的是重度尿道下裂病例常合并阴茎阴囊转位,也有合并阴茎扭转及小阴茎、重复尿道等。
尿道下裂术后合并症多,尤其尿道瘘、尿道狭窄、尿道憩室发生率高。已发表的手术方法多达200~300余种,但是尚无一种满意的,被所有医师接受的术式。目前常应用术式多达30余种。
1.尿道下裂手术治疗简史
现代的尿道下裂治疗有100多年历史。古代的Galen第一个使用hypospadias一词,并强调阴茎下弯需要治疗。现在还应用的Thiersch和Duplay在治疗历史上有重要地位。1869年Thiersch采用局部皮瓣组织,修复尿道下裂,获得了成功。他首次提出用包皮瓣通过阴茎根部的纽扣眼状洞,绕过阴茎头,覆盖阴茎腹侧皮肤缺损。1874年Duplay在矫正阴茎下弯后,Ⅱ期手术,将正中皮肤缝合成管,形成尿道。1875年Wood首先采用尿道口基底血管皮瓣,形成尿道。1891年Landerer使用阴囊组织成形尿道,并用阴囊填补阴茎皮肤缺损。用血管蒂皮瓣做尿道历史也很久了,1896年Van Hook采用带血管蒂的包皮瓣形成尿道,倡导用阴茎外侧斜行皮瓣成形尿道。1900年Russell首先尝试了Ⅰ期修复尿道下裂。1913年Edmunds首次成功地在矫正下弯同时,把包皮转移到阴茎腹侧,并在Ⅱ期手术中用Duplay法做尿道成形。1932年著名的Mathieu医师首次报道用翻转尿道口基底皮瓣,成形尿道术式后,经过多年使用、总结曾经被公认是修复无阴茎下弯的前型尿道下裂的良好方法。1936年Cecil改进了Landerer法,采用分期将阴茎埋入阴囊以获得皮肤覆盖。同年,Browne也采用分期手术治疗尿道下裂,先矫正阴茎下弯,再利用阴茎腹侧皮肤,Ⅱ期成形尿道。具有划时代意义的是1953年Browne发明了皮条埋藏法修复尿道下裂,阴茎腹侧皮条,被充分游离的皮瓣在中线覆盖,皮条沿着支架管生长,充分上皮化。随着手术技术水平的提高,越来越多的外科医师采用Ⅰ期方法修复尿道下裂,首先是1961年Devine和Horton在矫正下弯的同时,使用游离的包皮代替尿道,取得一定经验。随之,带蒂皮瓣术式开始流行,从1970—1972年,Hodgson分别提出了直裁包皮内板及内外板交界部,将带蒂岛状皮瓣转至阴茎腹侧成形尿道。1971年印度的Asopa首创斜裁带血运包皮内板与外板一起转移至阴茎腹侧代尿道。著名的尿道下裂学家Duckett发表了3个经典手术。1980年他改进Asopa和Hogson的方法,即横裁包皮内板、分离出供应其血运的血管蒂,形成岛状皮瓣转至阴茎腹侧代尿道,并将原来的切开阴茎头翼改成阴茎头下隧道。1981年他又介绍了尿道口前移、阴茎头成形术(MAGPI)。1986年Duckett改进了横裁包皮岛状皮瓣的方法,保留尿道板,用带蒂岛状皮瓣与之吻合形成尿道,即Only island flap的方法,使手术成功率进一步提高。1994年Snodgrass报道了尿道板纵切卷管,尿道成形术,目前在美国约三分之二尿道口位于冠状沟至阴茎阴囊交界处的尿道下裂和尿道下裂手术失败后再手术病例采用该术式。20世纪90年代,英国医师Bracka再次提出使用口腔黏膜游离移植物来修复尿道下裂,该术式应用也越来越广泛,尤其在一些长段缺损及失败的尿道下裂病例。
2.尿道下裂手术方法的选择
尽管尿道下裂手术方法很多,但是无论何种手术方法均应达到目前公认的治愈标准:①阴茎下弯完全矫正;②尿道口位于阴茎头正位;③阴茎外观满意,与正常人一样站立排尿,成年以后能够进行正常性生活。尿道下裂治疗最重要的是阴茎外观满意,最好做出阴茎阴囊角,尿道口是裂隙状,阴茎头呈圆形。所有这些,阴茎下弯矫正是前提。以下按有无合并阴茎下弯介绍手术方法。
(1)阴茎下弯矫正:
阴茎下弯是否应该彻底矫正始终存在争论。这对于患者未来的性生活有影响,而对于医师选择哪种手术方法也是至关重要。因为彻底矫正阴茎下弯多需要切断尿道板,而尿道板是否保留,手术成功率相差很多,手术的难易程度相差很远。Baskin曾经做过长期随诊,一般认为小于15度的阴茎下弯为轻度,不影响性生活。
对伴有轻度阴茎下弯的尿道下裂,多数可以保留尿道板。阴茎背侧白膜紧缩是最常用的方法。主要术式有以下几种,在Buck筋膜与白膜之间分离,保护阴茎背侧血管神经后:①白膜横向或纵向部分切除(Nesbit术);②单纯的背侧白膜紧缩(仅用不吸收线缝合);③白膜纵向切口,横向缝合(Heineke-Mikulicz法)。Nesbit术式主要的风险是可能损伤背侧神经血管束,以及引起的阴茎勃起和感觉功能障碍。而且Nesbit术式中要求切除部分白膜的术式损伤大,可出现术后的一些并发症,如广泛的血肿形成、过度矫正、勃起功能障碍等。为了避免这些并发症,Baskin等对人体阴茎解剖进行了详细的研究,他们发现在阴茎11点至1点位置没有背侧神经分布,12点位置在白膜的表面没有神经血管组织,不需分离白膜即可直接进行紧缩操作。但是在临床实践中,我们发现很多患者的阴茎背侧12点附近有血管分布,直接紧缩容易造成损伤。而且在Buck筋膜上直接紧缩效果不是很确切。单纯白膜紧缩法损伤小,在阴茎下弯曲度最大的位置确定需要进行折叠的位置,在这个区域的白膜上用不吸收线进行褥式、间断、U形缝合。与Nesbit术式相比较,白膜折叠更加操作简便,术后出血少,不易引起勃起功能障碍,可以调节折叠的区域以达到最佳的状态和避免过度矫正。白膜紧缩术式的好处还包括对Buck筋膜以及神经血管束的尽量少的操作来减少术中的出血以及术后阴茎的麻木感,但是该方法有复发可能。还可能部分造成阴茎体短缩。
有很多医师选择阴茎腹侧切开阴茎海绵体白膜,插进睾丸鞘膜、真皮等各种办法矫正残留阴茎下弯。Snodgrass在阴茎腹侧白膜切开三个切口,对白膜减张。这些方法可以避免阴茎体短缩。其缺点是有出血、局部血肿、甚至阴茎海绵体中断等并发症。
笔者推荐应用单纯白膜紧缩法,在保护阴茎背侧血管神经后,在白膜表面紧缩矫正阴茎下弯手术难度并不大,很容易分离出白膜和Buck筋膜之间的间隙,而且效果确切。对于残留阴茎下弯很严重的病例也可以应用。
对于阴茎下弯大于35度的患者,常需要切断尿道板矫正。距冠状沟0.5~1.0cm环行切开包皮内板,阴茎背侧的切口达Buck筋膜,腹侧切口要切断尿道板显露白膜。将阴茎皮肤、皮下组织呈脱套状退至阴茎根部。在阴茎白膜表面尽量剥除腹侧纤维索带,一般要分离尿道口周围的纤维组织至阴茎根部后方能完全矫正下弯。阴茎皮肤脱套之后再评价阴茎下弯的程度更为可靠。应该采用人工勃起试验判断阴茎下弯矫正是否成功,具体方法在阴茎根部扎止血带,将蝴蝶型针头扎入阴茎头内,在术中间断向阴茎海绵体注入生理盐水借以评价阴茎下弯的程度。也有人采用动脉血管扩张剂—前列腺素E1(PGE1)作为药物勃起试验判断阴茎下弯程度。对于切断阴茎腹侧纤维组织后,人工勃起试验仍有下弯存在的病例,要用阴茎背侧白膜紧缩术矫正。
(2)无阴茎下弯的尿道下裂手术:
很多轻度或中度阴茎下弯是因阴茎海绵体不对称,阴茎腹侧的各层皮下组织缺乏引起,在使用阴茎背侧白膜紧缩、短缩,阴茎皮肤脱套,切开尿道板两侧及分离阴茎头翼瓣时切至白膜层,向上、下松解等方法可矫正下弯,保留了尿道板,也可使用以下几种方法修复尿道下裂,从而提高了成功率。
这类手术特点是可用异位尿道口远端尿道板作为修复尿道的部分材料,手术操作相对简单,成功率要高于合并阴茎下弯的病例。按异位尿道口位置介绍手术方法。
1)尿道口前移、阴茎头成形术(meatal advancement and glanuloplasty incorporated procedure,MAGPI):
MAGPI方法的要点是在尿道口背侧纵向切开,横向缝合,前移尿道口背侧。在白膜水平充分分离尿道口组织后,褥式缝合阴茎头两侧,达到前移尿道口腹侧目的。操作简单,只要病例选择适当,术后效果好。适用于阴茎头型、少数冠状沟型而且尿道海绵体发育好的病例。阴茎头舟状窝发育好、尿道口呈圆形的病例术后外观更加满意。如果术中未损伤尿道,一般不会发生尿道瘘。Duckett曾总结111例MAGPI手术病例,仅有1.2%需再次手术。目前大部分冠状沟型和尿道海绵体发育不好的病例基本用Snodgrass手术方法。
2)尿道口基底血管皮瓣法(Mathieu或flip-flap法):
Mathieu(1932年)发表本术式后,曾经被认为是修复无阴茎下弯的前型尿道下裂的一个主要方法。主要步骤:以尿道口为中心做平行切口,远端达舟状窝,近端为尿道缺损距离,切口宽度以两个皮瓣缝合后能容纳F8导尿管为准。分离尿道板两侧阴茎头翼瓣,翻转尿道口腹侧皮肤与尿道板吻合成尿道。覆盖周围组织后,关闭阴茎头翼瓣成型正位尿道口。
本术式适用于冠状沟下型及尿道口位于阴茎体前1/3的病例,要求阴茎头发育好,阴茎腹侧皮下组织充裕。手术成功关键是取阴茎的浅筋膜,或用翻转皮瓣的皮下组织覆盖尿道。其缺点是在阴茎头小的病例,有合并尿道口狭窄的可能;基底血管皮瓣的长度受血运的限制,尿道缺损长的病例不宜使用。而且该术式术后阴茎外观不太令人满意。
3)加盖岛状皮瓣法(onlay island flap):
Elder、Duckett等(1987)根据横裁包皮岛状皮瓣法改进发表了该手术方法。特点是保留尿道板,用带蒂岛状皮瓣与之吻合形成新尿道(图8)。
对于尿道板发育好,尿道口位于阴茎体、阴茎根部的病例可用本术式。由于应用了有血运的岛状包皮瓣,保留了尿道板,手术后尿道瘘、尿道狭窄等合并症均很少。又因成形尿道的一部分是尿道板,成形尿道不易扭曲,所以术后尿道憩室样扩张发生率很低。虽然操作方法比较复杂,还是被越来越多的医师接受并取得了满意的效果。术后阴茎外观好。
4)尿道板纵切卷管法(Snodgrass或TIP法):
1994年Snodgrass首次报道尿道板纵切卷管尿道成形术,主要特点是尿道板正中纵行切开,向两侧游离、扩展,加宽尿道板后,缝合成形尿道。适于尿道板发育较好的前型尿道下裂,简单易学,手术后尿道口呈裂隙状,使阴茎头和尿道口更美观(图9)。
手术方法:①在尿道板上做从尿道口至舟状窝宽约0.5~0.8cm的平行切口。②距冠状沟0.5~1.0cm处环形切开包皮,将阴茎皮肤呈脱套状退至阴茎根部。如有轻度阴茎下弯,结合阴茎背侧白膜紧缩术矫正阴茎下弯。③在阴茎海绵体白膜层次上分离两侧阴茎头翼瓣,于尿道板中央做纵切口,深度达阴茎海绵体白膜层,向两侧分离,围绕6~8F导尿管缝合成尿道。④取阴茎皮下浅筋膜覆盖成形尿道。⑤关闭阴茎头翼瓣成形尿道口,裁剪缝合阴茎皮肤。
Snodgrass法也可用于失败的尿道下裂修复、长段尿道瘘修补。但是因为有瘢痕的阴茎皮肤的血液供应,手术成功率低于首诊病例。
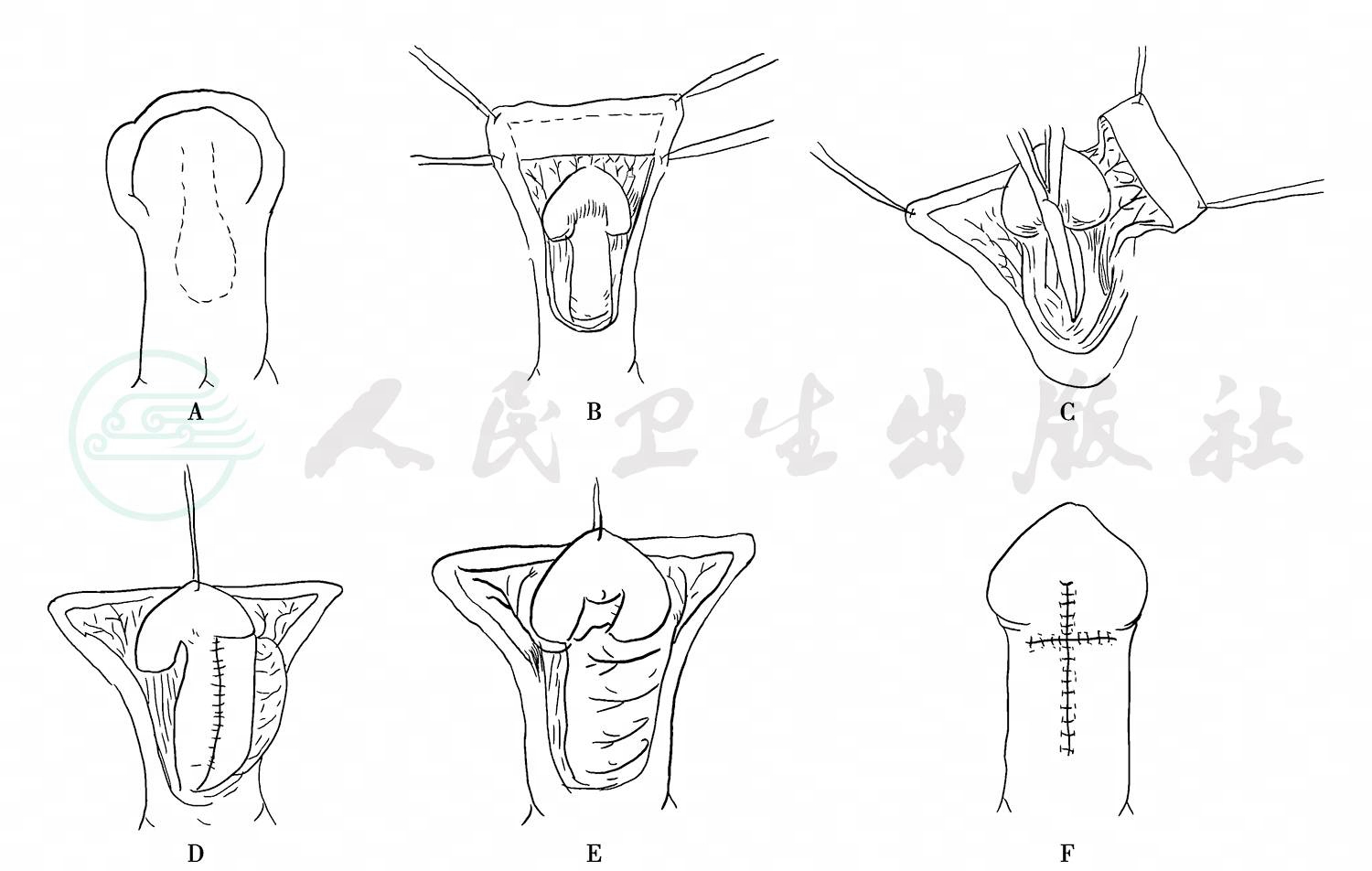
图8加盖岛状皮瓣尿道成形术,onlay术式
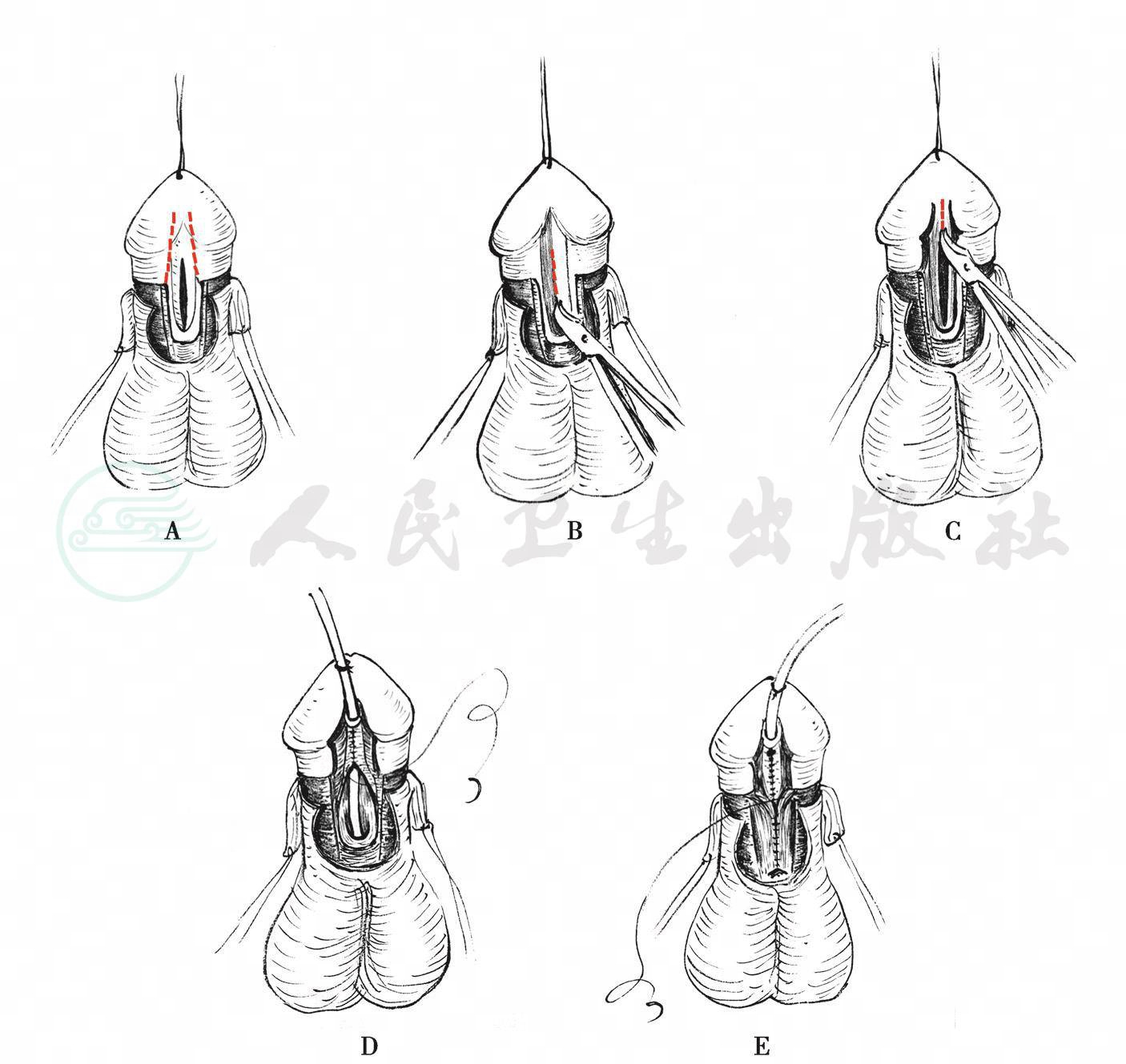
图9尿道板纵切卷管法尿道成形术
Onlay和TIP两个手术是被大家公认的治疗保留尿道板尿道下裂的最好办法。很多人对两个手术做了比较,通过统计学处理,得出的结论基本一致,没有显著性差异。TIP操作更简单,故在国内外应用更加广泛。Snodgrass本人尽管认为尿道板宽度要求不高,但是他还是非常注重阴茎的发育情况,尤其是阴茎头的宽度一定要超过1.5cm,否则要用雄激素治疗。而Onlay手术对于尿道板宽度要求不高,如果尿道板发育一般,Onlay手术还是具有优势的。但是,Onlay手术的操作有一定难度。
根据以上介绍的几种手术方法,对不同类型的尿道下裂选择术式如下:①阴茎头、冠状沟型无阴茎下弯或不需切断尿道板可矫正下弯的尿道下裂可考虑采用MAGPI。②冠状沟、冠状沟下型及尿道口位于阴茎体的尿道下裂考虑采用TIP或者Onlay手术。
由于尿道下裂各型差异大,修复要求高,医师需结合患者特点及自己对各种手术的理解和经验,来选择手术方法。
(3)合并阴茎下弯尿道下裂治疗:
与国外不同,国内大部分医院收治的患者中,合并阴茎下弯的尿道下裂占绝大多数。有阴茎下弯的尿道下裂在切断尿道板,矫正下弯后,均需用代替物形成新尿道,术后并发症发生率较高,是困扰治疗尿道下裂医师多年的难题。目前主要应用的手术包括Ⅰ期和分期尿道成形术。
Ⅰ期尿道成形方法可分为三种:①利用带血管蒂的岛状皮瓣代尿道;②用游离移植物代尿道;③用与尿道口邻近的皮肤代尿道。以第一种方法应用最多,包括国内广泛使用的Duckett横裁岛状管形包皮瓣尿道成形术。目前,对于Ⅰ期尿道成形术,总体报道并发症发生率20%~50%,再次手术率44%(Dewan)。应用岛状皮瓣的手术并发症33%~90%,其中尿道瘘10%~32%,尿道狭窄10%~32%。
1)横裁包皮岛状皮瓣管状尿道成形术(Duckett法):
在所有替代尿道的材料中,包皮是良好选择,取材方便,没有毛发,耐受尿液刺激。Duckett(1980)改进Asopa及Hodgson的方法,横裁包皮内板,从阴茎皮肤上分离出供应岛状皮瓣的血管蒂,将岛状皮瓣转至阴茎腹侧代尿道,并将原来的切开阴茎头翼改成阴茎头下隧道。这个手术被国内外医师广泛应用,在国内被简称为 Duckett手术(图10)。
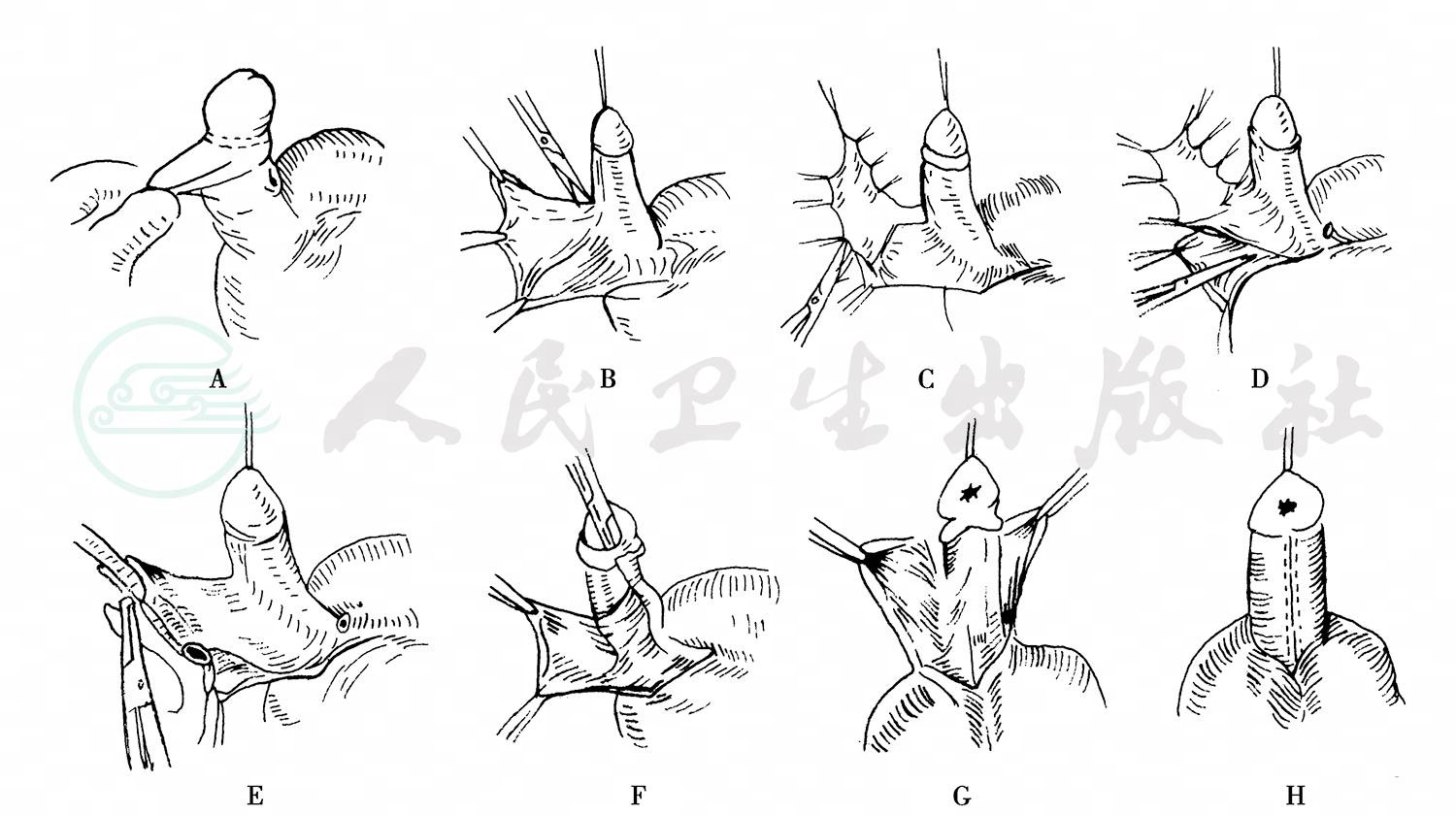
图10Duckett尿道成形术
具体方法:①距冠状沟0.5~1.0cm环行切开包皮内板,阴茎背侧的切口达Buck筋膜,阴茎腹侧切断尿道板显露白膜。将阴茎皮肤呈脱套状退至阴茎根部。尽量剥除腹侧纤维索带,一般要分离尿道口周围的纤维组织后方能充分矫正阴茎下弯。采用人工勃起试验检查矫正效果。如果残留下弯,要做阴茎背侧白膜紧缩等方法矫正。②测量尿道口至阴茎头舟状窝的距离,为尿道缺损长度。③取阴茎背侧包皮内板及内外板交界处皮肤做岛状皮瓣。取内板成形尿道平整;取内外板交界处血供好,各有利弊。皮瓣宽度1.2~1.5cm,长度要略大于尿道缺损长度。在皮瓣的各边缝牵引线。将含有供应皮瓣的阴茎背浅动、静脉,深层皮下组织与阴茎皮肤分离开,形成血管蒂。血管蒂长度以能将皮瓣转至阴茎腹侧不扭转为准。④用合成吸收线连续缝合皮瓣成皮管。⑤做阴茎头下隧道。于阴茎腹侧,用小剪刀沿阴茎海绵体白膜与膨大的阴茎头尿道海绵体间隙做分离,于舟状窝处拟做尿道口部位先剪除一小片皮肤后,戳出及扩大成隧道,使能通过12~15F尿道探子。⑥将带蒂包皮管经阴茎背侧转至腹侧,其近端与原尿道口做斜面吻合,远端经阴茎头下隧道与阴茎头吻合,注意成型裂隙状尿道口和圆锥状阴茎头。近端吻合口及皮管与海绵体白膜固定数针,以防扭曲。可用血管蒂、阴囊肉膜覆盖尿道。⑦纵向切开阴茎背侧包皮,向阴茎两侧包绕,裁剪缝合皮肤覆盖创面。最好成型出阴茎阴囊角,使阴茎外观满意。留置6~10F尿道支架管。
横裁包皮岛状皮瓣管状尿道成形术的充分利用了阴茎皮肤的生理解剖特点,手术步骤设计合理巧妙,术后阴茎外观漂亮。针对做成形尿道的包皮血管解剖分布,国内外都做过研究,亦即阴茎皮肤的血管分两层:阴茎背浅动、静脉浅层,供应阴茎皮肤及包皮外板,阴茎背浅动、静脉深层,供应包皮内外板交界处及包皮内板。两层血管容易分离,包皮内外板交界处血管分支最丰富,适合做血管蒂皮瓣。这样的血管分布为本手术提供了确切的解剖学基础,既能保证包皮瓣的血运,又避免了阴茎皮肤坏死。
该手术的缺点是操作复杂,手术技巧要求高,需积累经验,才能取得满意效果。
对于重度尿道下裂也可使用该术式,由于尿道缺损长,单纯岛状皮瓣不能弥补,需要在尿道口周围做Duplay成形,即Duckett+Duplay手术。由于Duplay尿道成形的应用减少了Duckett带蒂包皮瓣的长度,更充分地保证了成形尿道的血液供应,近端尿道吻合口可用阴囊肉膜来保护,所以对于阴茎皮肤发育较好的重度尿道下裂可使用本手术。
横裁包皮岛状皮瓣管状尿道成形术最常见并发症为尿道瘘。大部分为直径小于1cm的小尿道瘘,修瘘方法简单,成功率高。大部分尿道下裂患者经过两次手术(即经一次尿道瘘修补之后)可治愈。经过术后长期随诊,Duckett术式的术后外观最满意。
其他的Ⅰ期手术还有Hodgson纵向包皮瓣法,以及koyanagi术式等。
2)分期手术:
由于尿道下裂的治疗非常困难,最初为分期手术,20世纪80年代以来Ⅰ期手术已成为主流术式。近年来,随着尿道下裂手术远期随诊效果不断受到关注,很多医师意识到对于某些难治性尿道下裂,尤其是重型或首次手术失败病例,片面追求Ⅰ期修复可能会面临较高的并发症风险,造成再次修复的难度进一步加大,甚至造成阴茎外观及功能上的严重障碍,甚至会导致尿道下裂残疾。因此,分期修复尿道下裂的概念又重新被提出,并受到关注。
对于重度初治尿道下裂,是否做分期手术,观点不尽相同,术者要结合自己经验和患者具体情况决定。一般认为分期手术适应证包括:①局部皮肤材料不足以完成矫形;②纤维化尿道板造成的重度阴茎下曲(>45°),需切断尿道板才能达到充分的弯曲矫正,同时造成长段尿道缺损;③背侧包皮帽皮肤量不足或其形态、血供模式不适合取带蒂皮瓣重建尿道;④勉强Ⅰ期手术难以得到可接受的外观;⑤手术医师对尿道下裂手术矫治经验不多。对于失败的尿道下裂,如果合并阴茎下弯没有矫正,或者尿道成型材料不充裕,也需要分期手术。
分期手术主要分为两个步骤:Ⅰ期矫正阴茎下弯,预铺尿道板,Ⅱ期尿道成形。Ⅰ期是手术成功与否的关键。主要术式包括:①Byars皮瓣手术,将背侧包皮转至腹侧预铺平整的尿道床,最好切开阴茎头,将皮肤填入阴茎头缺损区;②Bracka手术,取游离包皮或者口腔黏膜片预铺尿道板;③第Ⅰ期部分尿道成形的手术(部分重建尿道),以部分横裁包皮岛状皮瓣管状尿道成形术(部分Duckett)为主。Ⅱ期成形尿道相对容易。根据尿道床质量和宽度采用新尿道口与阴茎头之间原位皮瓣卷管(Duplay)、纵切卷管(Snodgrass)或Thiersch等方式。部分Duckett手术近年被国内广大医师采用,其要点是横裁包皮岛状皮瓣管状做尿道成形术,但是不与原尿道口吻合,做局部造瘘。这样保证尿道口正位,减少尿道狭窄、尿道憩室等并发症,Ⅱ期尿道成形简化。当然,还需要长期随诊证实最终效果。
完成Ⅰ期手术需要丰富的经验积累,尤其是Duckett手术需要结合自己的经验和每个患者的不同包皮分布特点去操作。每年治疗50例以上就是有经验的医师,超过100例是有丰富经验的医师。我们应用Duckett手术已经30年,早年治疗的病例需要再次手术者均为阴茎下弯矫正不满意,很少有憩室或者射精困难,而且外观均较满意。
(4)无尿道下裂的先天性阴茎下弯手术:
这种患者应该归类于尿道下裂。通常有三种类型。
1)尿道口正位,但是远端尿道海绵体缺乏,尿道壁薄如纸。大多是因尿道发育不良而导致阴茎下弯。手术时首先尝试保留原有尿道,做阴茎皮肤脱套,观察阴茎下弯情况,如果是轻度下弯可先阴茎背侧白膜紧缩矫正下弯。如果下弯矫正不满意或因尿道壁过薄,分离时破裂,可切开膜状尿道作为尿道板使用,切开尿道板两侧、分离阴茎头翼瓣时切至白膜层向上下松解,协助矫正下弯,然后做加盖岛状皮瓣法(onlay)手术或者TIP手术。如果下弯严重,需要切断尿道板,做Duckett甚至分期尿道成形术。
如果是重度下弯需要切断发育异常的尿道,矫正阴茎下弯,做阴茎背侧的横裁包皮岛状皮瓣转至腹侧,形成皮管,分别与尿道两断端吻合,也可以切开远端发育不良尿道,按尿道下裂术式,切断尿道板,彻底矫正下弯后,做横裁包皮岛状皮瓣尿道成形术。相对而言笔者愿意选择后一种术式,因为前一种方法有两个尿道吻合口,尿道瘘发生率较高。
2)尿道口位置正常,远端尿道周围有海绵体,但Buck筋膜、皮下肉膜及皮肤异常,引起阴茎下弯。大部分这种病例在阴茎皮肤脱套后可矫正下弯,只个别病例需切断尿道做尿道成形术。
3)尿道周围海绵体及各层组织均正常,只是阴茎海绵体腹侧白膜短于背侧,引起下弯,大部分病例缩短背侧白膜,下弯即可纠正。
上述第二种和第三种情况不易区分。
尿道下裂治疗困难,出现并发症很正常,尿道下裂术后最常见的合并症包括:尿道瘘、尿道狭窄、尿道扩张、阴茎外观不满意,而这些并发症处理不难。真正的尿道下裂失败的病例包括:残留严重的阴茎下弯;阴茎局部皮肤不能弥补修复尿道;阴茎海绵体或者阴茎头损伤;阴茎外观不可修复等。
对于前型尿道下裂,目前认为TIP术式术后并发症率:首诊患者的远端型:4.5%(与 Mathieu相当);近端型:12.2%;再手术者:23.3%。
对于重型尿道下裂Ⅰ期修复,并发症发生更高:TIP达到24%;Onlay手术后27%;岛状皮瓣卷管术后61%。
分期手术后并发症,颊黏膜代尿道:Ⅰ期术后13%需再次移植,Ⅱ期术后并发症>1/3。而分期皮瓣尿道成形术后并发症高达68%。
1.尿道瘘
尿道瘘是尿道成形术后最多发的合并症。公认的发生率15%~30%。即使术者技术熟练,其发生率也在5%~10%。发现尿道瘘后不能马上修复,需要局部皮肤瘢痕软化,一般要等待术后6~12个月以上,血液供应重建后再行第二次手术修复。而位于阴茎根部、会阴部的小尿道瘘尚有自愈的可能。修补尿道瘘前一定要了解排尿情况。如有尿道狭窄,应先处理。还要明确尿道瘘的位置,尤其对于针眼大的小尿道瘘肉眼难以辨认,可用缝针的针尾试探瘘口,或用手压住近端尿道,自尿道口注水,观察溢水部位,明确尿道瘘位置。
对小尿道瘘修补很容易,只要缝合瘘口,取周围组织覆盖,大部分患者可以治愈。而对大尿道瘘的修复方法根据瘘口的位置、大小、局部皮肤的条件而定,需要丰富的临床经验,其难度超过首诊患者。由于尿道成形术后阴茎皮肤的正常解剖、血运结构已被破坏,适于做岛状皮瓣的病例很少,最常用的方法是就地取材 Duplay、Thiersch、Snodgrass等方法。
2.尿道狭窄
Ⅰ期尿道成形术后狭窄发生率高。狭窄多发生在阴茎头段尿道及阴茎根吻合口处。术后3个月之内的早期狭窄可用尿道扩张解决,若无效需手术切开狭窄段尿道造瘘。
3.尿道憩室样扩张
这种合并症多见于Duckett横裁包皮岛状皮瓣管状尿道手术的病例(图11)。
图11尿道下裂术后憩室样扩张
其原因有:
(1)成形尿道周围组织少:
当阴茎皮肤及包皮不充裕,缝合层次少,外周组织感染、坏死时,成形尿道周围支持组织减少,导致局部尿道扩张。
(2)手术形成口径过大的尿道:
有些成形尿道扭曲造成局部节段性狭窄,引起近端尿道扩张。
(3)继发于尿道狭窄:
由于尿道狭窄造成近端的尿道扩张,有的形成憩室状扩张。对继发于尿道狭窄的小的尿道扩张,在解除狭窄后,大部分可好转。而大的憩室状尿道扩张应先消除原因,然后裁剪憩室样扩张的尿道壁,形成尿道。
1.手术年龄
只要麻醉保证安全,阴茎局部条件好,即可早期手术。被接受的年龄在6~18个月之间。小儿3岁之内阴茎增长幅度很小,而且早期治疗可减少患儿的心理负担。如果患者年龄过大,特别是青春期后阴茎明显发育,由于修复尿道的阴茎皮肤相对少,手术操作困难,局部容易感染,影响手术效果。
2.出血控制方法
由于阴茎的血管丰富,尿道下裂修复手术易出。首先熟悉阴茎局部解剖、准确地掌握手术操作层次是减少术中出血的关键。手术前可以向阴茎皮肤内注射1∶100 000的肾上腺素,同时要准确掌握浓度、注意患者血压变化。术中应用双极电凝止血。在切开阴茎头时可在阴茎根部用导尿管做止血带,每10~15分钟放松一次。
3.手术器械、缝线
由于尿道下裂的修复是精细的手术,一定使用整形外科的器械。必备的有小持针器、整形镊、眼科剪等。应配有针样双极电凝器,超频针型电刀,可放大2.5~3.5倍的手术显微镜等,可减少出血。手术操作更清晰。对于缝线,最常用的是6-0或者7-0合成吸收线。
4.切口敷料
使用敷料的目的是固定阴茎,减少水肿,防止出血,保护切口。敷料并不能防止皮肤坏死及尿道瘘发生,因而不直接影响手术效果。敷料种类主要有吸水纱布、化学合成胶布、各种生物膜等。选择时以操作方便、患儿感觉舒适为标准。
5.尿液引流方法
只要是做尿道成形的病例应引流尿液,不做尿道成形如MAGPI、单纯阴茎下弯矫正等手术可不置管引流。也曾经有人报道保留尿道板的前型尿道下裂修复不放引流管取得良好效果,但更多的医师还是主张置管引流。引流方法:近年来随着手术经验积累、导尿管改进,膀胱造瘘引流逐渐减少。目前主要用两种引流管:质量良好的Foley双腔气囊导尿管,以及喂养管。各有利弊,前者固定好,不易脱落,但是拔除时气囊很容易损伤尿道口。后者对尿道损伤小,但是容易脱落或者引流效果不佳。引流管可接无菌袋,如有条件,导尿管直接开放于尿布上。二者的感染率无差异。导尿管保留7~10天不等,也有人主张延迟到手术后4周拔管,渡过成形尿道水肿期,减少尿道狭窄。需要注意的是合并前列腺囊时插导尿管较困难,一般是用手术探针引导紧贴尿道前壁将导尿管插入膀胱。
6.术后用药
为减轻疼痛,可于术后给骶管麻醉,并给口服止痛药。为防止、减轻膀胱刺激症状,应给予解痉药。对青春期的患儿,为防止阴茎勃起引起渗血、疼痛,应给予雌激素。术后常规用抗生素。
7.切口护理
术后5~7天左右切口局部无出血倾向,可打开阴茎敷料。切口暴露,也可以用烤灯、药物涂抹等方法,以利其干燥愈合。
尿道下裂修复注重患者的长期效果,对他们应做长期随访。了解有无合并症、排尿异常、阴茎外观是否满意。远期了解患者青春期后的第二性征发育,婚后性生活及生育等情况。让患者及家长了解尿道下裂只是一种外生殖器畸形,治愈后与正常男性一样。成功的尿道下裂修复使术后阴茎外观接近正常,是消除患儿心理负担的最好方法。













