英文名称 :urinary fistula
生殖道与泌尿道之间的任何部位形成异常通道就构成了尿瘘(urinary fistula),又称泌尿生殖道瘘(urogenital fistula)。尿液自阴道排出,不能控制。
常见病因为产伤和盆腔手术损伤。
1.产伤
多发生在经济、医疗条件落后的地区。根据发病机制分为:
(1)坏死型尿瘘:
由于骨盆狭窄、胎儿过大或胎位异常所致头盆不称,产程延长,特别是第二产程延长者,阴道前壁、膀胱、尿道被挤压在胎头和耻骨联合之间,导致局部组织缺血坏死形成尿瘘。
(2)创伤型尿瘘:
产科助产手术直接损伤。随着产科质量的提高,产伤后尿瘘逐渐减少。
2.妇科手术损伤
经腹手术和经阴道手术损伤均有可能导致尿瘘。通常是由于手术时组织粘连伤及输尿管或输尿管末端游离过度导致的输尿管阴道瘘,也见于术中伤及膀胱造成膀胱阴道瘘。
3.其他病因
外伤、放射治疗、膀胱结核、晚期生殖泌尿道肿瘤、子宫托安放不当、局部药物注射治疗等均能导致尿瘘。
泌尿生殖道瘘的分类系统较多,但目前尚无公认的标准,没有一种分类系统在预测修复手术成功率方面更为优越,故应用最多的是根据解剖位置进行的分类(表1)。
表1泌尿生殖道瘘分类
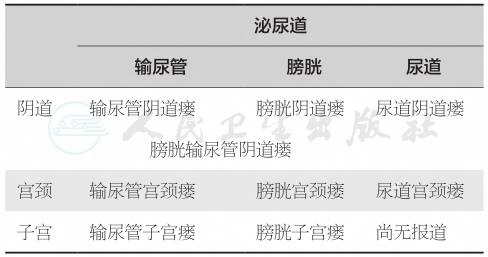
在各种泌尿生殖道瘘中,又以膀胱阴道瘘最常见。根据膀胱阴道瘘的复杂性和病变程度进行分类,见表2。
表2膀胱阴道瘘分类

大瘘孔妇科检查极易发现,小瘘孔则通过触摸瘘孔边缘的瘢痕组织也可明确诊断。瘘孔较小或部位较高而不易发现时,可嘱患者咳嗽或做深呼吸,往往可见尿液及气泡自瘘孔溢出;或将子宫探针插入尿道,探针经瘘孔而进入阴道,或由尿道注入亚甲蓝,观察漏液之处,再进一步用探针证实。如患者系盆腔手术后,检查未发现瘘孔,仅见尿液自阴道穹窿一侧流出,多为输尿管阴道瘘。检查暴露不满意时,患者可取膝胸卧位,用单叶拉钩将阴道后壁上提,可查见位于耻骨后或较高位置的瘘孔。较难确诊时,可行下列辅助检查。
1.亚甲蓝试验
将三个棉球逐一放在阴道顶端、中1/3处和远端。用稀释的亚甲蓝溶液200ml充盈膀胱,嘱患者走动30分钟,然后逐一取出棉球,若染色液体经阴道壁小孔流出为膀胱阴道瘘,自宫颈口流出为膀胱宫颈瘘或膀胱子宫瘘。根据蓝染海绵是在阴道上、中、下段估计瘘孔的位置。海绵无色或黄染提示可能是输尿管阴道瘘。
2.靛胭脂试验(indigo carmine test)
静脉推注靛胭脂5ml,5~10分钟见蓝色液体自阴道顶端流出者为输尿管阴道瘘。也可以在试验前数小时让患者口服吡啶使尿液呈橘色。如果阴道顶端的海绵染成橘色,则充分提示存在输尿管阴道瘘。
3.膀胱镜、输尿管镜检查
可了解膀胱容积、黏膜情况,有无炎症、结石、憩室,明确瘘孔的位置、大小、数目及瘘孔和膀胱三角的关系等,以作为手术修补时的参考。具体而言,借助膀胱镜检查可以:①验证瘘孔部位及与输尿管口的关系,如瘘孔位置过高,不考虑采用经阴道途径处理;②查明瘘的性质,即确定是单个瘘孔,还是多个瘘;③能发现膀胱内有无炎症或结石(有则影响手术修补成功);④通过输尿管导管插管与膀胱镜结合,可以明确是否有膀胱阴道瘘与输尿管阴道瘘并存。
此外,从膀胱向输尿管插入输尿管导管或行输尿管镜检查,还可明确输尿管受阻的部位。一侧输尿管阴道瘘者,在膀胱镜检查下患侧输尿管无喷尿,给予逆行输尿管插管则受阻,其受阻部位即瘘孔位置及与膀胱之距离。健侧输尿管口可见喷尿,则可顺利逆行插入输尿管导管。膀胱镜检查找不到输管开口者或逆行插入受阻者,可做静脉肾盂造影。
4.影像学检查
10%~15%的膀胱阴道瘘病例伴输尿管受累,所以尿瘘患者应常规行影像学检查了解上尿路解剖及功能。静脉肾盂造影(IVP)或计算机断层尿路造影(CTU)静脉注入造影剂后,于排泄期动态观察和泌尿系统摄片,根据肾盂、输尿管及膀胱显影情况,了解肾脏功能、输尿管通畅情况,利于输尿管阴道尿瘘及膀胱阴道瘘的诊断。逆行肾盂造影术(retrograde pyelography)通常与膀胱镜联合进行,通过远端输尿管插管,将造影剂注射到输尿管内。逆行输尿管肾盂造影对于静脉肾盂造影没有发现的输尿管阴道瘘有辅助诊断作用,还可用于治疗性输尿管支架置入。
MRI尿路造影(MRU)是指近年发展的体内静态或缓慢流动液体的MRI成像技术,可以清晰显示尿路图像,对发现肾盂肾盏和输尿管扩张及尿路梗阻和尿流中断都很敏感。该方法为无创操作,可以避免造影剂过敏、X线电离辐射和侵入性插管的副作用,缺点为价格昂贵。
在确定行输尿管修复/再植或肾、输尿管切除术之前,放射性核素肾显像可用于评估残留的上尿路功能。
尿瘘的治疗分为非手术治疗和手术治疗,后者为主要的治疗方法。
(一)非手术治疗
仅限于分娩或手术后1周内发生的膀胱阴道瘘和输尿管小瘘孔,留置导尿管于膀胱内或在膀胱镜下插入输尿管导管,4周至3个月有愈合可能。由于长期放置导尿管会刺激尿道黏膜引起疼痛,又会干扰患者的日常活动,影响患者的生活质量,因此建议行耻骨上膀胱造瘘,进行膀胱引流。长期放置引流管拔除前,应重复诊断检查(如亚甲蓝试验)明确瘘孔是否愈合。引流期间,要经常对患者病情进行评价。应积极处理蜂窝织炎,保证患者营养和液体的摄入,促进瘘孔愈合。治疗中要注意治疗外阴皮炎和泌尿系感染,改善患者的社会生活质量。绝经后妇女可以给予雌激素,促进阴道上皮增生,有利于伤口愈合。
(二)手术治疗
1.手术治疗时机的选择
国际尿控协会发表的唯一基于循证医学证据的指南指出,修补的时机应根据患者和外科医生的个体要求而定,一旦水肿、炎症、组织坏死和感染消退,则可立即进行修补。如果周围的组织健康,术后24~48小时内早期手术可避开术后炎症反应期。早期手术修补并不影响手术成功率,并可减少患者的社交和心理压力,尤其适用于产科损伤。如存在广泛而严重的炎症反应,通常建议延迟手术修复,一般情况6~12周可炎症消退,增加修补手术成功率。瘘修补失败后则至少应等待3个月后再次手术。由于放疗所致的尿瘘可能需要更长的时间形成结痂,因此推荐12个月后再修补。
2.手术入路
膀胱阴道瘘和尿道阴道瘘手术修补首选经阴道手术,预计80%~90%的患者成功修复,所以最好由具有治疗这些疾病经验的临床医生进行评估及手术。不能经阴道手术或复杂尿瘘者,应选择经腹或经腹-阴道联合手术。
3.围手术期准备
手术成功与否不仅取决于手术本身,还取决于术前准备及术后护理。术前要排除尿路感染,治疗外阴阴道炎症;绝经患者术前局部应用雌激素两周以上,以促进阴道上皮增生,有利于伤口愈合;术前应用抗生素预防感染;术后留置尿管10~14天,保持导尿管引流通畅;放置输尿管导管者,术后留置至少1个月;绝经患者术后可继续局部应用雌激素一段时间。
4.输尿管阴道瘘
输尿管阴道瘘的处理不同于膀胱阴道瘘和尿道阴道瘘,一旦确诊,应立即处理。治疗的目的包括保护肾功能、解除尿路梗阻、恢复输尿管的完整性和防止泌尿系感染。应立即明确输尿管梗阻的程度和瘘孔的位置。逆行输尿管肾盂造影,既有利于明确诊断,还可同时放置输尿管支架。支架放置成功,既解除了尿路梗阻、保护了肾脏功能,对于输尿管较小的损伤(小于5mm)可能自愈。对于单侧输尿管损伤但未断离,继发轻、中度梗阻的病例,通常可以通过放置输尿管支架来治疗。一旦输尿管支架放置失败,即应开腹或腹腔镜行输尿管吻合或输尿管膀胱种植术。
1.加强围生期保健,不断提高产科质量,分娩损伤仍是尿瘘的主要病因。修补后的尿瘘再孕分娩应行剖宫产术。
2.预防妇科手术损伤应坚持术前讨论制度,分析手术中难点;把握术中易造成损伤的环节;熟知盆腔脏器解剖及变异情况:提高手术操作的基本技术技能,耐心、细致地操作。
3.重视泌尿生殖道外伤的及时妥善处理及术后管理肿瘤放疗应按常规,避免剂量过大。用子宫托按时放取。
4.提高放射治疗的精确性放疗时处理不当,如剂量过大或装置器安放不稳可使膀胱或直肠接受的放射量超过其耐受量,常可导致尿瘘的形成。
绝大多数尿瘘可以预防,提高产科质量,预防产科因素所致的尿瘘是关键。疑有损伤者,留置导尿管10日,保证膀胱空虚,有利于膀胱受压部位血液循环恢复,预防尿瘘发生。妇科手术时,对盆腔粘连严重、恶性肿瘤有广泛浸润等估计手术困难时,术前经膀胱镜放入输尿管导管,使术中易于辨认。即使是容易进行的全子宫切除术,术中也须明确解剖关系后再行手术操作。术中发现输尿管或膀胱损伤,必须及时修补。使用子宫托须定时取出。宫颈癌进行放射治疗时,应注意阴道内放射源的安放和固定,放射剂量不能过大。













