英文名称 :anterior communicating artery aneursym
前-前交通动脉(anterior artery-anterior communicating artery,ACoA)是颅内动脉瘤三个好发部位之一,占所有动脉瘤的25%~30%,以大脑前动脉A1段与前交通动脉交界处最多见。这个部位动脉瘤多为囊状、单发,体积属中、小型,个别为巨大动脉瘤。
前交通动脉瘤的直接手术入路有多种,例如经单侧额下入路、翼部入路、颞部入路、双额半球间入路、前半球间环钻入路、单侧矢状窦旁经胼胝体入路、前颅底半球间入路、眶上微骨窗入路、额下经眼眶入路和眶-颅-颧入路等。最常用的手术入路是翼部入路、眶上微骨窗入路和经额半球间入路。
一、翼点入路
采用仰卧位,上身抬高,头低15°,转向对侧60°。由于前交通动脉瘤位于中线,故从左或右翼点入路均可达到,一般右利手的医师从右侧进入。以下情况应从左侧进入:①除前交通动脉瘤外,左侧颈内动脉或大脑中动脉仍有一动脉瘤,可在一个入路中夹闭多个动脉瘤;②左额叶内有较大血肿需加以清除;③瘤体较大的动脉瘤从左侧大脑前动脉与前交通动脉交界处长出,瘤顶指向右侧,如从右侧进入无法分离瘤颈;④左侧A1段较粗大,是动脉瘤的主要供血动脉,为了手术中控制动脉瘤破裂出血,可从左侧进入;⑤左利手的医师从左侧进入便于操作。
在外侧裂静脉的额叶侧切开蛛网膜,向内侧分开外侧裂,打开颈动脉池和交叉池放出脑脊液。在视神经外侧沿颈内动脉向后追寻,即可达到颈内动脉分叉部。沿A1段向内侧分离,达到前交通动脉区。在视交叉的背侧表面上打开终板池的对侧面,识别对侧A1段,分离其近侧段,以备必要时应用暂时性动脉夹。切开额叶的直回,切开的部位由以下结构围成:①后面为A1段与额叶的交界线;②外侧为嗅束;③内侧为额眶动脉。此区域呈三角形或四边形,切开的长度为1cm左右(图3)。
因动脉瘤的指向不同,在分离动脉瘤时的操作亦不尽相同。①瘤顶指向前方的动脉瘤位于终板池,一般先分离和确认术侧A1段和A2段。对侧A1段常被遮盖,可先显露对侧A2段,逆向分离至前交通动脉,在此处显露对侧A1段,同时识别对侧的Heubner回返动脉。②瘤顶指向上方的动脉瘤比指向其他方向的动脉瘤较易显露,先分离术侧A1段和A2段,再分离对侧A1段。对侧A2近段和Heubner回返动脉以及与前交通动脉的结合点可被动脉瘤遮盖。③瘤顶指向后方的动脉瘤,先分离和确认术侧A1和A2段,再分离对侧A1段,将动脉瘤稍向下方压,即可显露对侧A2段并进行分离。下丘脑动脉常位于瘤颈下方,多被瘤体所遮蔽,抬高术侧A2段,即可见走向后方的下丘脑动脉。④瘤顶指向下方的动脉瘤,显露双侧A1和A2段较容易,但分离和识别下丘脑动脉而且在完全夹闭动脉瘤时,不影响这些穿动脉则是十分困难的。
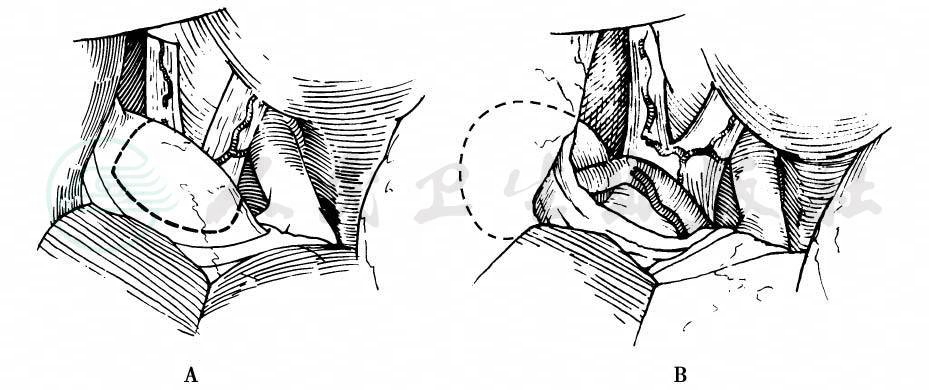
图3切开额叶的直回
A.直回切除范围;B.切除直回后显露动脉瘤
引自:血管神经外科学(第2版).第2版.ISBN:978-7-117-37550-4.主编:
在识别清楚14支邻近动脉(即双侧A1段和A2段、前交通动脉、双侧Heubner回返动脉、双侧额眶动脉、双侧额极动脉、下丘脑动脉以及可能存在的第三支A2动脉和起点较近的胼缘动脉)、视神经、视交叉、垂体柄和大脑前静脉后,分离好瘤颈,然后根据瘤颈的宽度、形状和方向以决定从哪个方向放置瘤夹。此外,亦需根据动脉瘤的指向进行操作。①瘤顶指向前方和上方的动脉瘤,瘤夹一侧叶片应从瘤颈与视交叉之间伸入,另一片则在瘤颈之上,对侧A2段和Heubner回返动脉之前伸入,瘤夹与前交通动脉平行,缓缓夹闭。②瘤顶指向后方的动脉瘤,瘤夹应用在两侧A2段之间,或多或少垂直于前交通动脉,动脉瘤夹叶片指向下,内中不包括下丘脑动脉。③瘤顶指向下方的动脉瘤,瘤夹在术侧A2段上面,对侧A2段的下面通过,有时从术侧A1段和Heubner动脉之间,A2段的下面通过,夹闭比较困难。④形态复杂的动脉瘤,处理时应根据具体情况而采取不同的方法(图4)。
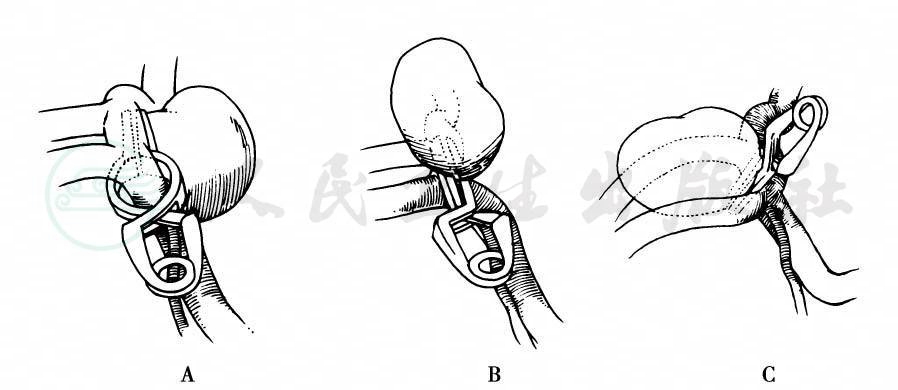
图4翼点入路夹闭前交通动脉瘤
A.动脉瘤指向下;B.动脉瘤指向前上;C.动脉瘤指向后
引自:血管神经外科学(第2版).第2版.ISBN:978-7-117-37550-4.主编:
采用翼点入路夹闭前交通动脉瘤的优点:①可借助于手术显微镜在脑池内进行分离,减少对脑组织的牵拉损伤;②必要时切除少量直回,可从最短的距离,到达前交通动脉;③必要时随时可以暂时阻断大脑前动脉A1段,控制动瘤破裂出血。因此适合处理各种类型的前交通动脉瘤,尤其瘤顶指向前上方的动脉瘤。翼点入路不足之处为:①不宜用于合并额叶内侧底面血肿的前交通动脉瘤,因该入路无法清除脑内血肿;②当前交通动脉位置较高,动脉瘤顶指向后下方时,分离和夹闭动脉瘤颈比较困难。
二、半球间入路
半球间入路(interhemispheric approach)病人取仰卧位,头保持正中位,抬高约20°,头架固定。半冠状切口隐于发际内,切开头皮和帽状腱膜,将皮瓣翻向前下。亦有人在额部发际外沿皮肤皱纹作横切口,切开头皮全层,长约10cm,自动拉钩牵开切口,显露额骨(图5)。此法仅用于环钻开颅者。采用跨越中线单侧前额部骨瓣开颅,亦可用直径3cm的环钻开颅,其中心偏于右侧,骨窗下缘近前颅底。硬脑膜沿骨窗边缘切开,向矢状窦翻转。轻轻牵开脑组织,从纵裂进入,缓缓吸除从纵裂和胼胝体池中流出的脑脊液。在显微技术条件下,只需将脑牵离矢状窦1.5~2cm即可进行手术操作。必要时通过术前在腰蛛网膜下腔内预置导管或穿刺侧脑室引流出脑室液。
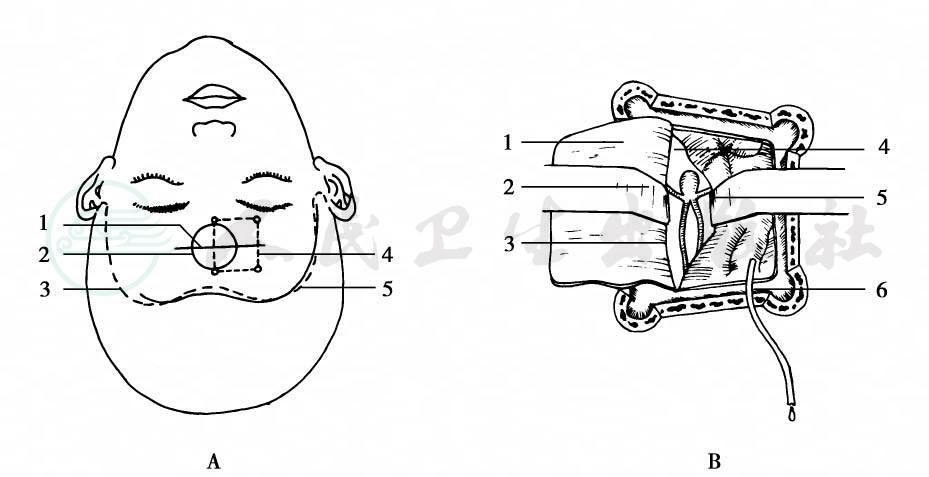
图5半球间入路显露前交通动脉瘤
A.头皮切口,1.额部头皮横切口 2.环锯开颅 3.发际 4.骨瓣开颅 5.额颞头皮切口;B.显露前交通动脉瘤,1.硬脑膜瓣 2.前交通动脉瘤 3.大脑前动脉A2段 4.大脑纵裂 5.大脑前动脉A1段 6.脑室引流
引自:血管神经外科学(第2版).第2版.ISBN:978-7-117-37550-4.主编:
仔细分离大脑内侧面的粘连,沿纵裂逐步深入,打开胼胝体池的蛛网膜,释放脑脊液,直达胼胝体膝部。在胼胝体前端找到两侧胼周动脉,循之逆向分离即可到达前交通动脉区。沿两侧A2段由远侧向近侧分离,发现动脉瘤后根据瘤顶不同的指向,采用不同的分离方法:①动脉瘤瘤顶指向前方时,沿A2段向近侧分离到前交通动脉,分离和识别两侧的A1段和Heubner回返动脉,在A1段与前交通动脉的交角处找到瘤颈。②瘤顶指向上方时,首先显露的是动脉瘤顶或后下壁,分离两侧A2段与动脉瘤外下壁的粘连,至前交通动脉。通过切除部分直回内侧面脑组织,循A2段在瘤颈的外方识别两侧A1段。③瘤顶指向后方时,显露的是动脉瘤顶和前上壁,循A2段深入,切除两侧直回,分离和识别两侧的A1段。然后分离A2段与动脉瘤外侧壁的粘连,直到前交通动脉,显露瘤颈。④瘤顶指向下方时,循A2段可直接显露前交通动脉,并向外侧追踪至两侧A1段。沿A2段的深面,分离A2段和动脉瘤之间的粘连,直至前交通动脉,分离出瘤颈。⑤多方向分叶状动脉瘤分离比较困难,首先应该切除两侧较多的直回,采用双极电凝反复多次缩窄动脉瘤壁和分离瘤体与周围结构粘连,逐步分离出动脉瘤瘤颈。
自大脑纵裂伸入动脉瘤夹,与前交通动脉几乎都是垂直的方向。对于瘤顶指向前方的动脉瘤,应在前交通动脉的前下方和视交叉的上方伸入瘤夹,缓慢夹闭。对于瘤颈指向上方的动脉瘤,应在两侧A2段之间,前交通动脉前方伸入瘤夹,将动脉瘤瘤颈夹闭。对于瘤顶指向后方的动脉瘤,应在两侧A2段之间,前交通动脉后下方伸入瘤夹,不要过深,以免夹闭下丘脑穿动脉。对于瘤顶指向下方的动脉瘤,应将下丘脑动脉牵向一侧,在两侧A2段之间,前交通动脉的下方伸入动脉瘤夹叶片夹闭瘤颈(图6)。
半球间入路很易显露两侧A2段和动脉瘤,特别是动脉瘤瘤顶指向前方、上方和后方的动脉。也便于清除纵裂中和额叶内的血肿,且可避免损伤嗅神经。但其不足之处有:①不能首先显露A1段,故当动脉瘤过早破裂时,无法控制A1段以止血,但在显微技术操作中这种情况较少见;②入路不通过基底池,不能充分释放脑池脑脊液,故需腰椎穿刺置管或脑室穿刺以引流脑脊液;③可能要牺牲桥静脉,打开额窦。
三、额下经眶入路
额下经眶入路(Subfrontal transorbital approach)(图7)。
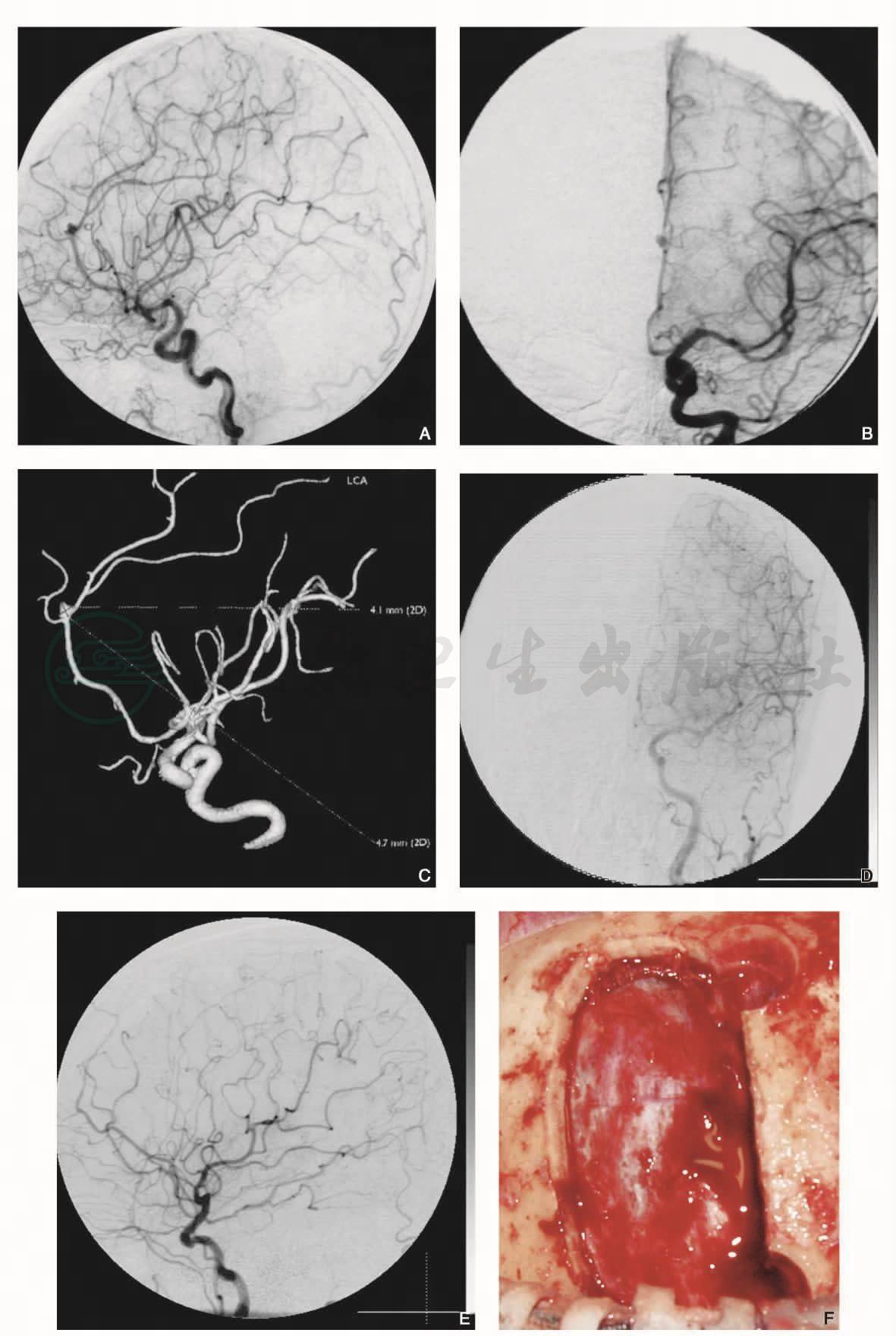
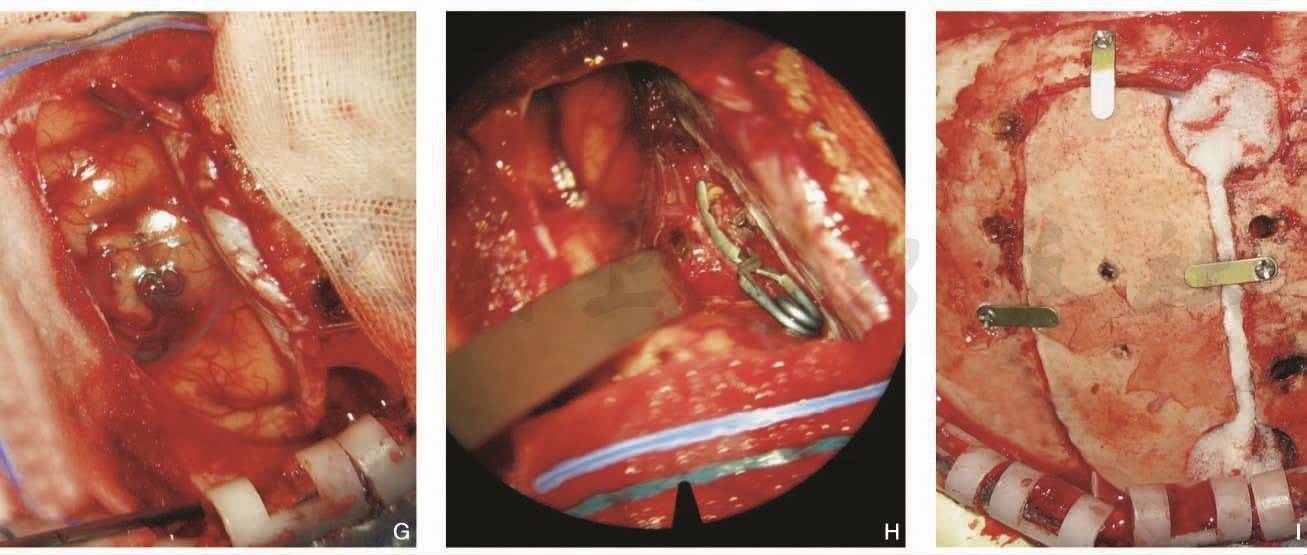
图6女性,64岁,左侧胼周动脉瘤
半球间入路夹闭。手术前左侧颈内动脉造影(DSA)显示胼周动脉瘤(A侧位,B正位),CTA(C)。手术后左侧颈内动脉造影(DSA)显示动脉瘤消失(DE)。左额半球间入路夹闭(FG),夹闭动脉瘤(H)。骨瓣复位固定(I)
引自:血管神经外科学(第2版).第2版.ISBN:978-7-117-37550-4.主编:
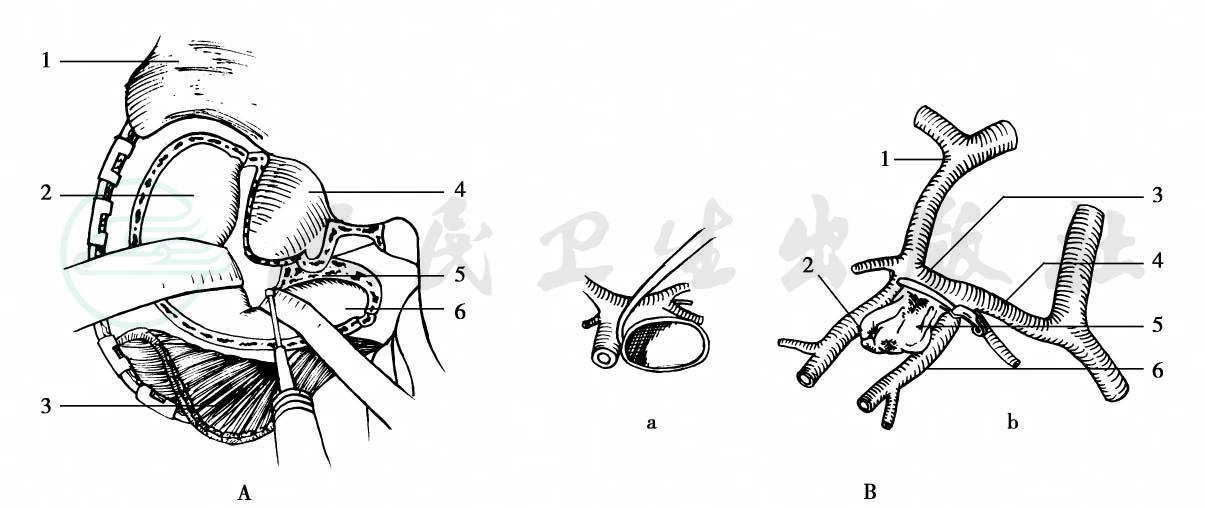
图7额下经眶入路
A.头皮切口,1.皮瓣 2.额叶硬脑膜 3.颞肌瓣 4.眶周筋膜 5.蝶骨嵴 6.颞叶硬脑膜;B.夹闭动脉瘤;a.分离对侧A2段与动脉瘤之间的粘连;b.夹闭瘤颈,1.左侧A1段 2.左侧A2段 3.前交通动脉 4.右侧A1段 5.动脉瘤体 6.右侧A2段
引自:血管神经外科学(第2版).第2版.ISBN:978-7-117-37550-4.主编:
病人取仰卧位,头稍抬高,后伸,转向对侧45°,用三钉头架固定。自耳屏前1cm发际内行弧形头皮切口,直到中线发际处,将皮瓣翻向前下,具体操作参考翼点入路。切开骨膜和颞肌前部附着处,进行骨膜下分离,显露眶上缘和眶外侧壁。再在眶内将眶周筋膜与眶上、外侧壁钝性分离,咬骨钳或磨钻打开或扩大眶上切迹,游离眶上神经和血管。
带颞肌的额颞骨瓣开颅,翻向外侧。蝶骨嵴切除达眶上裂。用微型钻或铣刀行眶上缘、眶外侧壁、眶顶切开,形成眶上缘和眶顶的游离骨瓣。以翼点为中心弧形切开硬脑膜,呈瓣状翻向前下,与其下的眶内容一起轻轻牵开,缝吊在皮瓣上。稍微抬起额叶,直接打开嗅池,然后颈动脉池释放脑脊液。待额叶自动退缩后再打开外侧裂池内侧部分和视交叉池,进一步释放脑脊液,降低颅内压。
抬起额叶,直接显露同侧大脑前动脉A1段起始部,并游离一小段,以备必要时放置暂时性动脉夹。电凝切断嗅束后,沿其内侧分离,显露视交叉,再识别和分离对侧A1段。切开纵裂的蛛网膜并牵开纵裂后,前交通动脉和瘤颈即可窥见。再沿纵裂分离,识别双侧A2段。最后分离瘤颈将其夹闭的操作技巧参考经翼点入路和半球间入路。
Jane(1982年)首先推荐采用眶额入路处理前交通动脉瘤。这是位于翼点入路和半球间入路之间的一种中间入路。进行眶上缘切开和眶内容向下牵开,可在垂直方向增加20°的显露,几乎不需要牵拉脑组织和切除直回。具有以下优点:①可以从额下或外侧裂等方向、多角度达到动脉瘤;②充分切除颅底骨质,很少需要牵拉脑组织;③额颞小骨瓣,脑暴露范围较小;④提供更广泛显露前交通动脉瘤。与半球间入路相比,具有双侧A1段易于显露,可以暂时控制源生动脉。与翼点入路相比,具有易于分离动脉瘤与对侧A1段的粘连,易于显露双侧A2段以及易于放置动脉瘤夹的优点。该入路相关并发症,如术中发生眼心反射,引起心动过缓,术后发生额肌无力、颞肌萎缩、暂时性或永久性偏瘫、眼球内玻璃体积血、视力下降等。因此,本入路仅适用于大、巨大动脉瘤,向上指向的动脉瘤或急性期手术的动脉瘤。













