英文名称 :atrial arrhythmia
房性心律失常是指由心房引起的心动频率和节律的异常。房性心律失常包括房性期前收缩、房性心动过速、心房扑动、心房颤动。根据房性心律失常的类型的不同,各自的表现和治疗方式也有所不同。
一、房性心动过速
冠心病、慢性肺部疾病、洋地黄中毒、大量饮酒以及各种代谢障碍均可成为致病原因。心外科手术或导管消融术后所导致的手术瘢痕也可以引起房性心动过速。部分心脏结构正常的病人中也能见到。
二、心房扑动
多见于器质性心脏病如风湿性心脏病、冠心病、高血压性心脏病、心肌病等。此外,肺栓塞,慢性充血性心力衰竭,二、三尖瓣狭窄与反流导致心房扩大,甲状腺功能亢进,酒精中毒,心包炎等,亦可出现房扑。部分病人也可无明显病因。
三、心房颤动
房颤常发生于器质性心脏病病人,多见于高血压性心脏病、冠心病、风湿性心脏病二尖瓣狭窄、心肌病以及甲状腺功能亢进,其次缩窄性心包炎、慢性肺源性心脏病、预激综合征和老龄也可引起房颤。部分房颤原因不明,可见于正常人,可在情绪激动、外科手术、运动或大量饮酒时发生;房颤发生在无结构性心脏病的中青年,称为孤立性房颤或特发性房颤。
一、房性期前收缩
房性期前收缩(premature atrial beats)是指起源于窦房结以外心房的任何部位的心房激动,是临床上常见的心律失常。
二、房性心动过速
房性心动过速(atrial tachycardia)简称房速,指起源于心房且无需房室结参与维持的心动过速。发生机制包括自律性增加、折返与触发活动。根据起源点不同,分为局灶性房性心动过速(focal atrial tachycardia)和多源性房性心动过速(multifocal atrial tachycardia),后者也称为紊乱性房性心动过速(chaotic atrial tachycardia),是严重肺部疾病常见的心律失常,最终可能发展为心房颤动。
三、心房扑动
心房扑动(atrial flutter)简称房扑,是介于房速和心房颤动之间的快速型心律失常。健康者很少见,病人多伴有器质性心脏病。
四、心房颤动
心房颤动(atrial fibrillation,AF)简称房颤,是最常见的心律失常之一,是指规则有序的心房电活动丧失,代之以快速无序的颤动波,是严重的心房电活动紊乱。心房无序的颤动即失去了有效的收缩与舒张,心房泵血功能恶化或丧失,加之房室结对快速心房激动的递减传导,引起心室极不规则的反应。因此,心室律(率)紊乱、心功能受损和心房附壁血栓形成是房颤病人的主要病理生理特点。2004年中国部分区域30~85岁人群的流行病学调查显示,我国房颤患病率约为0.77%,≥80岁人群中可高达7.5%。2010年,世界范围内房颤患病率约为3%。
一般将房颤分为首诊房颤(first diagnosed AF)、阵发性房颤(paroxysmal AF)、持续性房颤(persistent AF)、长期持续性房颤(long-standing persistent AF)及永久性房颤(permanent AF)(表1)。
表1 房颤的临床分类
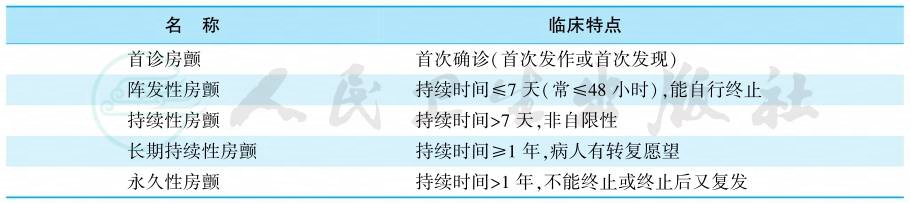
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.表3-3-1
一、房性期前收缩
心电图表现为:①P波提前发生,与窦性P波形态不同;②PR间期>120毫秒;③QRS波群呈室上性,部分可有室内差异性传导;④多为不完全代偿间歇。如发生在舒张早期,适逢房室结尚未脱离前次搏动的不应期,可产生传导中断,无QRS波发生(被称为阻滞的或未下传的房性期前收缩)或缓慢传导(下传的PR间期延长)现象(图1)。
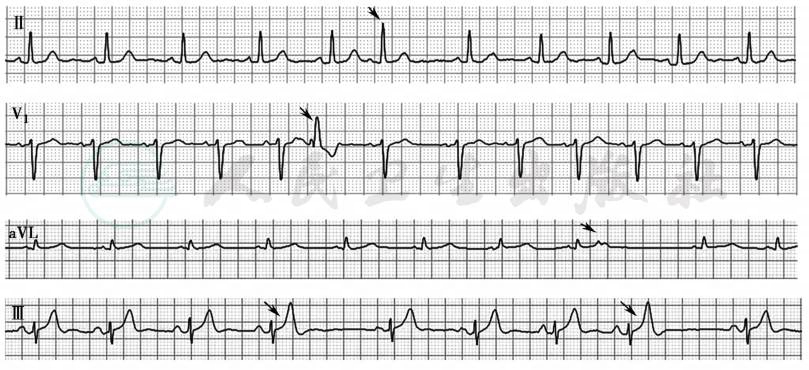
图1 房性期前收缩
Ⅱ导联箭头处为房性期前收缩;V1导联箭头处为房性期前收缩伴室内差异性传导;aVL和Ⅲ导联箭头处均为未下传的房性期前收缩,aVL导联提前出现的房性P波与前面的T波部分融合,Ⅲ导联提前出现的房性P波与前面的T波完全融合,导致T波高耸
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图3-3-9
二、房性心动过速
局灶性房性心动过速心电图特征包括:①心房率通常为150~200次/分;②P波形态与窦性P波不同;③当房率加快时可出现二度Ⅰ型或Ⅱ型房室阻滞,呈现2:1房室传导者亦属常见,但心动过速不受影响;④P波之间的等电线仍存在(与心房扑动时等电线消失不同);⑤刺激迷走神经不能终止心动过速,仅加重房室阻滞;⑥发作开始时心率逐渐加速(图2)。
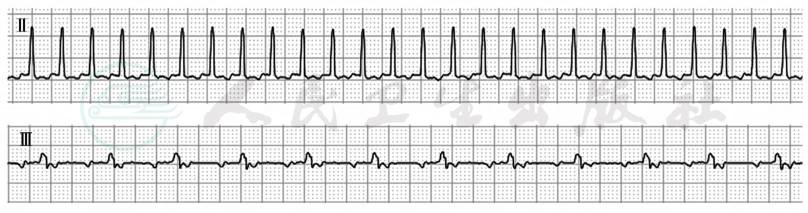
图2 局灶性房性心动过速
Ⅱ导联心房率187次/分,房室间呈1:1传导;Ⅲ导联心房率167次/分,房室间呈2:1传导
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图3-3-10
多源性房性心动过速心电图特征包括:①通常有3种或以上形态各异的P波,PR间期各不相同;②心房率100~130次/分;③大多数P波能下传心室,但部分P波因过早发生而受阻,心室率不规则(图3)。
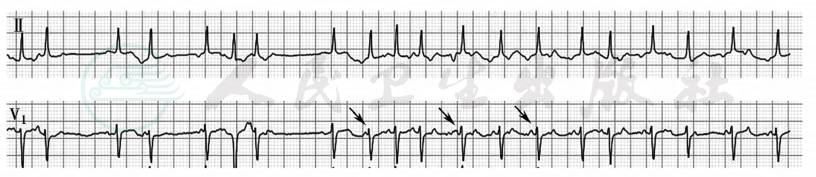
图3 多源性房性心动过速
Ⅱ、V1导联P波呈多种形态,部分房室间呈2:1~1:1传导(图中箭头所示为不同形态的P波)
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图3-3-11
三、心房扑动
心电图特征包括:①窦性P波消失,代之以振幅、间距相同的有规律的锯齿状扑动波,称为F波,扑动波之间的等电线消失,频率常为250~350次/分;②心室率规则或不规则,取决于房室传导比例是否恒定,房扑波多以2:1及4:1交替下传;③QRS波形态正常,当出现室内差异传导、原先有束支阻滞或经房室旁路下传时,QRS波增宽、形态异常(图4)。
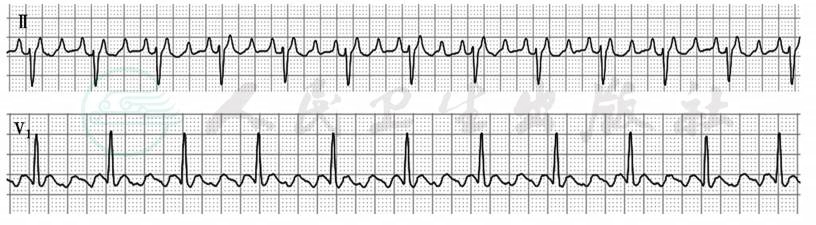
图4 心房扑动
Ⅱ、V1导联均可见快速而规则的锯齿状扑动波(F波),频率300次/分,RR间期规则,房室传导比例为3:1
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图3-3-12
四、心房颤动
心电图特征包括:①P波消失,代之以小而不规则的基线波动,形态与振幅均变化不定,称为f波;频率为350~600次/分;②心室率极不规则;③QRS波形态通常正常,当心室率过快,发生室内差异性传导,QRS波增宽变形(图5)。
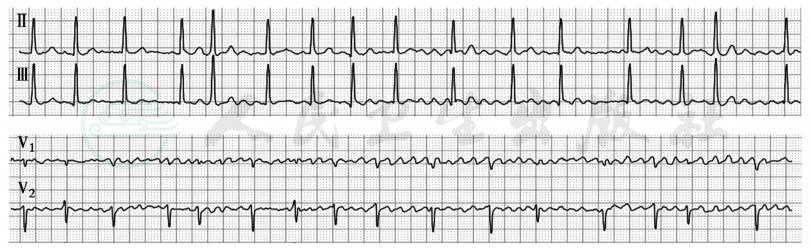
图5 心房颤动
心房颤动波(f波)频率约375次/分,平均心室率约102次/分
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.图3-3-13
一、房性期前收缩
房性期前收缩通常无需治疗。当有明显症状或因房性期前收缩触发室上性心动过速时,应给予治疗。吸烟、饮酒与咖啡均可诱发房性期前收缩,应劝导病人戒除或减量。治疗药物包括β受体阻滞剂、非二氢吡啶类钙通道阻滞剂、普罗帕酮和胺碘酮等。
二、房性心动过速
房性心动过速的处理主要取决于心室率的快慢及病人的血流动力学情况。如心室率不太快且无严重的血流动力学障碍,不必紧急处理。如心室率达140次/分以上,由洋地黄中毒所致或临床上有严重充血性心力衰竭或休克征象,应进行紧急治疗。其处理方法如下。
1.病因与诱因治疗
主要针对基础疾病治疗。肺部疾病病人应纠正低氧血症、控制感染等治疗。如洋地黄引起者,需立即停用洋地黄,并纠正可能伴随的电解质紊乱,特别要警惕低钾血症,必要时选用利多卡因、β受体阻滞剂和普罗帕酮等。
2.控制心室率
可选用β受体阻滞剂、非二氢吡啶类钙通道阻滞剂和洋地黄以减慢心室率。
3.转复窦性心律
可用ⅠA、ⅠC或Ⅲ类(胺碘酮、伊布利特等)抗心律失常药转复窦性心律,血流动力学不稳定者宜立即行直流电复律。部分局灶性房性心动过速病人药物治疗效果不佳时,可考虑导管消融治疗。
三、心房扑动
1.药物治疗
减慢心室率的药物包括β受体阻滞剂、钙通道阻滞剂(维拉帕米、地尔硫䓬)或洋地黄制剂(地高辛、毛花苷丙)。转复房扑并预防复发的药物包括ⅠA类、ⅠC和Ⅲ类(伊布利特、多非利特和胺碘酮)抗心律失常药。伊布利特用于新发房扑复律治疗,禁用于严重器质性心脏病、QT间期延长和窦房结功能障碍者;多非利特亦可选用。应用ⅠA和ⅠC类药物复律前应先控制心室率,避免因房扑频率减慢后房室传导加快而导致心室率增加,但合并冠心病、充血性心力衰竭的房扑病人,应用ⅠA与ⅠC类药物容易导致严重室性心律失常,故应选用胺碘酮。长期维持窦性心律可选用胺碘酮、多非利特或索他洛尔等药物。
2.非药物治疗
直流电复律是终止房扑最有效的方法。通常应用很低的电能(低于50J),便可迅速将房扑转复为窦性心律。食管调搏也是转复房扑的有效方法,尤其适用于服用大量洋地黄制剂病人。导管消融可根治房扑,因房扑的药物疗效有限,对于症状明显或引起血流动力学不稳定的房扑,应选用导管消融治疗。
3.抗凝治疗
持续性心房扑动的病人发生血栓栓塞的风险明显增高,应给予抗凝治疗。具体抗凝策略同心房颤动。
四、心房颤动
心房颤动治疗强调长期综合管理,即在治疗原发疾病和诱发因素基础上,积极预防血栓栓塞、转复并维持窦性心律及控制心室率,这是房颤治疗的基本原则。
1.抗凝治疗
房颤病人的栓塞发生率较高,因此,抗凝治疗是房颤治疗的重要内容。对于合并瓣膜病病人,需应用华法林抗凝。对于非瓣膜病病人,需使用CHADS2或CHA2DS2-VASc评分系统进行血栓栓塞的危险分层。CHADS2评分简单易行,但对脑卒中低危病人的评估不够准确。故临床上多采用CHA2DS2-VASc评分系统(表2)。CHA2DS2-VASc评分≥2分者,需抗凝治疗;评分1分者,根据获益与风险权衡,优选抗凝治疗;评分为0分者,无需抗凝治疗。房颤病人抗凝治疗前需同时进行出血风险评估,临床上常用HAS-BLED评分系统(表3)。HAS-BLED评分≥3分为高出血风险。但应当注意,对于高出血风险病人应积极纠正可逆的出血因素,不应将HAS-BLED评分增高视为抗凝治疗的禁忌证。
表2 非瓣膜病性心房颤动脑卒中危险CHADS2和CHA2DS2-VASc评分

注:TIA=短暂性脑缺血发作;血管疾病包括:既往心肌梗死、外周动脉疾病、主动脉斑块
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.表3-3-2
表3 出血风险评估HAS-BLED评分

注:高血压定义为收缩压>160mmHg(1mmHg=0.133kPa);肝功能异常定义为慢性肝病(如肝纤维化)或胆红素>2倍正常值上限,丙氨酸氨基转移酶>3倍正常值上限;肾功能异常定义为慢性透析或肾移植或血清肌酐≥200μmol/L;出血指既往出血史和(或)出血倾向;国际标准化比值(INR)易波动指INR不稳定,在治疗窗内的时间<60%;药物指合并应用抗血小板药物或非甾体类抗炎药
引自:内科学.第9版.ISBN:978-7-117-26541-6.主编:.表3-3-3
华法林是房颤抗凝治疗的有效药物。口服华法林,使凝血酶原时间国际标准化比值(INR)维持在2.0~3.0,能安全而有效地预防脑卒中发生。房颤持续不超过24小时,复律前无需作抗凝治疗。否则应在复律前接受华法林有效抗凝治疗3周,待成功复律后继续治疗3~4周;或行食管超声心动图除外心房血栓后再行复律,复律成功后仍需华法林有效抗凝治疗4周。紧急复律治疗可选用静注肝素或皮下注射低分子量肝素抗凝。新型口服抗凝药物(NOACs)如达比加群酯、利伐沙班、阿哌沙班等目前主要用于非瓣膜性房颤的抗凝治疗。NOACs的特点是不需常规凝血指标监测,较少受食物或药物的影响,安全性较好。
经皮左心耳封堵术是预防脑卒中和体循环栓塞事件的策略之一。对于CHA2DS2-VASc评分≥2的非瓣膜性房颤,且不适合长期抗凝治疗或长期规范抗凝治疗基础上仍发生卒中或栓塞事件、HASBLED评分≥3分的病人,可考虑行经皮左心耳封堵术。
2.转复并维持窦性心律
将房颤转复为窦性心律的方法包括药物复律、电复律及导管消融治疗。ⅠA(奎尼丁、普鲁卡因胺)、ⅠC(普罗帕酮)或Ⅲ类(胺碘酮、伊布利特)抗心律失常药物均可能转复房颤,成功率60%左右。奎尼丁可诱发致命性室性心动过速,增加死亡率,目前已很少应用。ⅠC类亦可致室性心律失常,严重器质性心脏病病人不宜应用。胺碘酮致心律失常发生率最低,是目前常用的维持窦性心律药物,特别适用于合并器质性心脏病的病人。其他维持窦性心律的药物还有多非利特、普罗帕酮、索他洛尔、决奈达隆,但临床疗效均不及胺碘酮。临床上使用中成药制剂稳心颗粒或参松养心胶囊对维持窦性心律亦有一定效果。药物复律无效时,可改用电复律。如病人发作开始时已呈现急性心力衰竭或血压下降明显,宜紧急施行电复律。复律治疗成功与否与房颤持续时间的长短、左心房大小和年龄有关。
对于症状明显、药物治疗无效的阵发性房颤,导管消融可以作为一线治疗;病史较短、药物治疗无效且无明显器质性心脏病的症状性持续性房颤以及存在心衰和(或)LVEF减少的症状性房颤病人,亦可行导管消融治疗。此外,外科迷宫手术也可用于维持窦性心律,且具有较高的成功率。
3.控制心室率
临床研究表明,持续性房颤病人选择控制心室率加抗凝治疗,预后与经复律后维持窦性心律者并无显著差异,且更简便易行,尤其适用于老年病人。控制心室率的药物包括β受体阻滞剂、钙通道阻滞剂、洋地黄制剂和某些抗心律失常药物(如胺碘酮、决奈达隆),可单用或者联合应用,但应注意这些药物的禁忌证。对于无症状的房颤,且左心室收缩功能正常,控制静息心室率<110次/分。对于症状性明显或出现心动过速心肌病时,应控制静息心室率<80次/分且中等运动时心室率<110次/分。达到严格心室率控制目标后,应行24小时动态心电图监测以评估心动过缓和心脏停搏情况。
对于房颤伴快速心室率、药物治疗无效者,可施行房室结消融或改良术,并同时安置永久起搏器。对于心室率较慢的房颤病人,最长RR间期>5秒或症状显著者,亦应考虑起搏器治疗。













