英文名称 :carotid-cavernous fistula
颈动脉海绵窦瘘(carotid-cavernous fistula,CCF)是指颈内动脉海绵窦段或其分支及海绵窦周围颈外动脉硬脑膜小分支破裂,导致颈动脉与海绵窦之间形成异常的动静脉沟通。随着神经影像学技术的发展和对本病认识的提高,血管内栓塞术已成为治疗CCF首选方法。
CCF的分型不一,按病因学可分为自发性CCF(spontaneous carotid cavernous fistula,SCCF)和外伤性CCF(traumatic carotid-cavernous fistula,TCCF),以TCCF多见,占颈动脉海绵窦瘘的75%,占颅脑损伤的2.5%。TCCF根据Parkinson分型可再分为两型:Ⅰ型:颈内动脉海绵窦段本身撕裂与海绵窦形成直接交通;Ⅱ型:颈内动脉海绵窦段的分支断裂形成CCF,常有对侧颈内动脉或同侧颈外动脉的分支通过侧支吻合向瘘口供血。
Barrow等根据DSA上病变动脉血管与海绵窦的关系将其分为以下四型:A型为颈内动脉主干与海绵窦直接交通,常见于外伤,也可见于自发性(常由颈内动脉海绵窦段动脉瘤破裂所致);B型为颈内动脉分支与海绵窦交通;C型为颈外动脉与海绵窦交通;D型为B+C型,即颈内动脉分支和颈外动脉同时与海绵窦交通。Ernst等将D型CCF进一步分为Dl和D2型。D1型为单侧颈外动脉分支供血,D2型为双侧颈外动脉分支供血。A型多为直接型瘘,多为高流量型;B、C、D多为间接型瘘,多为低流量型。外伤性几乎都属于A型,自发性可为四种类型中的任何一型。其中海绵窦区的硬脑膜动静脉瘘多属于B、C、D型。
CTA图像具有多种图像重组模式和三维立体显示功能,能从多方位、多角度观察海绵窦及其邻近血管,结合MSCT重建技术主要包括表面容积再现、曲面重组技术及高级血管分析软件等,在诊断CCF上有很大的价值,部分病例能清晰地显示瘘口大小、形态以及颈内动脉与同侧扩大海绵窦相交通。MRA是利用MR的流动效应的非损伤性的血管造影技术,扫描不需要对比剂,排除了过敏反应,且无放射性。MRA采用3DTOF序列扫描CCF不但能够清晰地显示增粗、迂曲的眼上静脉,还可显示引流静脉及吻合支的开放程度、Willis环的形态及与引流静脉之间的关系,但MRA检查时间长,对于瘘口、颅底骨折等显示均较CTA差,且金属物质会影响检查,不宜用于CCF血管内金属栓塞治疗后复查。数字减影血管造影(digital subtraction angiography,DSA)是一种敏感性及特异性最高的影像学检查方法,目前被公认为诊断CCF的“金标准”,DSA可以提供瘘口的位置和大小,对侧动脉的血供,瘘口的血流量、大脑Willis环的变异以及瘘口静脉端的血液引流情况等,还可根据血流动力学划分高流量瘘、低流量瘘以及根据瘘形成的解剖学特点划分直接型瘘、间接型瘘,DSA对血管性病变显示直观、可靠,但由于是一种有创高费用的检查方法,且有2.5%的病例出现不良反应,当患者有过明显的外伤史,并出现眼突、复视等临床症状时应首选CTA或MRA检查。
CCF治疗主要目的是消除颅内血管杂音,使突眼回缩,防止视力进一步下降,预防脑出血及致命性鼻出血。理想的治疗方法是可靠地封闭瘘口。由于传统外科手术的疗效不肯定,致死率、致残率及复发率很高,也不能治愈某些海绵窦段颈内动脉分支断裂形成的CCF,现已基本不用。经动脉或静脉血管内栓塞已成为治疗CCF的首选方法,主要的栓塞材料包括:可脱性球囊、微弹簧圈、Onyx胶、覆膜支架,可根据术中需要单独或联合应用。本章主要介绍血管内治疗方法。
1.栓塞路径
(1)经动脉途径:经动脉途径的主要适应证:①大部分A型CCF;②少部分单支血管供血的单瘘口的B、C、D型CCF。其主要优点在于:操作简单,疗效可靠。其存在的不足:①大部分B、C、D型CCF供血动脉多而细小,经动脉途径微导管很难到位,难以达到完全栓塞;②经颈外动脉途径栓塞B、C、D型CCF时,由于颈外动脉可与颈内动脉及椎动脉存在“危险吻合”,有可能会造成异位栓塞。
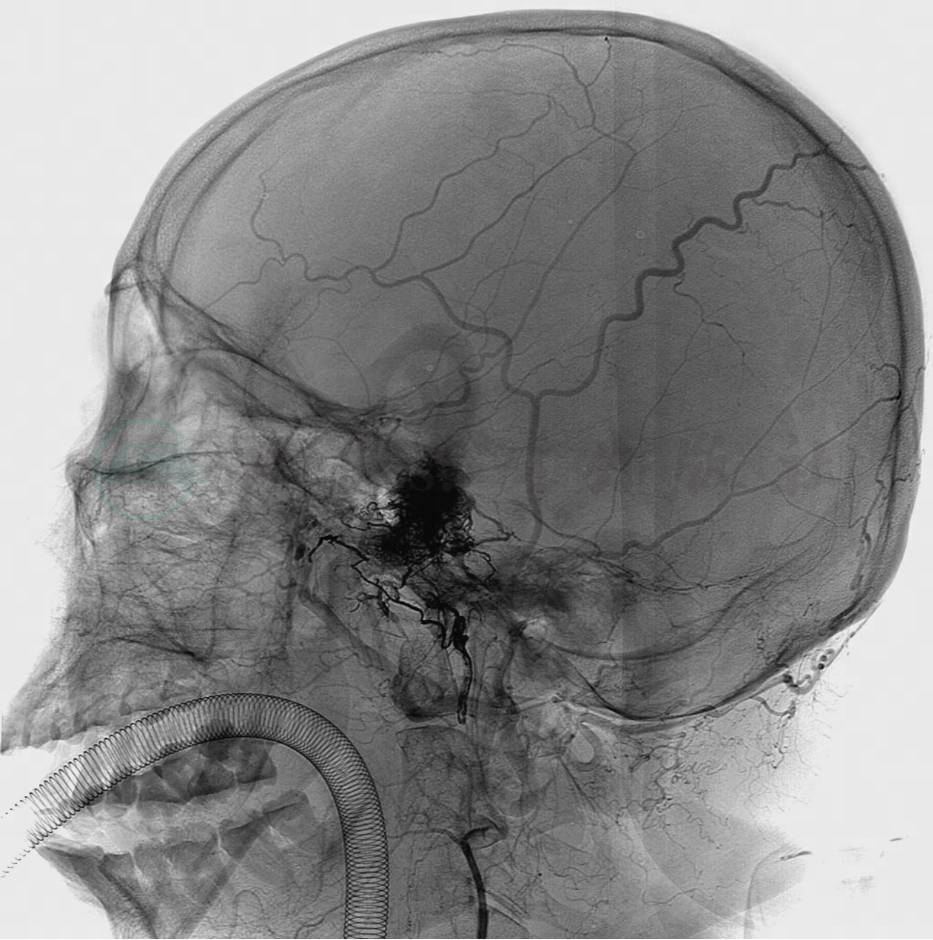
(2)经静脉途径:当A型CCF经动脉途径治疗有困难、危险或治疗失败、复发,曾做过颈动脉结扎,或颈动脉迂曲狭窄、血栓形成及有粥样硬化斑块者,或患侧ICA为脑部主要供血动脉而无法闭塞瘘口需保持ICA通畅者,主要向眼上静脉(SOV)引流,时间超过3个月,SOV相对动脉化后,可直接穿刺(或作切开)眼上静脉置管,行海绵窦栓塞(图1)。海绵窦段ICA过度迂曲或瘘口角度难以将球囊充盈放置于瘘口处时,可经股静脉途径经岩下窦到海绵窦用微弹簧圈或可脱性球囊、Onyx等进行栓塞。
2.栓塞材料
(1)可脱性球囊:1972年Serbinenko首次采用可脱性球囊治疗TCCF开始,球囊栓塞CCF逐渐成为治疗的首选。其优点在于简单方便,创伤性小,安全性高,效果可靠,并发症少,价格较低。但大约有7.9%的病例复发(图2),其主要原因有:①球囊充盈度或充填物浓度不当使栓塞后球囊移位、破裂或缩小,致瘘口重开;②球囊被瘘内骨刺刺破;③瘘口太大或海绵窦太浅使球囊不易稳定停放,以及多球囊过度充盈后海绵窦内压力异常增高使瘘口进一步损伤增大并重新开放;④术后处理不当使球囊早泄;⑤球囊质量存在问题,在瘘口尚未形成血栓闭合之前泄漏;⑥TCCF栓塞术后多出现明显的颈外动脉系统及椎-基底动脉系统分支开放参与供血的现象,其临床表现与SCCF相似,究其原因可能与手术后颈内、外动脉系统和大脑前、后循环血流动力学改变导致吻合支开放有关。股动脉可脱性球囊栓塞CCF的并发症有球囊早脱、假性动脉瘤、脑神经麻痹、脑过度灌注、球囊破裂等。
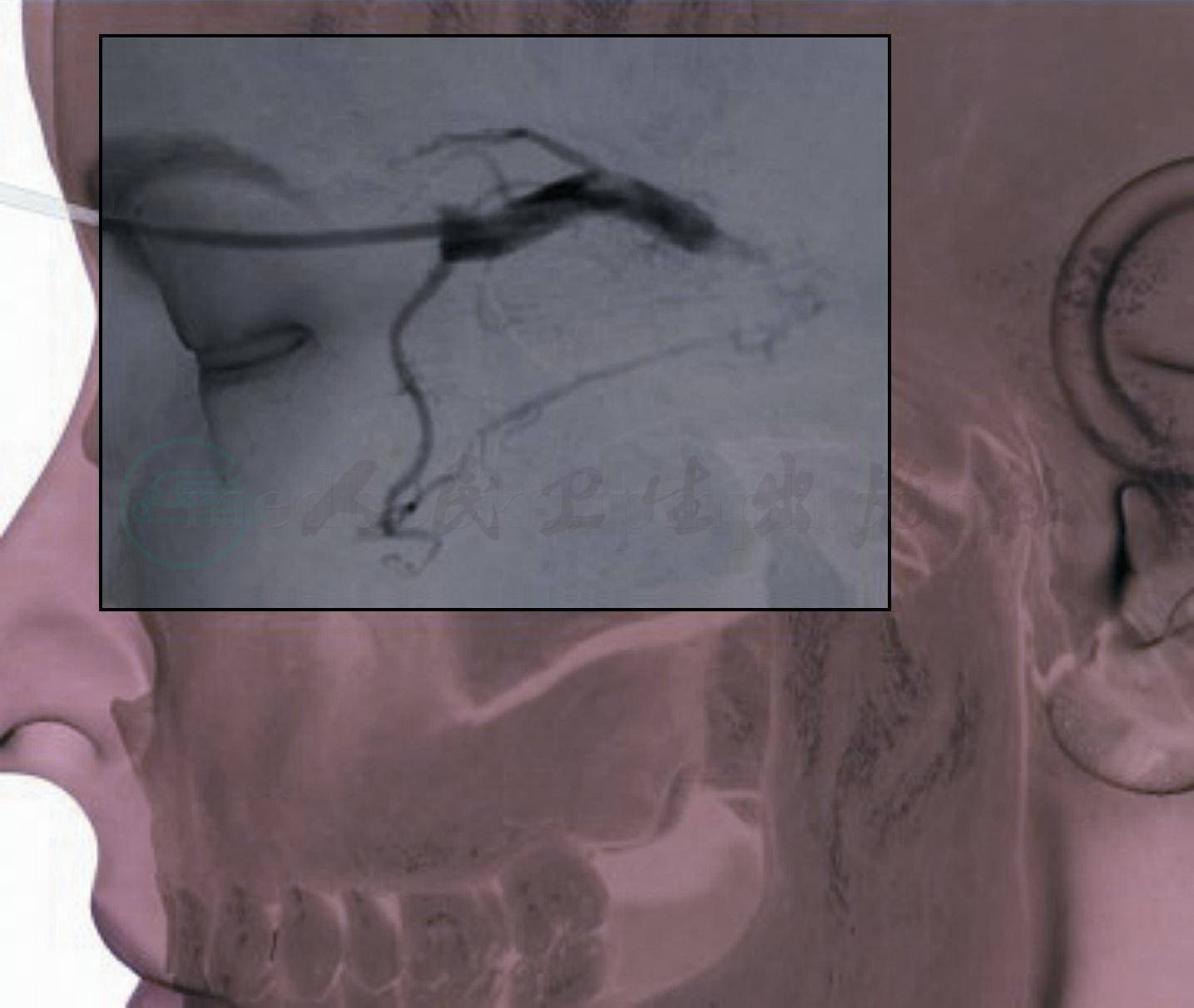
图1 直接切开眼上静脉,鞘置入眼上静脉
A
B
C
D
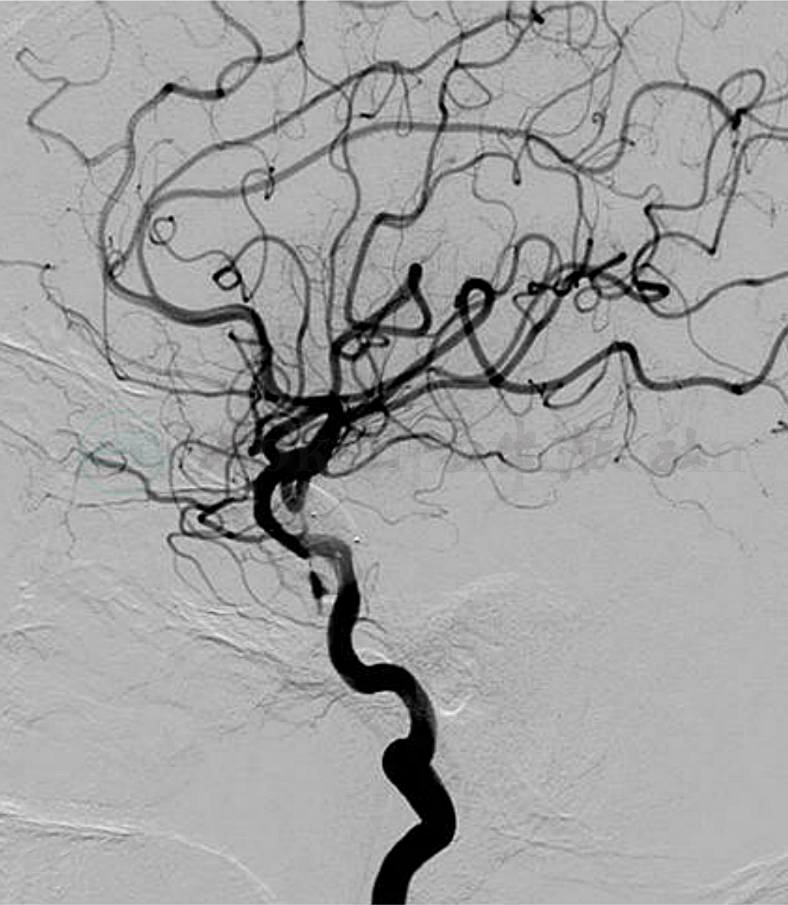
图2
A.患者左侧TCCF外院球囊栓塞后复发,向左侧眼上静脉引流;B.显示早泄的球囊;C.放置第二枚球囊;D.充盈第二枚球囊后瘘口完全消失
关于闭塞颈内动脉的问题:①当瘘口小或低血流瘘时,球囊往往难以进入瘘口内,如需要闭塞颈内动脉时,应注意颅内动脉侧支循环,并先行颈内动脉强化闭塞试验。如无影响,可永久性闭塞颈内动脉,但要在其下方颈内动脉内再放保护球囊,防止瘘口处球囊缩小、移位导致瘘口再通。②当瘘口过大时已向瘘内放置多个球囊,但瘘口仍未完全闭塞,最后一个球囊不能进入瘘口,此时尽量不要闭塞颈内动脉,可等球囊内造影剂溢出,球囊变小,海绵窦内空间增大,再次进行球囊栓塞。③若必须闭塞颈内动脉时,则应先行强化闭塞试验,即在患侧颈内动脉破口处充盈球囊,但不解脱,同时行椎动脉及对侧颈内动脉造影,了解交叉充盈情况,同时还应降低全身血压。
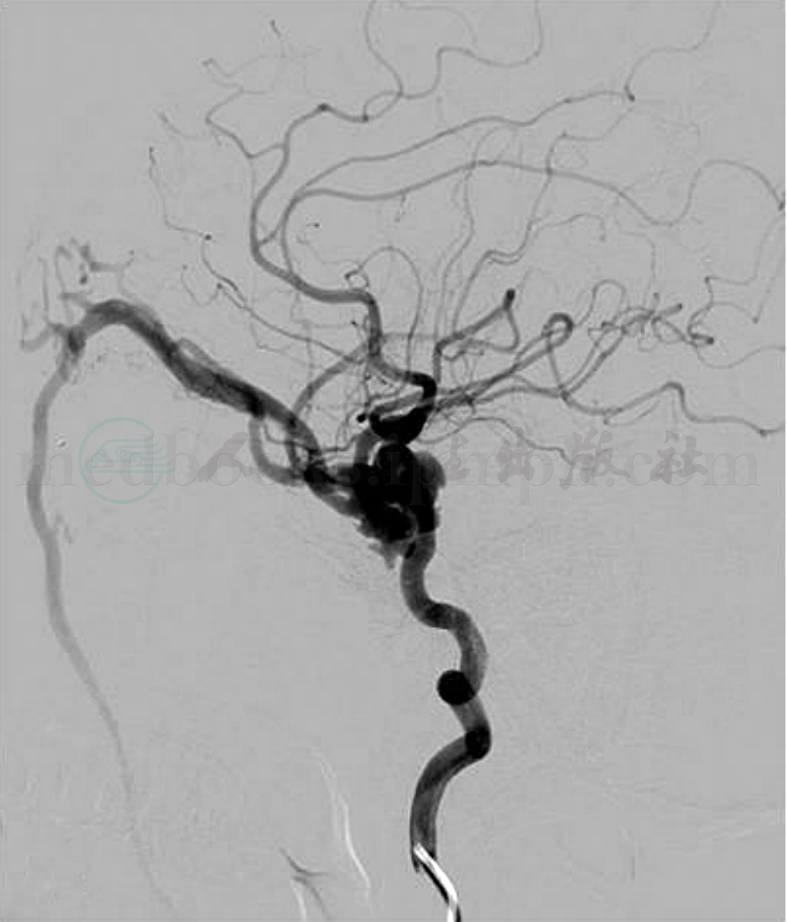
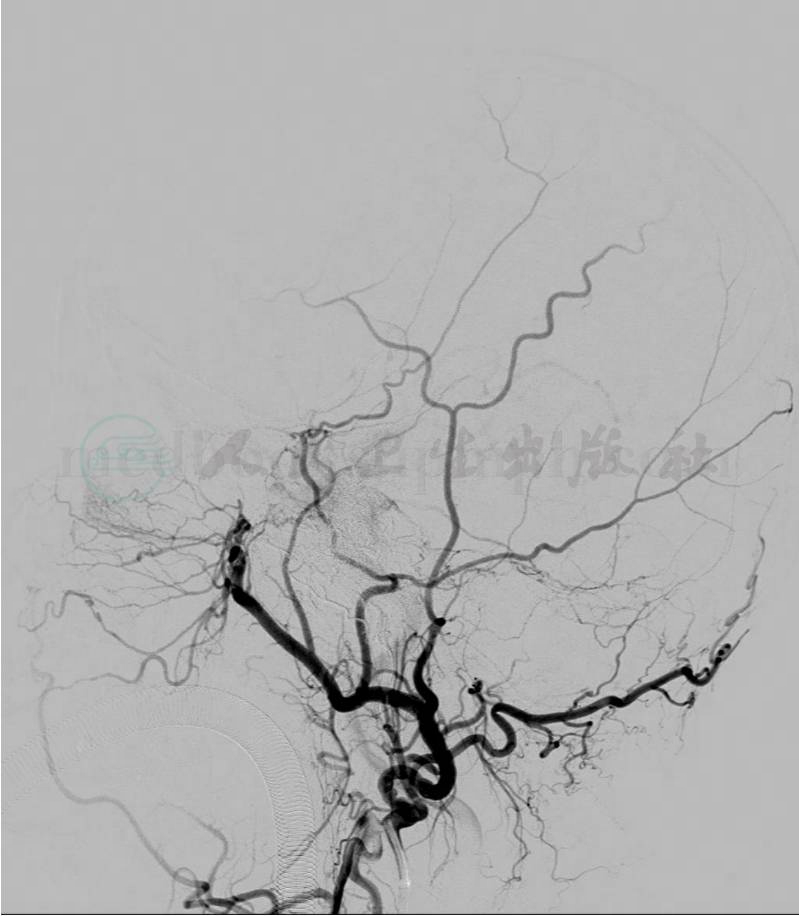
(2)微弹簧圈:绝大多数病例通过球囊单纯闭塞瘘口或同时闭塞颈内动脉而治愈(图3),但有少数病例单纯使用球囊治疗CCF很难成功,遇到以下几种情况,须考虑使用微弹簧圈栓塞:①瘘口小、流量少的CCF,球囊不能进入海绵窦;②颈内动脉损伤严重,瘘口巨大,海绵窦扩张明显,分隔结构复杂,多个球囊间存在缝隙,血流速度快,球囊不能固定在瘘口;③球囊闭塞试验阳性,需保留颈内动脉者;④颈内动脉已闭塞,但静脉入路球囊到达海绵窦困难者。其优势在于:①微弹簧圈具有良好的顺应性,可以充分填塞球囊间隙或填塞瘘口附近的海绵窦腔来达到治疗目的;②能做到致密栓塞,降低复发率;③对海绵窦的适配性佳,对血管内膜损伤小,可控性强;其劣势在于:①微弹簧圈的价格较贵,且使用数量较多;②弹簧圈致密栓塞对海绵窦内神经压迫的影响有时可能是永久性的,可能影响患者的生活质量。用微弹簧圈填塞海绵窦时应注意:①弹簧圈的大小选择应根据病灶的大小而定,太短会造成瘘口以外的其他动脉误栓,太长则会导致推送困难,应由长及短送入;②要注意控制瘘口的血流速度,可用压迫动脉方法控制或球囊导管控制;③尽量做到致密填塞,防止复发;④术后要密切关注眼内压,若眼内压升高,应予抗凝和对症治疗。
A
B
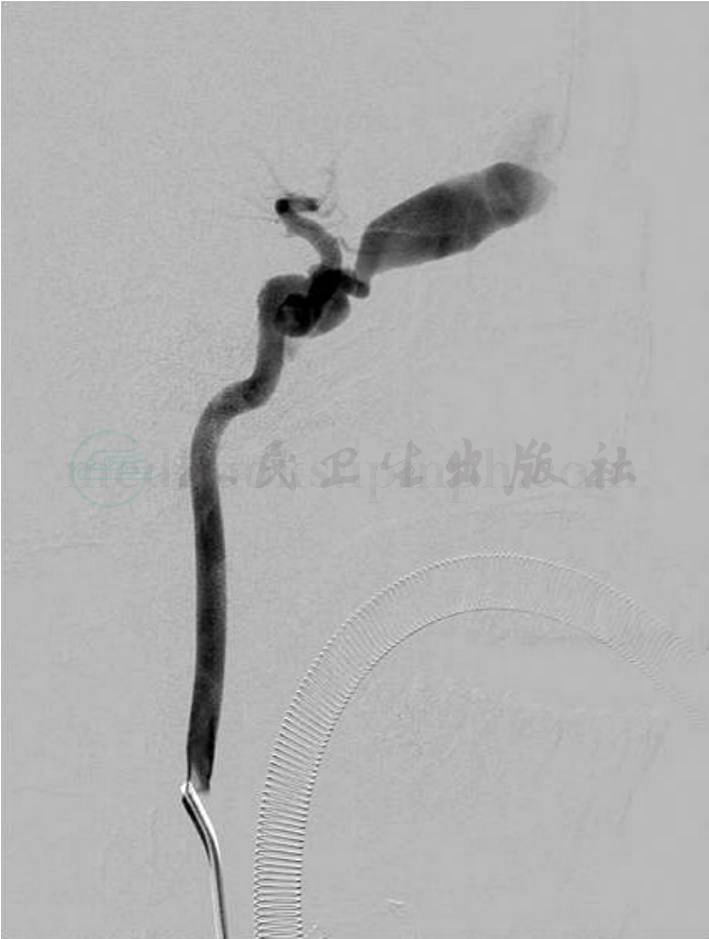
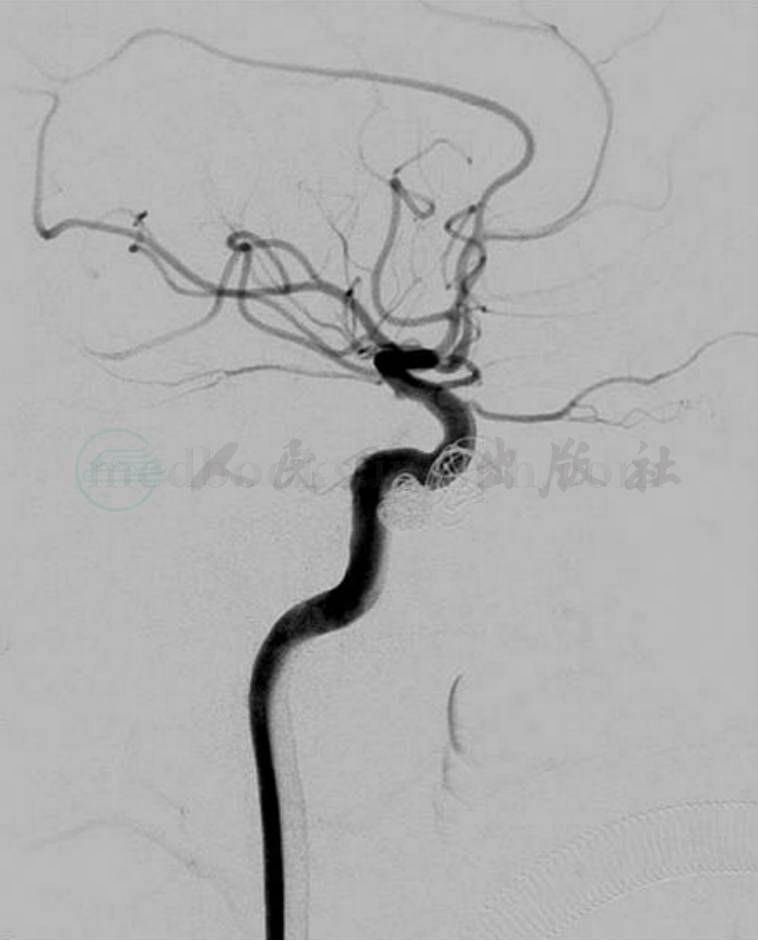
图3
A.术前DSA造影证实右侧颈动脉海绵窦瘘,向眼上静脉引流;B.使用弹簧圈栓塞后,瘘不再显影,颈内动脉通畅
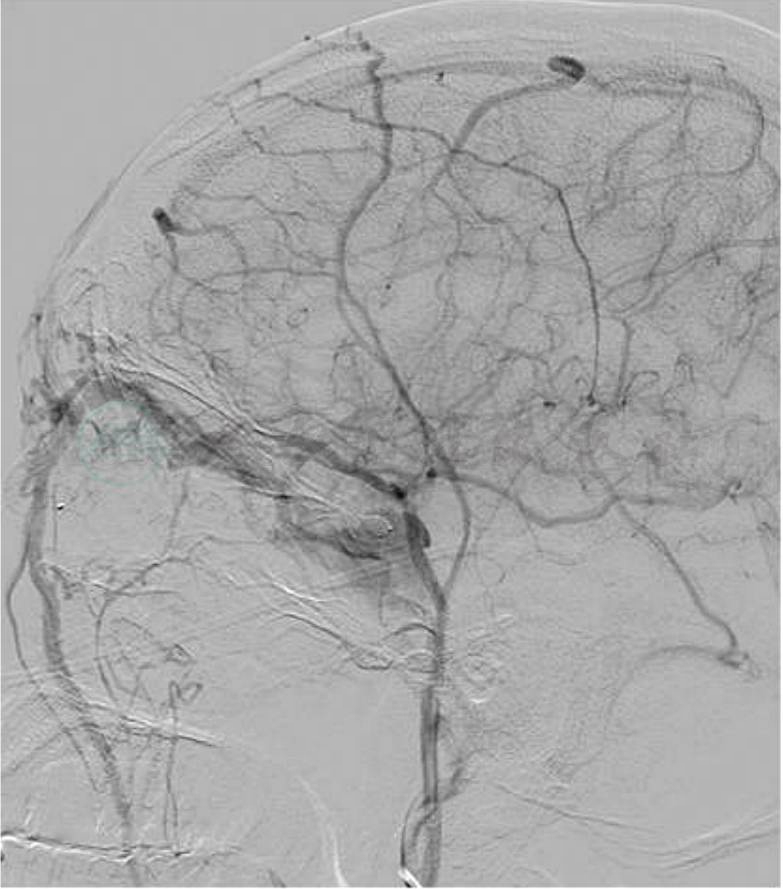
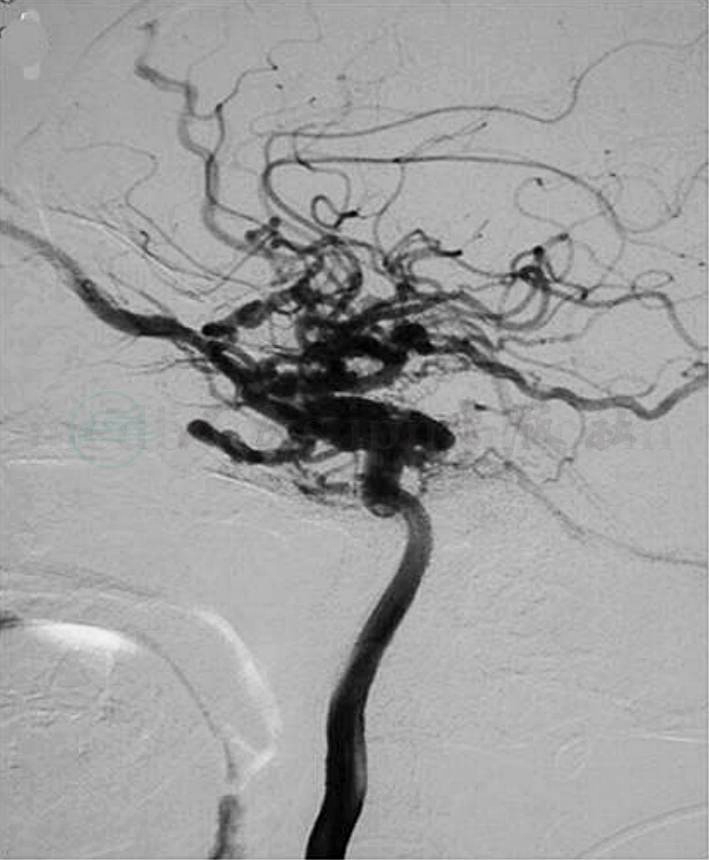
(3)ONYX胶:由于Onyx具有较高的黏滞性、良好的弥散性、较快的聚合性、相对不黏性、良好的可控性及反复推注性,对不适合应用球囊及支架治疗的CCF,可选择经动脉或静脉途径,球囊或支架辅助Onyx彻底闭塞瘘口,同时保持颈内动脉分支的通畅(图4)。研究表明,在猪或鼠的颈内动脉注入少量Onyx溶剂DMSO后可导致严重的血管痉挛,脑梗死更常见,且海绵窦内有众多脑神经通过,亦应注意其对脑神经的毒性作用,因此在实际应用中,应严格掌握注射剂量及时间。技术上应注意:①微导管不应进入窦内太深,以免撤管困难;②密切观察ONYX的弥散方向,严格控制其反流;③闭塞瘘口后,应即刻回撤导管,在透视下使导管处于持续张力下缓慢回撤,以免使Onyx移位造成瘘口再通,或者用力过猛导致导管断裂。
A
B
C
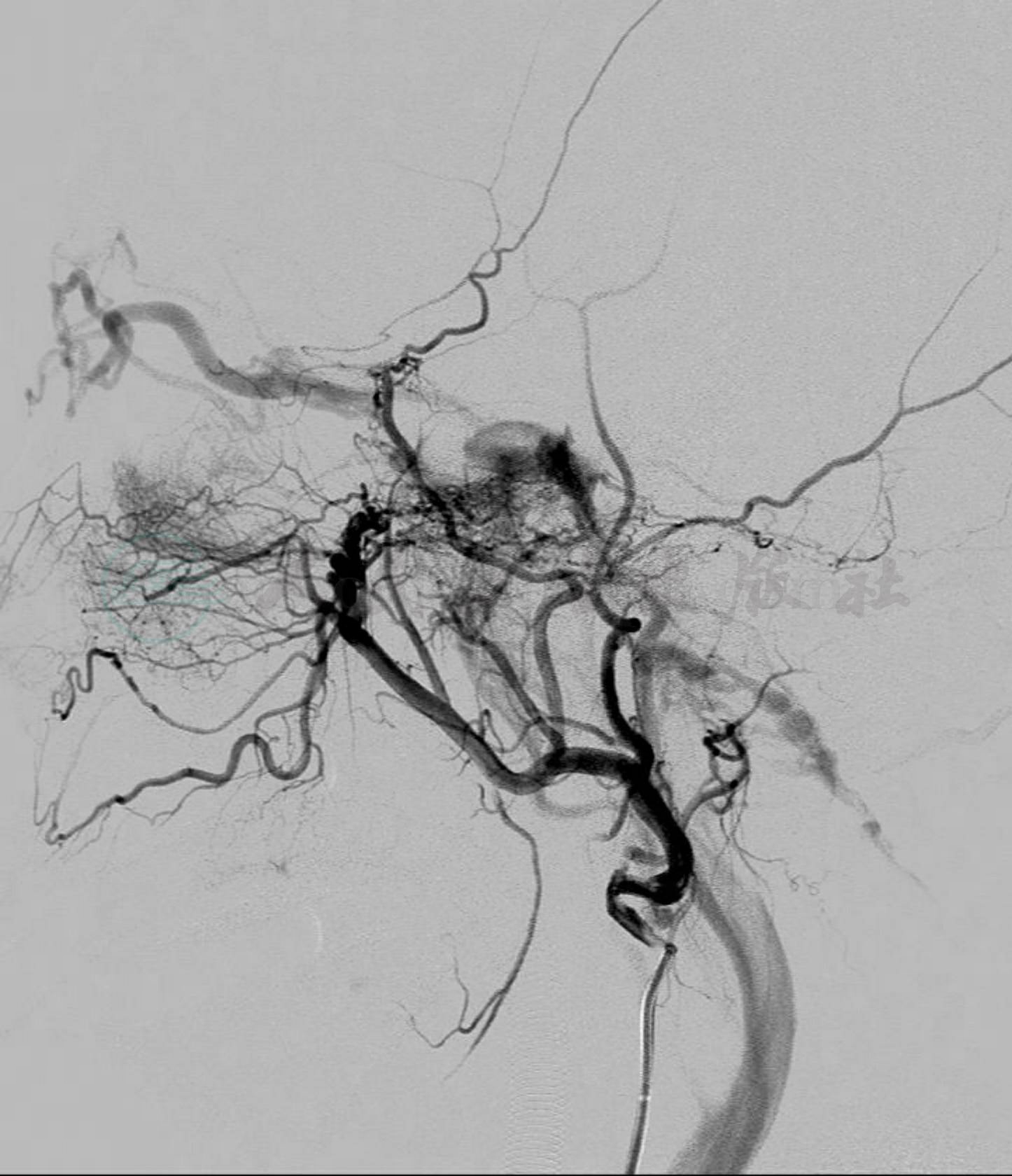
图4
A.患者术前造影显示海绵窦区硬脑膜动静脉瘘(C型),供血动脉来自右侧脑膜中动脉及右侧咽升动脉;B.通过右侧脑膜中动脉及咽升动脉ONYX胶栓塞后,病变基本未见显影;C.透视下显示胶的铸形图
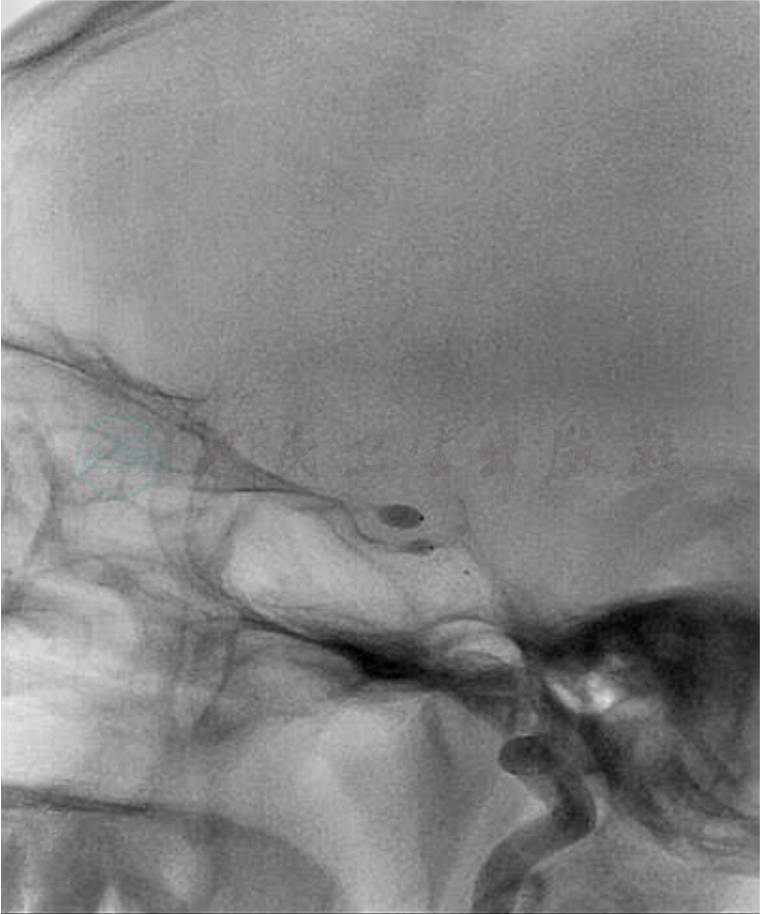
(4)覆膜支架:血管内覆膜支架治疗A型CCF是在保持病变动脉通畅的情况下隔离病变并促使病变内部形成血栓,从而治愈病变(图5,图6)。目前覆膜支架在主动脉、冠状动脉及外周血管病的治疗中已被广泛应用,而在脑血管疾病的应用尚处于探索阶段。目前国外尚无颅内专用覆膜支架,颅内血管病变使用的覆膜支架多为Jostent冠状动脉球囊膨胀式覆膜支架及Symbiot覆膜支架,其柔顺性均较差。国内学者进行了颅内专用覆膜支架的基础研究和临床试验,研制了首个具有中国自主专利的颅内专用覆膜支架,并于2006年8月正式命名为“Willis”覆膜支架,其柔顺性较前两种支架为好。覆膜支架治疗CCF主要适应证为:①A型CCF;②瘘口附近没有重要的分支的CCF;③瘘口附近血管曲度不大的CCF;④没有重要分支血管部位的CCF和CCF合并假性动脉瘤者。其主要优势在于:①覆膜支架能减少球囊及弹簧圈填塞物带来的局部占位效应;②覆膜支架在完全封闭瘘口的同时,从形态学上重建血管腔,保持颈内动脉的通畅,也不影响眼静脉的回流。其主要存在的问题:①由于覆膜支架大多是为冠状动脉设计的,不能完全顺应脑血管的曲度,可能会导致脑血管夹层或痉挛;②易形成血栓,为减少缺血性脑卒中的发生,需长期服用抗凝剂;③支架可能会闭塞病变动脉发出的脑穿支或侧支动脉;④支架置入后可能会导致明显的炎性反应,可致内膜增生而引起血管狭窄;⑤内瘘,其原因可能为:①颈内动脉的直径一般小于5mm,但长期的高流量的环境,颈内动脉直径会增大,而冠脉支架最大直径是5mm,应用直径大于5mm的载瘘动脉时,会造成瘘口不全闭塞;②在置入支架时,血管处于痉挛状态,此时会误认为瘘口完全闭塞,而当痉挛解除后,瘘口再现;③支架大小选择不合适;④聚四氟乙烯断裂。目前缺乏大样本的治疗情况和长期随访结果,其远期疗效和并发症的发生情况仍有待观察。
A

B

C
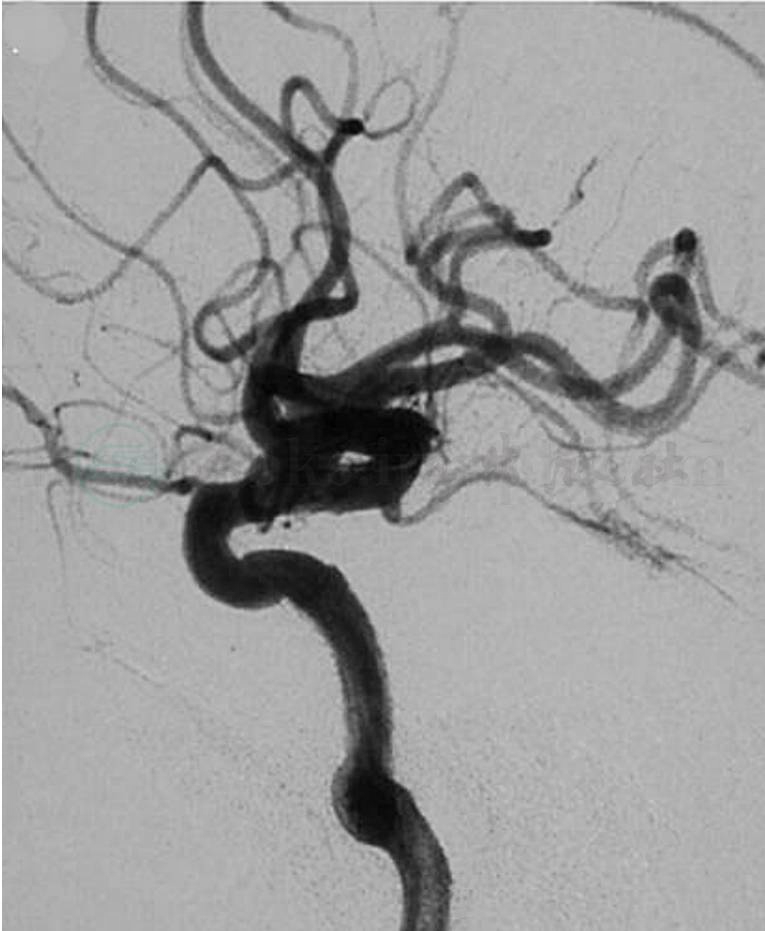
D
图5
A.术前DSA造影证实为左侧A型颈动脉海绵窦瘘;B.术后立即造影瘘口完全闭塞眼动脉血流通畅;C.透视下支架位置正常;D.术后5个月随访瘘口完全闭塞,颈内动脉通畅

A
B

C
D
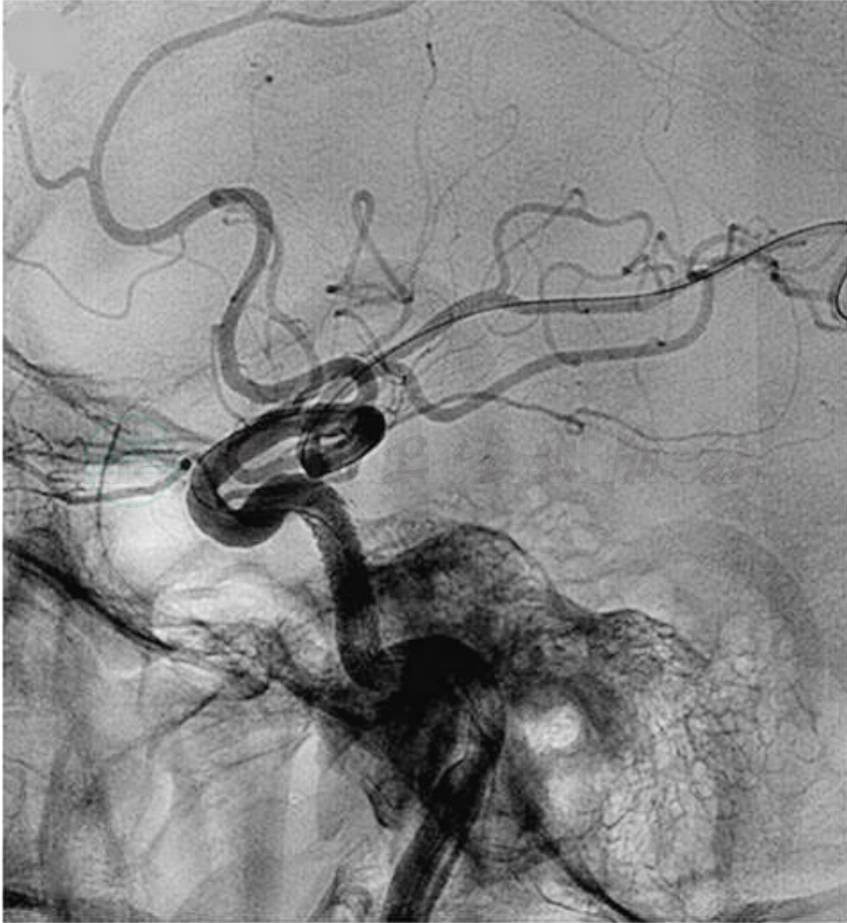
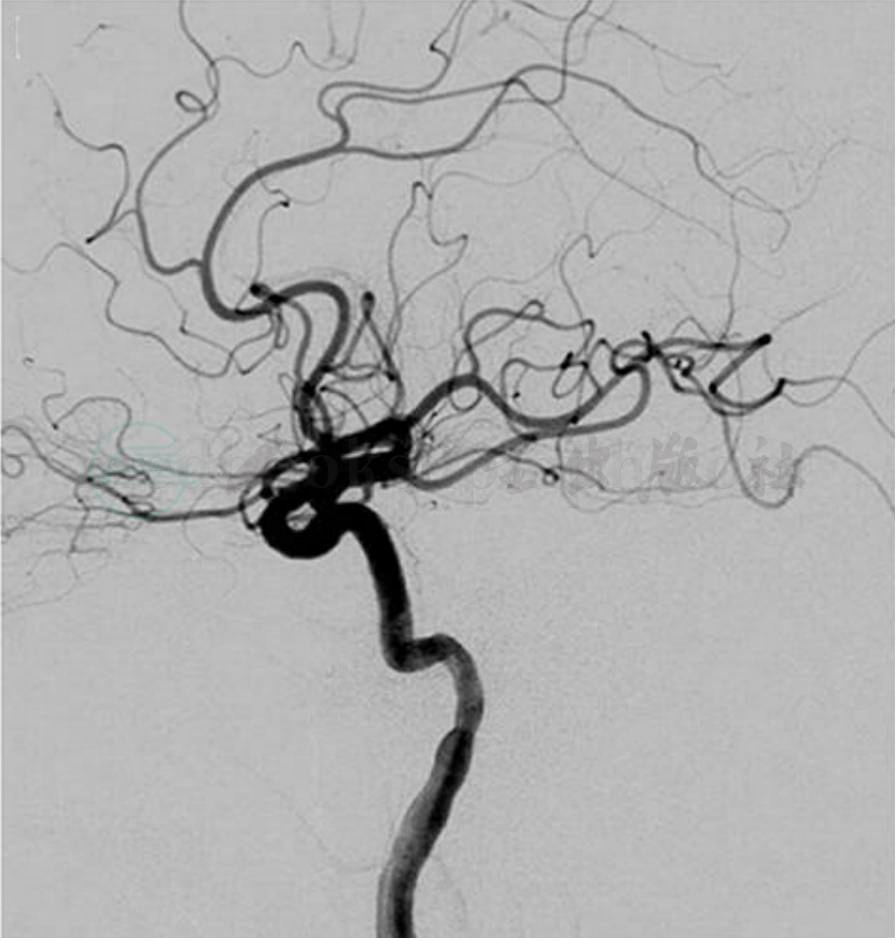
图6
A.术前DSA造影为左侧A型颈动脉海绵窦瘘,向眼上静脉引流;B.带膜支架植入术后立即造影显示瘘口完全消失;C. 次晨造影显示内漏现象(箭头);D.6个月后随访瘘未再显影,颈内动脉通畅
综上所述,为使CCF得到有效、最佳的治疗效果,应根据CCF瘘口位置、大小、数目,载瘘动脉和引流静脉状况,侧支循环代偿功能情况以及海绵窦类型,选择合理的介入入路及栓塞材料。













