英文名称 :chronic cerebral circulation insufficiency
中文别名 :慢性脑缺血
慢性脑供血不足作为一个疾病单元,是近20年才逐渐被人们所接受的。最早很多国家在疾病分类中均有脑动脉硬化这一名称,以后认为其缺乏明确的诊断标准,世界卫生组织(1989年)、美国(1990年)及我国(1995年)相继从疾病分类中取消了脑动脉硬化这一诊断名称。1990年日本厚生省委托“脑动脉硬化性疾病的定义及诊断标准研究班”进行研究,提出慢性脑供血不足(chronic cerebral circulation insufficiency,CCCI)这一名称,1991年日本第16次脑卒中学会正式将这类疾病命名为“慢性脑供血不足”。2007年国际疾病与相关健康问题统计分类第10版(The International Statistical Classification of Disease and Related Health Problems 10thRevision,ICD‐10)也增加了“慢性脑缺血”(疾病分类号167.8)这一疾病单元。由于这种疾病是客观存在,而且早期诊治可以避免或减少血管性痴呆及脑梗死的发生,因此有必要对该病进行研究和诊治。
CCCI是指各种原因引起大脑整体水平血液供应慢性、持续减少[平均低于40~60ml/(100g脑组织·min)],而非局灶性的大脑缺血。长期慢性脑供血不足致脑组织慢性缺血、缺氧,出现头昏、头沉、头痛、失眠等症状,重者可出现认知功能减退,甚至痴呆。
CCCI的原因是大脑整体水平血流量减少,西安医科大学屈秋民等对29例有高血压、糖尿病或高脂血症等脑动脉硬化危险因素的患者,用核素123I放射自显影法测定脑血流量,发现有头痛、头晕、头沉等症状的15例患者脑各部位脑血流量均减低;而无任何症状的14例患者血流量正常,两组血流量比较见图1。
日本学者平井(1989年)将60岁以上的老人分为两组,发现有头晕、头沉、眼底动脉硬化Ⅱ级的老人,血流量下降至正常的80%以下,PET检查代谢亦下降;而无症状的健康老人,全部正常。
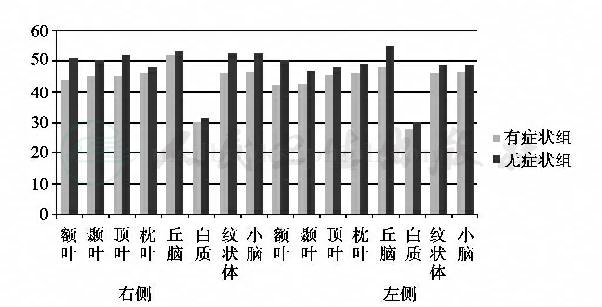
图1 两组患者的r CBF
以上结果均说明脑血流量减低是引起慢性脑供血不足的原因。
脑血流量减少与下列因素密切相关。
(一)血管因素
脑血流量的多少与脑灌注压成正比,与脑血管阻力成反比:
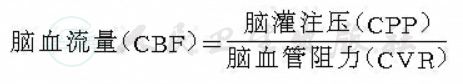
当脑动脉硬化、动脉炎,特别是有脑动脉狭窄时,血管阻力加大,血流量即会减少。由于脑循环有自动调节功能,即当脑动脉轻度狭窄时,虽可引起脑灌注压下降,但由于脑循环的自动调节,末梢血管扩张,使脑血流量能保持在正常范围,脑组织代谢不受影响,但若进行脑负荷试验(即吸入CO2或静脉注射乙酰唑胺),正常区域的脑血流量明显增加,而动脉狭窄供血区血流量则无变化,说明该动脉供血区脑储备能力下降;脑动脉严重狭窄时,脑灌注压下降明显,当小血管扩张亦不能代偿所需的血流量时,还可通过提高氧摄取率(正常情况下,脑组织代谢仅利用血氧的40%,此时氧摄取率可达正常的2倍以上),来维持脑组织的氧代谢。此时,若血压稍稍下降,或心排出量减少等体循环改变,即可引起脑缺血致脑梗死,因此,这种脑血流量低于正常需要量的状态,称为“贫困灌流状态”或贫困灌流综合征(misery perfusion syndrome),也可认为是脑梗死前状态。
(二)血流动力学因素
脑灌注压等于平均动脉压与平均静脉压之差,脑灌注压又与脑血流量减少成正比,当各种原因引起持续性体循环低血压时,即可引起脑灌注压减少,脑血流量亦减少,从而引起慢性脑供血不足。
(三)血液成分改变
血液黏稠度增加,可致血流阻力加大,血流缓慢,血流量减少。血黏稠度增加常见的原因有高脂血症、高血糖及红细胞增多等。
(四)其他
如阻塞性睡眠呼吸暂停低通气综合征,亦可在呼吸暂停时引起脑血流量、血氧饱和度降低及血管收缩,致慢性脑供血不足。
(一)按解剖上分为3型
1.慢性后循环(椎‐基底动脉)供血不足型
最常见,目前文献报告最多,危险性大,一旦发展成椎‐基底动脉血栓,其病死率达20%~30%。其诊断标准为:
(1)符合慢性脑供血不足诊断标准。
(2)具有椎‐基底动脉供血不足症状:主要以头晕、行走不稳感、倾斜感、摇摆感、站立不稳感或头重脚轻感为主,可持续几天、几周,甚至时间长达数月、数年,一般不伴恶心、呕吐;症状重时可为眩晕,伴头痛、恶心、耳鸣、视物模糊或发花,肢体乏力,颜面或口周等感觉异常(三叉神经感觉核缺血)。上述症状可有波动性,时轻时重,体位变动时或行走时间较长时头晕加重,卧位时减轻或消失。
(3)有或无神经系统轻度定位体征,如腱反射活跃,双侧Rossolimo(+),闭目站立不稳感等。
(4)MRI有或无脑干腔隙性脑梗死、轻度小脑萎缩、四脑室轻度扩大等。MRA或CTA可显示椎‐基底动脉粥样硬化、不规则狭窄或延长扩张等(图2)。
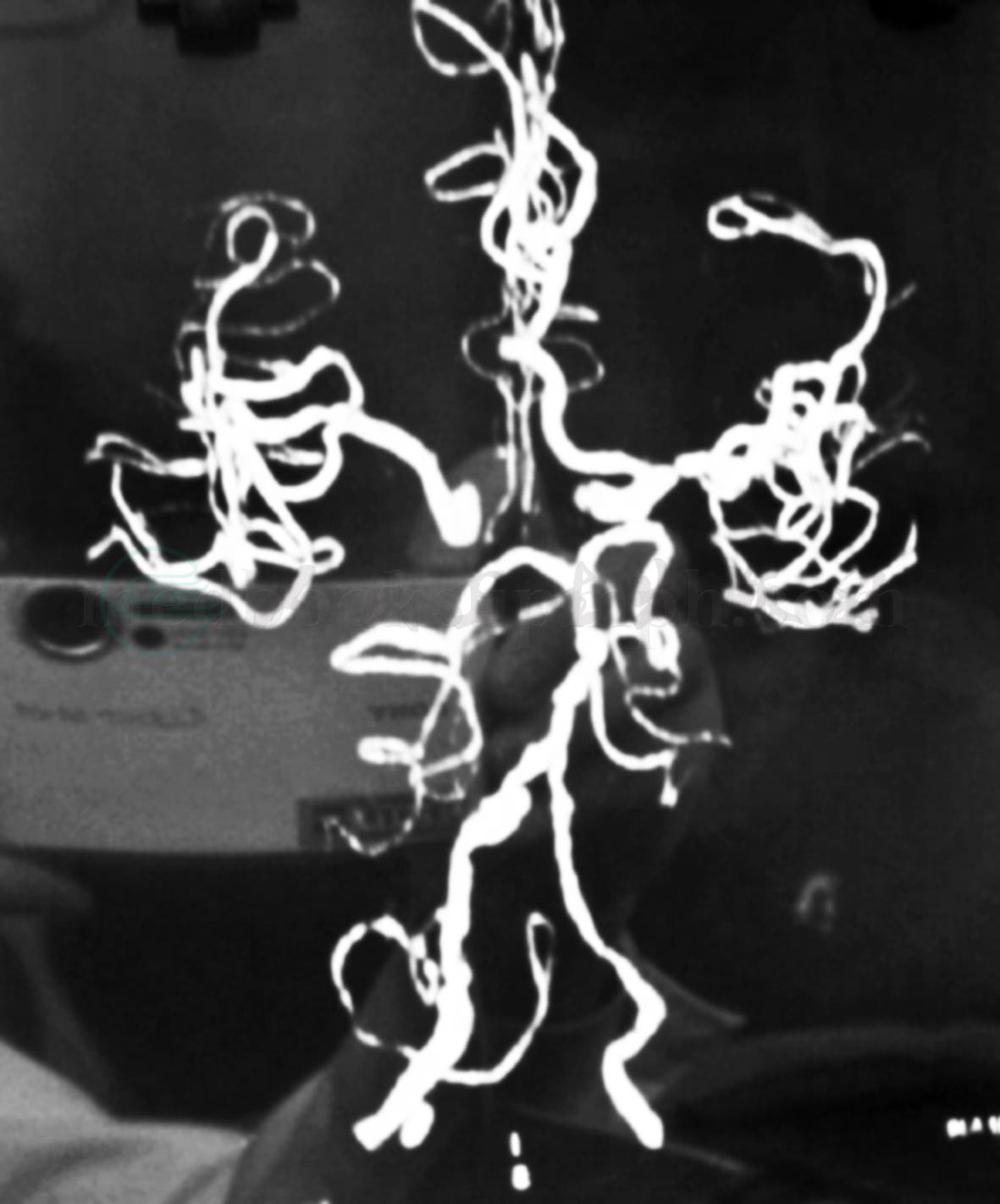
图2 慢性后循环供血不足
图2为CTA,示椎‐基底动脉不规则狭窄及动脉壁钙斑
2.慢性前循环(颈内动脉)供血不足型
(1)符合慢性脑供血不足诊断标准。
(2)主要表现为前脑功能障碍,即以精神症状为主:记忆力减退,特别是近事遗忘、名称遗忘等,反应迟钝,表情淡漠,注意力不集中,情绪不稳定(焦虑、易怒、强哭强笑),失眠,工作能力下降,判断力下降,随时间推移甚至可出现人格改变、偏执、轻度痴呆,偏侧肢体发麻、酸困、发凉等。
(3)无确切系统的神经定位体征,可有吸吮反射阳性、掌颌反射阳性、Rossolimo(+)、腱反射活跃等。
(4)影像学有或无大脑半球腔隙性脑梗死、轻度脑萎缩及不同程度的白质脱髓鞘。MRA或CTA检查,颈总动脉、颈内动脉系统可有血管狭窄或动脉粥样硬化改变。
3.慢性全脑供血不足型
(1)符合慢性脑供血不足诊断标准。
(2)临床症状既有前循环供血不足症状,又有后循环供血不足症状。
(3)影像学表现可有无症状性多发性腔隙性脑梗死、白质脱髓鞘、轻度脑萎缩等,颈动脉系统和(或)椎‐基底动脉系统动脉硬化、不规则狭窄或闭塞等异常(图3)。
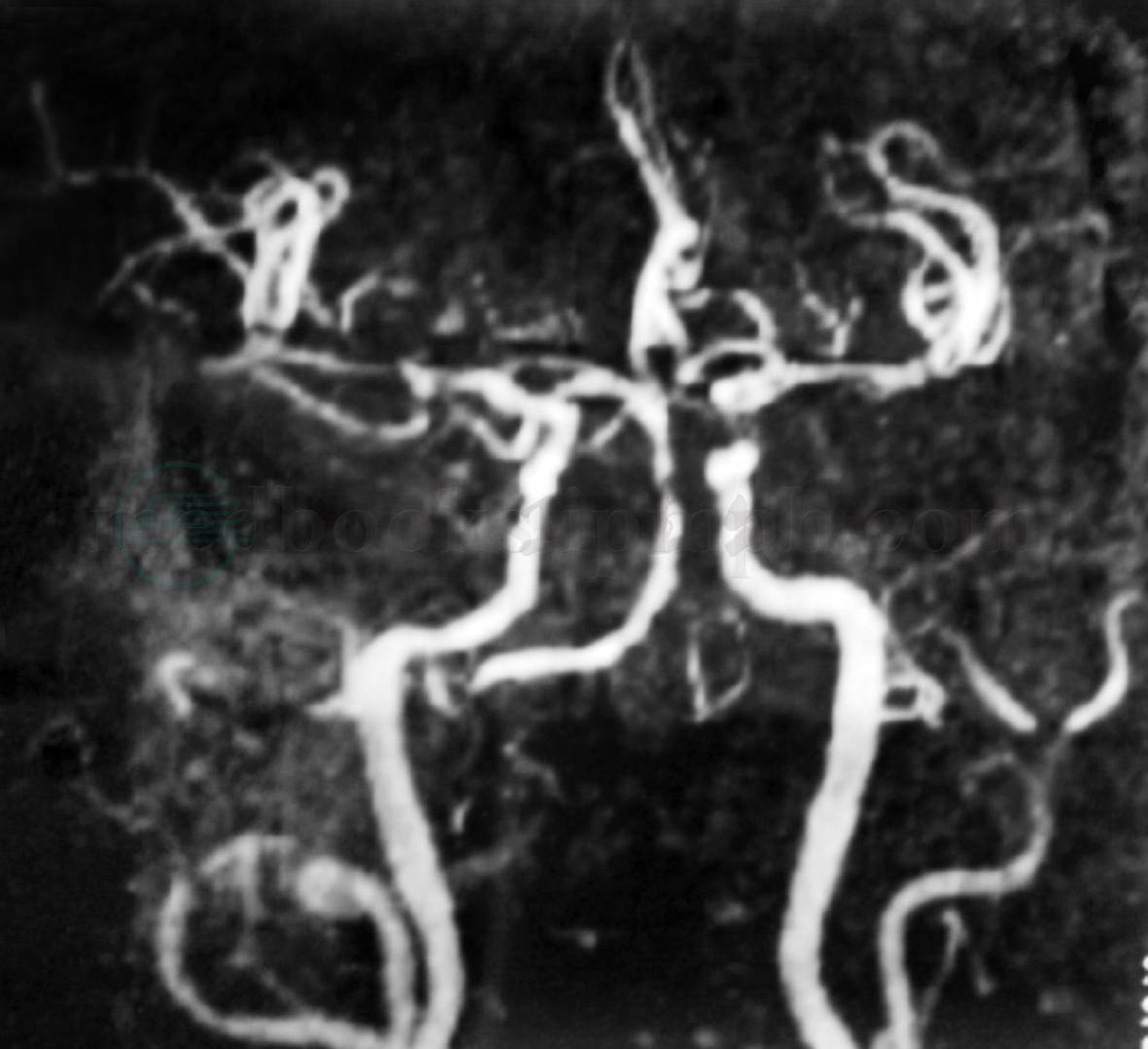
图3 慢性全脑供血不足
图3为MRA,示颈内动脉系统及椎‐基底动脉系统广泛不规则狭窄
(二)按缺血程度分为3型,6个亚型
(1)Ⅰ型
Ⅰa型:有脑血管病危险因素(高血压、糖尿病、高脂血症、慢性心功能不全等);有慢性脑供血不足症状。
Ⅰb型:符合Ⅰa型+脑动脉硬化旁证(冠心病、眼底和/或外周动脉硬化表现)。
(2)Ⅱ型
Ⅱa型:Ⅰ型+脑白质脱髓鞘(占1/2及其以下)和(或)彩超、TCD异常。
Ⅱb型:Ⅰ型+广泛脑白质脱髓鞘和(或)无症状性腔隙性脑梗死。
(3)Ⅲ型
Ⅲa型:Ⅱ型+颈动脉和(或)椎‐基底动脉不规则狭窄。
Ⅲb型:Ⅱ型+颈动脉和(或)椎‐基底动脉节段性或广泛闭塞。
说明:
Ⅰ型:主要是临床症状。
Ⅱ型:在临床诊断基础上加上一般影像学改变。
Ⅲ型:在Ⅱ型基础上加上血管的结构性改变。
整体反映了随分级增高,发生脑卒中的危险性越大。
20多年来国内外对慢性脑供血不足致痴呆的实验研究报道较多,实验动物模型多为结扎大鼠的双侧颈总动脉(2V O),造模后可致脑血流量减少、病理组织学及生物化学改变。
(一)脑血流量改变
有报告称结扎大鼠双侧颈总动脉2.5小时,皮质和海马血流量减少25%~50%,术后7天血流量约为正常的60%~75%,并可维持低血流量数月之久;吉林大学一院用大鼠2V O造模,用激光多普勒血流仪检测脑血流量,发现造模后24小时,额叶、顶叶、海马及皮质下区的脑血流量分别减少到正常组的20.91%、52.76%、71.80%、67.86%;半月时有所恢复,分别达到正常组的32.19%、89.64%、89.89%、94.25%;以后各区脑血流量波动性减低,到第4个月时,各区血流量为正常组的27.95%、62.3%、64.4%、53.8%。说明结扎双侧颈总动脉大鼠模型,存在慢性脑供血不足。
(二)学习记忆力改变
许多文献都报道,无论是结扎大鼠或小鼠双侧颈总动脉或用其他方法制成的慢性持续性脑缺血模型,均在造模1个月后行水迷宫试验、眩晕仪实验、穿梭箱实验等证实其记忆力减退。
(三)病理学改变
1.神经细胞及胶质细胞
随着脑血流量持续下降,额叶、颞叶经历了锥体细胞水肿、缺血、凝固性坏死到变性、脱失伴星形胶质细胞增生过程,尤以海马CA1区锥体细胞改变明显,从初期的缺血、水肿改变发展到严重脱失、基质疏松、空泡形成。
用流式细胞仪等检测额叶皮质及海马CA1区凋亡细胞在缺血1周时最明显,至缺血两三个月时仍明显高于对照组,尤以海马CA1区明显。
2.毛细血管
有实验证实,大鼠2V O造模后1个月毛细血管床即有改变;有报告造模后14个月,毛细血管周细胞变性,微血管纤维化,基底膜增厚,管腔狭窄;有人发现缺血术后6个月海马CA1区毛细血管增多,部分血管缺少星形细胞足突,是新生血管,这些新生血管结构不完整,有渗出和出血可能。
3.生化及其他改变
(1)能量代谢障碍:Otori等用大鼠造模后2天,发现鼠脑皮质、白质和杏仁核的血流量降低至33%~58%,葡萄糖利用率为正常组的59%~99%,1周后大脑皮质、白质、基底节、丘脑葡萄糖利用率降至40%~70%,4周后仍较低。Wang等用大鼠2V O造模后33天,测定海马、皮质、丘脑和中脑的葡萄糖及乳酸含量均显著增高,说明慢性缺血影响能量生成过程,致葡萄糖摄取障碍和乳酸堆积。
(2)胆碱能神经递质的改变:造模后2~3周大鼠均出现学习记忆减退,此时额叶、海马的乙酰胆碱转移酶和乙酰胆碱酯酶活性均降低。
(3)炎症反应:造模后24小时颞叶皮质、海马区的神经细胞、星形胶质细胞及小胶质细胞即出现IL‐1β、IL‐6及TNF-α高表达,1周内达高峰,持续3个月仍较高。
(4)自由基代谢异常:研究发现SD大鼠造模后,4小时起大鼠皮质超氧化物歧化酶(SOD)活性降低,丙二醛(MDA)含量明显增高,2个月时仍不恢复;也有试验显示3个月后SOD活性恢复正常。
(5)单胺类神经递质:实验发现造模后1~3周脑内DA、5-HT呈先升后降的波动。
总之,慢性脑供血不足致脑血流量降低,学习记忆功能减退,脑皮质、海马神经元变性、脱失,白质疏松,胶质细胞增生,脑萎缩,毛细血管改变及一系列生化等改变,这些都是导致痴呆的基础。
头CT或MRI检查可明确脑内有无结构性改变。彩色多普勒超声:颈部彩色多普勒超声可见颈部动脉硬化斑块形成或血管狭窄;TCD可观察颅内血管有无狭窄、血流状态、血管弹性及侧支循环代偿情况;CT灌注成像(CTP)、磁共振灌注成像(P WI)、单光子发射计算机断层扫描(SPECT)或Xe‐CT可以观察脑血流情况,评价脑缺血的范围及程度;有人认为正电子发射计算机断层扫描(PET)是评价血流灌注的金标准,但价格昂贵,难以广泛开展。
CCCI患者首先应去除危险因素,如高血压、糖尿病、脂质代谢异常、肥胖等;如有体循环低血压可静脉滴注羟乙基淀粉(706代血浆)或低分子右旋糖酐以扩容升压;中药养血清脑颗粒在基础研究及临床应用上均取得较好效果,在血压较高时可使用,也可用其他类似中药;如有脑动脉狭窄应治疗动脉粥样硬化,必要时可考虑血管内介入治疗或颈动脉内膜剥脱术。













