英文名称 :cyst of the prostate
中文别名 :副中肾管囊肿
也称副中肾管囊肿。先天性前列腺囊肿罕见,常见于中年。前列腺囊肿位于中线旁,米勒导管系统异常退化可引起前列腺小囊及米勒导管囊肿。
前列腺小囊常合并生殖系统异常而于儿童时期发现,临床症状罕见,可能有持续感染或结石。米勒导管囊肿常因有症状而发现于成人期,症状类似良性前列腺肥大,尿频、尿流减少,有报道大的米勒导管囊肿可引起急性尿潴留。此类囊肿曾有报道合并结石、鳞状细胞癌及腺癌。其他前列腺囊肿为获得性,常为炎症、外伤或尿潴留的后果。
前列腺囊肿主要包括真性前列腺囊肿、米勒管囊肿、前列腺潴留囊肿和射精管囊肿等。先天性囊肿多位于中线。米勒管囊肿和真性前列腺囊肿的区别是胚胎的起源不同,在组织学上两者不易区分,囊壁可以由移行上皮、复层鳞状上皮、立方上皮,甚至无上皮细胞的内衬构成。因此,米勒管囊肿均位于精阜水平以上,有时向上可超出前列腺的轮廓,这是它区别于其他囊肿的基本特征。潴留性囊肿及其他继发性囊肿多发生在前列腺的外侧部。
前列腺囊肿起源于苗勒管的融合末端,并被认为和女性的子宫与阴道上部相类同,故被称为男性子宫。该囊扩张形成囊肿可能由两种情况造成:①由于保留了中肾旁管尾端的部分较多(如保留到子宫体甚至输卵管部),故在某些男性假两性畸形有时可见整个中肾旁管结构的保留;②少数病例前列腺囊因受到弱的或暂时的内分泌平衡失调的刺激而扩张、肥大,导致囊肿形成。同时,前列腺是由一系列葡萄状腺体组成的,这些腺体分泌物通过60~80个具有细小开口的曲折小管排入后尿道,因此也可以参与形成囊肿。所以当前列腺炎症、损伤等造成某一腺体排泄管阻塞时,即可形成潴留性囊肿。
Risser和Griffin曾以临床、解剖和胚胎发育为基础将男性盆腔囊性疾病分为四类,即:①Muller管囊肿;②输精管壶腹或射精管憩室;③精囊囊肿;④前列腺囊肿。近年来研究表明,前列腺卵圆囊囊肿或扩张与苗勒管残留(囊肿)有明显的胚胎学差异。此外还有许多更少见的输精管囊肿、包虫囊肿、脐尿管等。因此男性盆腔囊肿除上述四类外,尚有:⑤前列腺卵圆囊囊肿;⑥其他(图1)。
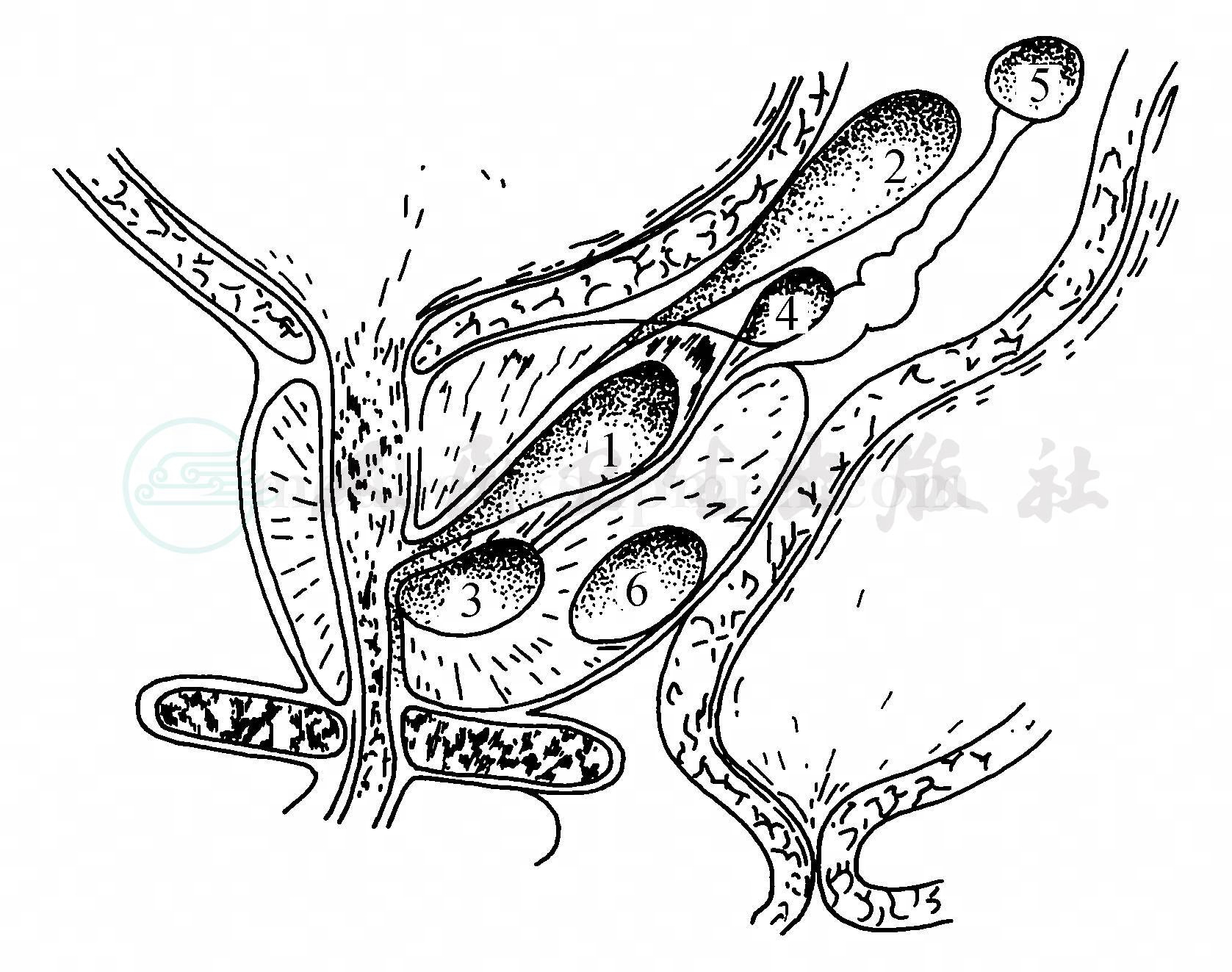
图1 男性盆腔囊肿位置
1.卵圆囊囊肿;2.苗勒囊肿;3.射精管囊肿;4.输精管囊肿;5.精囊囊肿;6.前列腺囊肿。
囊肿的组织起源有双重来源,包括副中肾管上皮(鳞状上皮)及中肾管上皮(立方上皮和移行上皮)。上皮下为纤维结缔组织,其中有平滑肌。囊腔内常含有陈旧性的血液、脓汁或细胞碎片,未发现精子。偶有导管呈纤维索状,无开口,形成一个死囊。囊腔大小变化很大,小者极小,几被忽视,大者可达31cm×26cm×19cm。
囊肿表面可为膀胱、后尿道前列腺上皮组织学特征。囊液内不含精子,囊内衬以单层柱状上皮,可能被压成扁平状,或由平滑肌和结缔组织支撑。
获得性前列腺囊肿比先天性前列腺囊肿常见,常常是在前列腺或盆腔检查时偶然发现。它们常起源于移行带,大小不等。
1.排尿期膀胱尿道造影
排尿期膀胱尿道造影(voiding cystourethrography,VCUG)排尿时,在尿道前列腺部精阜水平后方出现一大小不等、椭圆或长圆形囊腔,可向侧方突出,向上可达膀胱水平,侧位在膀胱后方。囊腔壁光滑,与尿道前列腺部或其稍下方有时可见一弯曲细管相连。排尿后可有造影剂潴留,可并发结石。
2.超声
经直肠超声检查(TRUS)为首选方法。米勒管囊肿位于中线、前列腺后部、精囊之上,可探及无回声或强回声区。
3.CT
轴位CT显示中线部位膀胱后下方含液囊腔,CT值与尿液相仿,囊内含黏液时CT值高。
4.MRI
所有前列腺囊肿的MRI表现均比较类似。在T1加权像上为均匀低信号,T2加权像上为均匀高信号(图1)。囊肿大多为单房,内部结构均匀,边缘锐利,囊肿壁菲薄,MRI不易显示,囊肿的直径大多在0.5~3.0cm之间,使用Gd-DTPA后无异常对比增强。MRI矢状位见长T1长T2信号的囊腔起自前列腺,于精阜水平处后突。
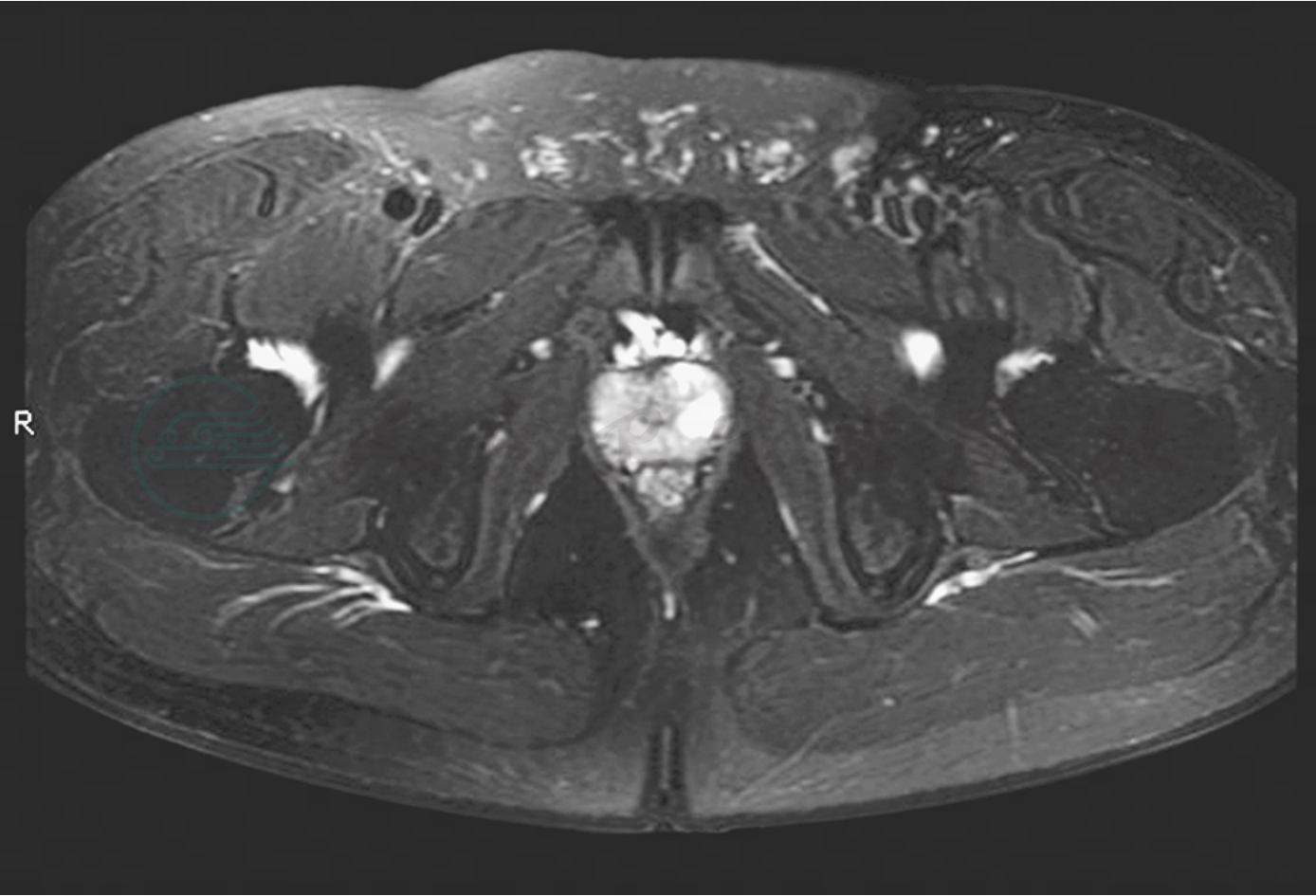
图1 前列腺囊肿
注:轴位FSE,T2加权像,囊肿为均匀高信号,边缘锐利。
前列腺囊肿的治疗与其他男性内生殖器囊性疾病的治疗原则相同(表2)。较小而无症状的囊肿,一般只要不继发感染等,可不必治疗,注意动态观察其变化即可。较大的囊肿或有症状的小囊肿首先考虑保守治疗,但往往效果不佳。有报道在B超定位下经会阴或经直肠行囊肿穿刺抽吸出囊肿液可暂时缓解症状,但由于局部腺体的分泌,囊肿仍然易于复发,且反复穿刺易引起感染。
表2 男性生殖器囊性疾病的治疗
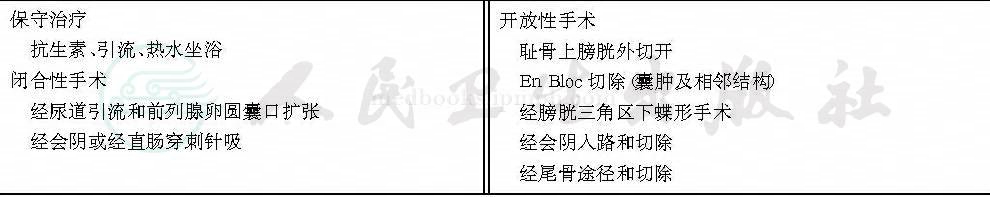
保守治疗无效,应考虑手术治疗,途径有经膀胱、膀胱外、经会阴、经直肠等多种方式。但常由于暴露欠佳致使手术切除不完全,复发率高,并发症多。Yeung等于2001年首先报道腹腔镜切除前列腺囊肿具有组织暴露清除、不易损伤盆腔组织、创伤小、不造瘘、出血少等优点,是治疗前列腺囊肿的最佳途径。













