中文别名 :成人支原体感染; mycoplasmas infections in the adult
成人支原体感染( mycoplasmas infections in the adult),包括人型支原体与解脲脲原体、生殖支原体、人型支原体、发酵支原体,可引起泌尿道、阴道、子宫颈及子宫内膜感染,临床表现有尿道炎、盆腔炎、阴道炎、前列腺炎及肾盂肾炎等,并可致不育症及早产。
生殖支原体于1981年首先认为系NGU的病因。从人体分离出的16种支原体中,主要有解脲脲原体( Ureaplasma urealyticum,Uu)、人型支原体( M. hominis,Mh)、生殖支原体( M. genitalium,Mg),最近报道穿透支原体( M. penetrans,Mpe)、梨支原体( M. pirum,Mpi)和发酵支原体( M. fermentans,Mf)是人类免疫缺陷病毒( HIV)的协同因子。
(一)解脲脲支原体(U. urealyticum,Uu)
又称溶脲脲支原体,解脲脲原体,是人类泌尿生殖道常见的寄生菌之一。该支原体由Shepard于1954年首先从非淋菌性尿道炎( nongonococcal urethritis,NGU)患者的尿道分泌物中分离获得。Uu包括14个血清型,可引起NGU、前列腺炎、附睾炎、女性阴道炎、盆腔炎、宫颈炎、男女不孕、不育等泌尿生殖道感染。近年来,Skevaki、Onderdonk等研究发现,女性生殖道Uu感染可引起自发性流产、早产、死胎等不良妊娠,同时可导致新生儿败血症、支气管肺炎及脑膜炎等中枢神经系统致死性的感染。在特定条件下引起非淋菌性尿道炎。
1.生物性状
(1)形态与染色
球形为主,直径50~300nm (图1),单个或成双排列,丝状体少见。无动力,吉姆萨染色法染成紫蓝色。
(2)抵抗力
耐低温不耐热,冷冻干燥后可长期保存干燥。对铊盐敏感,0.05%醋酸铊即可抑制其生长。对红霉素、庆大霉素、四环素、卡那霉素敏感,对青霉素、林可霉素不敏感。
图1 解脲脲支原体
(3)培养特性
微需氧,营养要求高。在95% N2和5%CO2、37℃条件下生长良好。耐酸,最适pH值为6.0,固体培养基上溶脲脲原体形成的菌落微小,直径为15~60μm,呈油煎蛋状或颗粒状。由于分解尿素产氨,培养基pH升高,可使培养基酚磺酞变红。
2.抗原构造和分类
外膜蛋白中有主要表面抗原MB,不同菌株中MB抗原N端长短不一,C端有数目不等的重复序列,与人唾液腺管和输精管上皮、IgA的Fc受体、DNA结合蛋白有不同程度的序列相似性,有人研究,NGU患者中解脲脲原体分离的阳性率比对照组高,且患者血液中有解脲脲原体抗体出现,但在正常人尿道中有时也有解脲脲原体,故认为其致病性与血清型有关。在患者尿道中分离出的血清4型比正常对照组高一倍。解脲脲原体至少有14种血清型,可能仅某些型(如4型)引起尿道炎,或只有一部分有解脲脲原体定植的男性易发生尿道炎。
3.基因组
解脲脲原体ATCC33699株染色体为一个874 478bp的环状DNA。
4.Uu致病性与免疫性
(1)磷脂酶
解脲脲原体吸附宿主细胞后,可产生磷脂酶分解细胞膜中的卵磷脂,同时利用细胞膜中的脂类和胆固醇为养料,导致宿主细胞的损伤。
(2)尿素酶
尿素酶可分解尿素,产生大量对细胞有毒性作用的氨类(NH3)物质。
(3)IgA蛋白酶
解脲脲原体可产生IgA蛋白酶。能破坏泌尿生殖道黏膜表面存在的特异性IgA 1抗体,使Uu能黏附于泌尿生殖道黏膜的表面。该酶可降解SIgA,削弱泌尿生殖道黏膜局部的特异性抗感染免疫功能。Uu吸附精子于表面,可阻碍精子运动,其产生神经氨酶样物质,干扰精子与卵子结合,引起不育不孕。荚膜样物质:主要由半乳糖组成,生物学效应与G-细菌的脂多糖相似,进入机体后约1小时便能刺激单核-吞噬细胞分泌TNF-α,诱导局部产生炎症-抗炎症反应。
(二)生殖支原体(Mg)
1981年Tylly等报道,国外先后分离到Mg11株,其中生殖泌尿道6株,呼吸道4株和关节腔1株甚至HIV感染者发展至AIDS的病原之一。
1.生物学特征
Mg标准株的形态呈现为多形性外观,以烧瓶形、纺锤形、球形、鸭梨形为主。Mg是已知能自行复制的基因组最小的生物体,广泛存在于人类及动物宿主体内。已证实除引起尿道炎外,且伴有抗体形成,并与前列腺炎、盆腔炎性疾病有关。也是人类泌尿道感染的重要病因之一。Mg基因组全长580 074碱基对(base pairs,bp),G+C含量32%(GC各占16%,AT各占34%)。Mg只有一条染色体,含有大约480个基因。生殖支原体有最小基因序列,是在体外能自我复制的最小微生物。
2.Mg的培养特性
Mg生长缓慢且培养条件苛刻,必须在富含氨基酸、核苷酸、葡萄糖、维生素、胆固醇等成分的SP-4培养基中生长,最佳生长温度为37℃。液体培养基中因分解葡萄糖产酸,使含有酚磺酞指示剂的培养基产生由红至黄的颜色变化,Mg菌体极小,变色后的培养基仍清澈透明。Mg可在固体SP-4培养基(含1.2%~2.2%琼脂)上生长并形成集落,通过显微镜可观察到集落呈“油煎蛋”或“桑胚状”。Mg的检测方法,微生物感染诊断的“金标准”是培养法,然而Mg培养成功率极低。
3.致病性
Mg的黏附蛋白Pa是其黏附宿主细胞、进入细胞从而成为细胞内生物体的重要物质基础。Mg的第二个细胞黏附素p32与Mp的p30黏附素相同,两个蛋白都有一个异常末端重复序列,它可能在细胞黏附过程中起重要作用。此外,尚有相类似的黏附辅助蛋白。
4.Mg的抵抗力
Mg在自然环境中抵抗力很差,极易死亡,Mg对热敏感,56℃30分钟即可灭活;对各种消毒剂也敏感,一般消毒剂的正常使用浓度均可灭杀Mg。
(三)人型支原体(Mh)
1937年Dienes等首次报道人体支原体。
1.生物性状
Mh在液体培养基中生长,可呈现多种不同的形态:球形、双球形及丝状。球形者直径300~800nm。固体培养基上为具有可塑性的原生质团块,形状不定。革兰染色阴性,但不易着色。吉姆萨染色着色较好,呈淡紫色。电镜下的超微结构很简单,无细胞壁,细胞膜由三层单位膜构成,厚度为7.5~10nm。内外层含蛋白质及糖类,中层为脂质,主要含磷脂。胞质内含核糖体及双股DNA,Mh的基因组大小为700kbp,DNA的G+C含量为27.3%~33.7%。
2.培养特性
Mh能在人工培养基中生长,一般采用牛心浸液或商品PPLO肉汤作为基础培养基,Mh最适生长温度为36~37℃,最适pH为7.0,但pH 5.5~8.0均可生长,有氧或无氧环境中均能生长,而且生长迅速,培养基可产生轻微的雾状混浊,从底部开始变色。固体培养基上,在含有90% N2和10%CO2的气体环境下,经1~4天,形成直径200~300μm的较大菌落,表现为“油煎蛋”状。半固体培养基中呈彗星状。
3.抗原性与分型
Mh的抗原物质存在于细胞膜,其主要成分膜蛋白和糖脂。从Mh分离株中发现,三种不同的表面抗原p120、Lmp(135×103D的蛋白质)、p50/Vaa均可发生抗原变异。Mh至少有7个血清型,尚未证明血清型和致病性的关系。
4.抵抗力
Mh易被脂溶剂、清洁剂及常用消毒剂如酚、甲醛等灭活。对紫外线、干燥和热敏感。Dienes等认为低温或冷冻真空干燥可长期保存。
5.致病性
Mh对人类细胞亲嗜性,并具有黏附素,Mh的膜蛋白p100和p50是其主要的黏附因子,p120膜蛋白含有216个氨基酸的高变区,它的变异与Mh逃避宿主免疫应答有关。Mh能诱导具有致炎作用的细胞因子,如多形核细胞趋化作用的细胞因子,IL-8和中性粒细胞活化肽。
(一)发病率与致病
泌尿生殖道中的支原体感染以由Uu占多数。我国7个地区健康人支原体携带率Uu为10.59%,Mh为5.34%,Uu在性乱者中检出率为25.47%,Mh为8.8%。另有资料报道,性病患者检出Uu为29.3%,Mh为4.3%。有人认为咽部是Uu和Mh的寄居和感染部位。
1.解脲脲原体(Uu)
解脲脲原体并不都发生临床症状。不同人群Uu的分离率不同。性成熟无症状妇女宫颈或阴道Uu的分离率为40%~80%;可从5%~10%的其他健康人群的泌尿生殖道或咽部分离到Uu。女性中,脲原体的定值和较年轻、社会经济状况较低、多性伴和用口服避孕药有关。大约40%有脲原体定植的母亲可能将其传播给婴儿,大多数婴儿的脲原体定植是暂时性的,生后3个月分离率急剧下降,儿童和无性经历的成年人脲原体定植率<10%。
2.生殖支原体(Mg)
(1)非淋菌性尿道炎(NGU)
1981年Tully从13例NGU患者中分离出2株生殖支原体,1993年,Horner从NGU患者中,Mg检出率为23.3%; Hooton用DNA探针杂交技术在急性NGU患者中检出Mg为9%,而正常对照也有8%的阳性。2000年,王荷英等用培养法和PCR检测南京216例NGU患者,Mg阳性44例(20.4%),164例其他STD患者中Mg阳性仅8例(4.9%),二者差异显著。2004年,赖伟红等利用PCR技术检测NGU和黏液脓性宫颈炎患者Mg为23.1%。目前大量研究表明Mg引起NGU。
(2)前列腺炎
北京一项研究慢性前列腺炎患者中Mg-DNA检出率为4.9%,广州则报道为14.29%。
(3)盆腔炎
英国Taylor-Robinson实验室用PCR技术对阴道宫颈炎伴盆腔感染的妇女检测Mg-DNA,结果20%为阳性。
(4)子宫内膜炎
2002年,Cohen等报道在58名确诊为子宫内膜炎患者中检出Mg9例(16.0%),在对照组57名无子宫内膜炎患者中仅检出一例,二者差异有统计学意义,提示Mg与子宫内膜炎有关。
(5)不育症
北京地区用PCR法对62份不育症冷冻精液进行Mg检测,未见阳性。2001年,Helle等利用血清型方法检测不孕不育妇女中的Mg,结果显示29名(22.0%)血清阳性,而输卵管正常的女性仅11名呈阳性(6.3%),提示Mg可能是输卵管炎导致不孕不育的因素。
(6)不良妊娠结局
2002年,刘福民等在54例自然流产者和40例人工流产者的胚胎组织中检测Mg,结果自然流产者的检出率为16.7%,人流对照组全为阴性,提示Mg与自然流产有关。
3.人型支原体(Mh)
Mh寄居于人的生殖道,Mh最初是由婴儿经产道出生时从母体带来。青春期后随着性活动的增加,检出率升高。国外报道性成熟妇女子宫颈或阴道携带Mh者为21%~53%。我国健康人群支原体携带率Mh5.34%,性错乱者中Mh8.8%。性成熟无症状者阴道或宫颈Mh检出率为21%~53%。赵季文等对1423名健康者Mh血清学检测,抗体阳性率女性为5.46%,男性为0.76%,Mh在女性中起重要作用,可引起盆腔炎、肾盂肾炎、阴道炎等疾病。
(二)传播途径与带菌状态
1.新生儿和婴儿及青春期
婴儿在通过感染的产道时,可成为带菌者,1/3女婴的生殖道中可分离出Uu,但Mh很少。男婴检出率低。男女婴的呼吸道中,Uu的检出率为15%。新生儿带菌时间大约为2年,女婴持续带菌时间较长。青春期男性生殖道中很少分离出支原体,而女性则有1/5带Uu,6%带有Mh。
2.母婴传播
新生儿可经产道或羊水感染Mh,母亲阴道中寄居有Mh则羊水中Mh分离率为66%( 33/50),羊水中Mh培养阳性者,新生儿Mh的寄居率为26%( 9/34)。据国内学者报道,42名新生女婴Mh检出率为4.76%,其母亲临产前Mh检出率为14.29%。
3.成人感染
Uu、Mh、Mg主要有性接触而传播。青春期后,抗Uu抗体的滴度随着Uu的分离率增加而增加,国外调查,以40~49岁年龄段组血清抗体阳性率最高,可达95%。约90%的妊娠妇女受到过支原体感染,Uu抗体阳性率达40%。妊娠妇女的分离阳性率较非妊娠妇女高,停经妇女的分离率较低,性激素对其似有影响。
(一)解脲脲原体(Uu)发病机制
Uu吸附于宿主细胞表面,从宿主细胞膜吸取脂质与胆固醇,引起细胞膜损伤;Uu定居在泌尿生殖道上皮细胞,产生毒性代谢产物,如NH3对宿主细胞有急性毒性作用;Uu细胞膜有磷脂酶直接作用于宿主细胞膜上底物,引起宿主细胞损伤。
1.黏附定居增殖
Uu的主要表面抗原MB具有黏附宿主细胞的作用,但不同菌株中MB抗原N端长短不一,C端有数目不等的重复序列,这种MB抗原分子异质性与溶脲脲原体致病性和免疫性有关。Uu依赖自身的脲酶、蛋白酶和磷脂酶破坏宿主细胞的纤毛、黏膜表面SIgA等免疫屏障,使其在体内定居、增殖。
2.宿主免疫反应
在Uu进入机体后,荚膜样物质刺激单核-吞噬细胞分泌ITF-α,导致宿主免疫系统Th1/Th2细胞平衡失调,细胞因子的级联反应,促使单核-吞噬细胞、内皮细胞分泌IL-1β、IL-6、IL-8等前炎症因子,诱发局部组织的炎症、损伤。此作用与Uu或支原体感染所致局部损伤以及诱发自身免疫病的发生相关。
3.局部损伤
TNF-α还可诱导宿主细胞Fast/ FasL过度表达,导致宿主细胞的凋亡过度。其与Uu的宫内感染导致不良妊娠相关。
(二)人型支原体(Mh)发病机制
1.黏附
Mh对哺乳类动物细胞膜有亲嗜性,这种亲嗜性与Mh表面的黏附素有关。Mh的可变黏附相关抗原(Vaa),是一种富含表面脂蛋白的黏附素,可与人宿主细胞,特别是与人泌尿生殖道细胞表面的受体结合,这种受体已证实是硫酸化的糖脂。
2.宿主细胞受损
Mh吸附于宿主细胞表面后,通过磷脂酶水解宿主细胞膜上的卵磷脂,影响宿主细胞的生物合成、膜的功能及免疫功能,同时释放有毒代谢产物,如H2O2、NH3等,导致宿主细胞受损。Mh吸附于泌尿生殖道黏膜表面,可使纤毛肿胀,输卵管纤毛损伤或输卵管阻塞,引起输卵管炎。缺乏纤毛运动以及纤毛运动的频率降低或力度减弱,均会影响早期胚胎的发育及胎儿形成。
(三)生殖支原体(Mg)发病机制
1.黏附与侵入
体外试验中,Mg感染能够导致前列腺上皮细胞68%细胞因子的改变。Mg的致病性可能与Mg黏附寄宿上皮细胞有关,而这种黏附作用依赖于黏附因子MgPa。还有研究发现在Mg基因中存在1个与MgPa基因操纵子同源的DNA片段家族,该研究认为这些重复序列的出现可能与Mg抗原的变异及逃避宿主的免疫反应有关。
2.宿主细胞受损
Mh吸附于宿主细胞表面后,通过磷脂酶水解宿主细胞膜上的卵磷脂,影响宿主细胞的生物合成、膜的功能及免疫功能,同时释放有毒代谢产物,如H2O2、NH3等,导致宿主细胞受损。Mh吸附于泌尿生殖道黏膜表面,出现明显的纤毛肿胀,输卵管和纤毛损伤或输卵管阻塞,引起输卵管炎。
(一)Uu检测
Uu的实验室诊断最好的方法是分离培养、标本中Uu抗原的检测和核酸成分的检测。
1.分离培养
(1)培养
经培养后,因具有尿素酶分解尿素产氨使培养基中的指示剂酚磺酞显红(由黄变红)。若液体培养基颜色由黄变红,液体透明无混浊,可初步判定标本中有支原体。然后将液体培养物转种到固定培养基中培养,到时用Dienes法染色后在低倍镜下观察菌落形态。
平皿上菌落很小,15~50μm,多数呈颗粒状,有时呈“油煎蛋”状。即核心部分较厚,向下长入培养基,周边部分较薄。
(2)尿素酶试验
Uu只分解尿素,不分解葡萄糖与精氨酸。可与其他支原体鉴别。
(3)血清学鉴定
①代谢抑制试验(MIT):将Uu接种在含有抗血清与酚磺酞的尿素培养基中,若抗体与其相应,则可抑制其生长,酚磺酞不变色。②生长抑制试验(GIT) :是将吸有型特异抗血清的滤纸片置于种有Uu的固体培养基上,孵育后,如有抑制生长现象出现,表示该支原体与所采用的血清同型。③药物敏感性试验:临床上多采用液体MIC,而实验室研究耐药性流行动态亦可采用液体经典MIC法和平板稀释法结合判断。目前,还可采用PCR法进行耐药基因的检测。
2.查测Uu抗原
方法有反向间接血凝试验、免疫斑点(图4,图5)试验(IDT)、酶联免疫吸附试验(ELISA)。
图4 支原体 荧光染色
图5 支原体 免疫荧光染色
3.Uu核酸的检测
DNA探针技术:①采用特异性核素131I、32P标记的DNA探针,测定时将100μl样品点于醋酸纤维膜上与DNA探针杂交,此法敏感,可检出50~100pg的DNA。②聚合酶链反应( PCR)检测法:用于PCR检测的基因有三个,即尿素酶基因、多带抗原(MB-Ag)基因和16SrRNA基因。PCR具有高度特异性和敏感性,快速、简单,但操作要求极为严格。
(二)Mh检测
由于Mh的抗原变异性以及无症状携带者血清中也可能存在低滴度抗体,Mh的血清学检查法在常规实验室检查中较少应用。Mh的实验室诊断最好是用分离培养法,也可检测标本中Mh的核酸或抗原。
1.培养
有液体培养法和固体培养法。菌种鉴定:菌落形态:低倍镜下观察,Mh菌落较大,直径200~300μm,呈“油煎蛋”状,具有致密颗粒的中心及较宽的外周边缘区,呈网状,边缘整齐。可用Dienes染色法区别支原体菌落和细菌菌落,前者菌落被染成蓝色,后者菌落不着色。
2.血清学鉴定
①代谢抑制试验:此法特异、敏感,可用于待检Mh株的分型,也可用于患者血清Mh抗体滴度的测定。②生长抑制试验:可用于Mh的分型。Mh至少有7个血清型。
3.Mh的快速诊断
①检测Mh抗原:酶联免疫吸附试验(ELISA)等;②检测Mh核酸:常用多聚酶连反应( PCR)检测法,检测Mh的16SrRNA基因。
(三)生殖支原体(Mg)
可根据Mg培养颜色变化、生化代谢、菌落形态及电子显微镜观察等方法鉴定分离株,也可用分子生物学方法鉴定,PCR扩增,核酸序列测定与分析。
1.培养
Mg能使含酚磺酞指示剂的SP-4培养基由红色变为黄色,培养3~5天。多次传代培养时间逐渐缩短后,在转种至SP-4固体培养基,在95%N2、5%CO2、36.5℃条件下孵育,用倒置显微镜观察是否有“煎蛋样”或“桑胚样”大小不等的支原体集落,且Dienes染色阳性。
2.血清免疫学诊断方法
①酶免疫反应(EIA):可检测待测血清中抗体Mg IgM的抗体。也可建立以高效价抗血清包被酶反应板,检测Mg抗原的ELISA方法。如果有商品化MgELIAS诊断试剂盒出售则严格按照操作指南进行。②间接免疫荧光试验(IFA) Mg-IFA可以检测IgG、IgA、IgM型抗体,但Mg与Mp交叉免疫反应问题。
3.分子生物学诊断方法
①聚合酶链反应(PCR)具体的PCR方案要视不同的引物、所扩增目的片段的特点等做适当调整,摸索出最适宜的反应条件为止。②特异性DNA探针杂交,DNA探针杂交技术特别适用于大批量标本的快速检测,甚至可以做到半定量,有较好的的敏感性,其特异性主要取决于探针的选择。③核酸序列分析为了更准确的检测和分析、比较Mg菌株,可对PCR扩增的DNA片段进行测序分析。
(一)治疗原则
1.治疗困惑与争议
目前支原体耐药株出现,治疗疗效不佳,复发常见,存在过度治疗。有学者认为无临床症状的支原体携带者可不予以治疗。支原体培养阳性有临床症状者,M-IgM滴度高至1∶80以上,应予以治疗。仅仅支原体培养阳性,并不是治疗的唯一指征。亦有学者认为,无症状Uu和Mh可不必治疗,而生殖支原体(Mg)感染应予治疗。以上争议的意见需进一步等待循证医学的支持。
2.药物选择
支原体没有细胞壁,对于干扰细胞壁合成的抗菌药物如青霉素、头孢菌素、磺胺等天然不敏感。氨基糖苷类在体外有作用,而无体内应用的系统报道。
治疗支原体主要选用抑制蛋白质合成的药物,如四环素类(包括四环素、多西环素、米诺环素等)、大环内酯类(包括红霉素、阿奇霉素、克拉霉素、罗红霉素、交沙霉素等)和喹诺酮类(包括氧氟沙星、左氧氟沙星、司巴沙星、加替沙星、莫西沙星等)药物。
其他抗生素如氨基糖苷类、氯霉素对支原体有较小抑制作用,此外抗肿瘤抗生素如丝裂霉素C和放线菌D也有突出的抑制作用,但未见临床应用报道。唐树人分析的82种抗支原体抗生素中有77种对G+菌有抑制活性,占总数的93.9%,这表明抗生素对支原体的抑制作用与其抗革兰阳性细菌作用基本平行。
3.耐药性/抗药性
某些抗生素对于特定的支原体,其抑制反应有所不同,而且支原体对选择使用药物的过程中可获得耐药性。大约5%的解脲脲原体和人型支原体对四环素具有抗性。Uu对红霉素的抗性已有报道,一些有效的抗生素对支原体感染仅仅是抑菌作用而不是杀菌作用。
4.药物敏感试验
由于支原体耐药株较多,治疗前或治疗失败者应依据药敏试验选择给药。
(二)治疗方案
我国《性传播疾病临床诊疗与防治指南》(2014年)生殖道支原体感染治疗方案见表2。
由Mg引起的感染可能持续或反复,即使经过有效的抗生素治疗,仍有20%~60%的急性尿道炎患者出现持续或复发性尿道炎。Mg可能与此有关。一些作者认为应采用长疗程(>1个月)的四环素或大环内酯类药物治疗。
表2 我国《性传播疾病临床诊疗与防治指南》( 2014年)生殖道支原体感染治疗方案
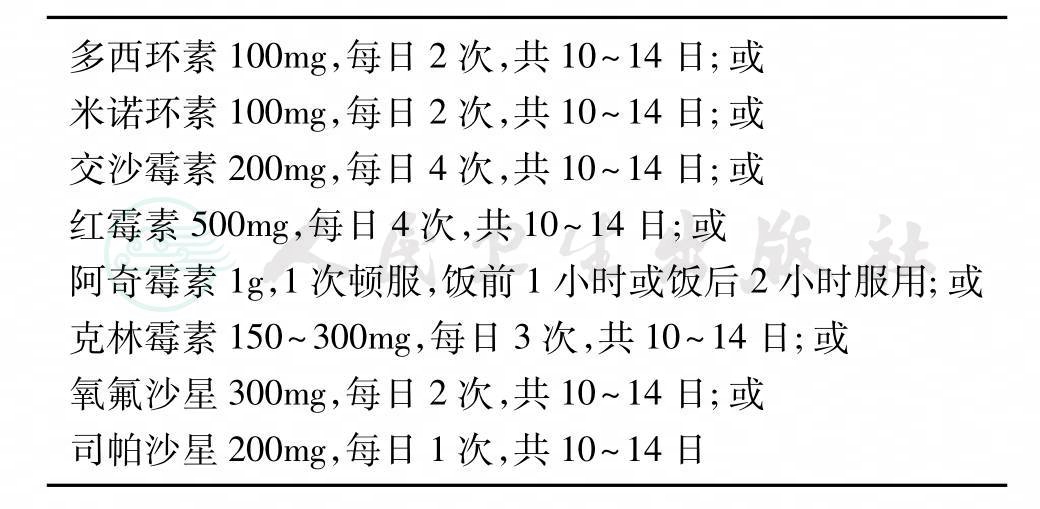
妊娠期间建议用红霉素或阿奇霉素,儿童(45kg以下)可用红霉素50mg/kg,每日分4次内服,或克林霉素,每日10~20mg/kg。
(三)支原体感染的分类治疗
1.Uu感染的治疗
(1)既往四环素类是治疗Uu的首选药物,多西环素和米诺环素的疗效优于四环素,80%~90%的Uu株对四环素敏感,但耐药株也正在增加。
(2)Uu对四环素的耐药株占10%~20.6%,耐多西环素占8%~27.5%,耐红霉素株占10%~52.4%。Uu对四环素耐药的菌株可能对多西环素和米诺环素也耐药。喹诺酮药物对支原体治疗有效,但已有耐药发生。
(3)Uu对磺胺类、甲氨苄胺嘧啶(TMP)、利福平和所有作用为抑制细胞壁合成的抗生素耐药。
(4)近期2013年武汉陈秋晴,张庆华报道Uu对乙酰螺旋霉素、环丙沙星耐药,对交沙霉素、罗红霉素、克拉霉素等敏感。有条件时作支原体的培养基药物敏感试验,寻求敏感的药物。根据炎症过程、临床表现、微生物检测,排除其他原因的不育、妇产科疾病史和妊娠史等,一般疗程2周左右。常用:多西环素,第1次0.2g,以后每次0.1g,2次/天,10~14天;米诺环素,第1次0.2g,以后每次0.1g,2次/天,10~14天;交沙霉素,0.2g,4次/天,10~14天;红霉素,0.5g,4次/天,10~14天;阿奇霉素,0.1g,1次顿服,饭前1小时或饭后2小时服用;克林霉素,0.15~0.30g,3次/天,10~14天;妊娠期间建议用红霉素或阿奇霉素,儿童(体重≤45kg)可用红霉素50mg/kg,每天分4次内服,或克林霉素,10~20mg/(kg·天)。
2.生殖支原体(Mg)感染的治疗
治疗Mg感染可选用不同的抗生素,四环素、喹诺酮类、大环内类脂类等均有不同疗效。四环素类为最初治疗Mg感染的首选药物,但有相当一部分耐药;大环内酯类抗生素,阿奇霉素在近期一项随机对照研究中发现对Mg感染男性尿道炎患者有84%清除率;另外阿奇霉素比多西环素或红霉素治疗Mg更有效。喹诺酮类抗生素,如莫西沙星在体外研究中发现对Mg有较好的治疗作用,而环丙沙星和氧氟沙星作用较差。
由于Mg生长非常缓慢,根除Mg需要一个相对长的治疗疗程。初步的临床研究观察到阿奇霉素1g顿服,对Mg感染的清除率可高达95%。
近年来国外陆续有多西环素、左氧氟沙星、阿奇霉素等治疗Mg感染失败的报道。在澳大利亚发现阿奇霉素1g治疗Mg所致的NGU失败率28%,而在北欧和美国,阿奇霉素治疗Mg阳性的尿道炎或宫颈炎的疗效优于多西环素。
Mg感染的有症状的患者进行治疗,一线用药采用这种5天的阿奇霉素治疗方案是最适合的。二线治疗,莫西沙星在阿奇霉素耐药病例中有效。阿奇霉素对治疗失败的患者予400mg/d莫西沙星共10天,治疗有效。即使经过有效的抗生素治疗,仍有20%~60%的急性尿道炎患者出现持续性或复发性尿道炎。Mg可能与此有关。
3.人型支原体(Mh)感染治疗
车雅敏报道天津地区Mh对11种抗菌药物的敏感性由高到低依次为林可霉素、四环素、米诺环素、左氧氟沙星、利福平、螺旋霉素、阿奇霉素、琥乙红霉素和红霉素。四环素类抗生素(四环素、米诺环素)、林可霉素和利福平由于应用得相对少一些,因而Mh菌株对它们的敏感率仍较高,其MIC都不超过0.5μg/ml。多西环素、交沙霉素和原始霉素在该地区应用较少,因而耐药菌株较少,其耐药率都在10%以下,可作为临床上优先选择的药物。但有报道临床上已越来越多地发现高剂量(>32μg/ml)耐四环素的Mh株,通常都对多西环素敏感。近期2013年武汉陈秋晴,张庆华报道Mh对多西环素、米诺霉素,交沙霉素敏感,对罗红霉素、红霉素、环丙沙星、克拉霉素高度耐药。
Mh对红霉素天然耐药。林可霉素类抗生素包括林可霉素及克林霉素,抗Mh作用更强,口服吸收好且毒性小,故临床较为常用。
(四)有关抗生素使用
可用于治疗支原体感染的抗生素包括四环素类,大环内酯类、喹诺酮类及其他一些抗生素。然而不同的支原体对同等药物的敏感性不完全相同,临床上和实验室已分离到抗这三类药物的支原体耐药株。已有的研究表明支原体的抗原性主要由染色体上特异性核苷酸点突变及通过携带抗性决定子基因的转座子转化或结合方式产生。
1.四环素类抗生素
该类药物对Uu敏感株以盐酸四环素、多西环素为首选药物,四环素对人型支原体很多株有效,同时对盆腔炎性疾病的重要病因沙眼衣原体也有效。6%~10% Uu株对四环素耐药。目前临床上常用的为多西环素和米诺环素。米诺环素在泌尿生殖道的浓度高于有效治疗浓度,因而疗效较高。米诺环素的不良反应主要为眩晕及胃肠道反应,一般在服药开始前3d内出现,以后逐渐减轻,停药后症状消失。
2.喹诺酮类抗生素
该类药物包括环丙沙星、氧氟沙星、左施氧氟沙星、司帕沙星、加替沙星、莫西沙星。旋转酶基因突变是引起喹诺酮类耐药的主要原因,每一种旋转酶A基因突变,都可造成对喹诺酮类所有药物交叉耐药。有学者用1/2 MIC氧氟沙星诱导Uu耐药后,发现其对所有喹诺酮类药物呈现交叉耐药。
采用莫西沙星口服,400mg/d,每天1次,连续12d。结果显示: 504例患者临床痊愈率为68.4%,总有效率为83.1%,沙眼衣原体和Uu感染的清除率分别为84.8%和87.2%。表明莫西沙星治疗CT和Uu感染,具有良好效果。
3.大环内酯类抗生素
以红霉素为代表,包括交沙霉素、阿奇霉素、克拉霉素、罗红霉素。试管内对Uu高度敏感、血及组织浓度高。阿奇霉素有时用于治疗非淋菌性尿道炎。它对所有的生殖器支原体有效,但是对Uu敏感性最小。
(1)交沙霉素
Karabayo等报道,94.1%的Uu和96.2%的Mh均对交沙霉素敏感。江西地区Uu单纯感染对交沙霉素、罗红霉素、阿奇霉素其耐药率分别为8.33%、31.70%、13.58%; Uu/Mh的混合感染对交沙霉素、红霉素、阿奇霉素耐药率分别为0.79%、69.26%、17.64%;支原体对交沙霉素的耐药率在所有抗生素中最低。
(2)克林霉素
①对耐药四环素的人型支原体,克林霉素是一种可接受的取代药物。②由于同样原因,应用上述方法可治疗由人型支原体引起的流产和正常阴道分娩后发热。
4.持续性复发性尿道炎方案
生殖器支原体感染可引起持续性或复发性尿道炎,解决这一问题需采用四环素或大环内酯类长期治疗(>1个月)。
(五)判愈标准与随访
治疗结束一周应随访复查。治愈标准是症状消失、尿道分泌物涂片中多形核白细胞≤4个/HP,并进行病原体复查。持续性或复发性NGU给予复治。
在治疗失败的病例中,完成治疗后不足3周所做的支原体培养试验的价值尚不清楚,因为支原体数量较少,可能出现假阴性结果。另外,对治疗成功的病例,完成治疗后小于3周进行的非培养检测,有时可因持续排泄已死亡的病原体亦可出现假阳性。
①避免婚外性行为;②使用避孕套有部分预防作用;③淋病患者同时使用其他有效药物防止衣原体或支原体感染;④对性伴侣同时进行治疗。













