英文名称 :prediabetes
中文别名 :糖调节受损
糖尿病前期,又称为糖调节受损(impaired glucose regulation,IGR),是介于正常糖代谢(normal glucose tolerance,NGT)和糖尿病之间的中间状态,包括空腹血糖受损(IFG)、糖耐量减低(IGT)以及空腹血糖受损合并糖耐量减低(IFG/IGT)。
一、遗传因素
遗传学研究结果发现,患2型糖尿病的父母,其孪生子都有糖尿病的一致性占88%,说明糖尿病受遗传的影响。家系研究结果发现,母系遗传约高于父系,先证者母亲患糖尿病的几率是父亲的2倍;母亲组有糖尿病的人群,子女的患病率为56%,父亲组其子女患病率为49%。
流行病学研究证实,糖尿病家族史是糖尿病独立的危险因素,糖尿病具有明显的家族聚集性。国内资料的总体上是,糖尿病患者中,有20%的人有家族史,家族史阳性的人群患病率为5.12%,而阴性者为1.75%,家族史阳性的危险性是阴性的3倍。国家“十五”攻关课题的结果显示,家族史使糖尿病发生的风险增加近4倍之多。
家庭聚集性反映了糖尿病的遗传易感性,在环境因素的协同作用下,如生活方式改变、社会老龄化等因素的影响下,糖尿病迅猛上升的形势下,势必增加患病的风险,应当引起足够的重视。
二、肥胖
当前糖尿病的增多,与肥胖人群的增多呈平行一致的关系。肥胖与2型糖尿病的关系,几乎在所有的研究中(无论横向还是纵向,不同国家和地区)均得到证实。肥胖是热量摄入过多,而体力活动相对不足的后果。肥胖,尤其是腹部肥胖,导致机体胰岛素抵抗,进而引起糖尿病的发生。研究发现,当体重超过理想体重的30%~40%时,胰岛素敏感性下降约50%。我国流行病学资料显示,超重或肥胖人群的糖尿病患病率为3. 37%,体重正常或消瘦者为0.76%,二者的相对危险为4.4倍,糖尿病人群中有一半的人超重。2008年全国调查数据显示,体重指数(BMI,kg/m2)从<18.5、18.5~24.9、25.0~29.9上升到≥30,糖尿病患病率分别从4.5%、7.6%、12.8%上升到18.5%。美国印第安人糖尿病患者肥胖患病可达90%以上。瑙鲁岛国的居民以肥胖为美,该岛居民的糖尿病患病率由20世纪60年代的2%增加至70年代的40%左右。
三、代谢综合征及代谢综合征组分异常
近年来,随研究资料的积累,也有越来越多的证据认为,代谢综合征(MS)能预测糖尿病的发生,也是糖尿病的高危因素。
四、其他因素
糖尿病患病率在同一国家和地区随经济发展而成倍增加,经济发达地区高于经济落后地区,城市高于农村等现状提示,社会经济的状况对糖尿病患病的影响。阻塞性睡眠呼吸暂停(OSA)与糖尿病的相关性也在引起关注。
糖尿病的行为危险因素中,除活动减少以外,吸烟与糖尿病有独立相关性,在日本、芬兰、韩国和美国的研究中均取得一致结论。美国的研究结果显示,中度饮酒人群的患病率低,而不饮酒和饮酒量过大者,糖尿病患病风险较高。
在女性,巨大胎儿(>4kg)分娩史是糖尿病患病的重要危险指标,潘长玉合并我国糖尿病调查数据显示,无巨胎分娩史女性2型糖尿病患病率为2.33%,有巨胎分娩史者为7.26%,相对危险达3倍。出生低体重也是2型糖尿病的危险因素,且与家族史具有协同作用。
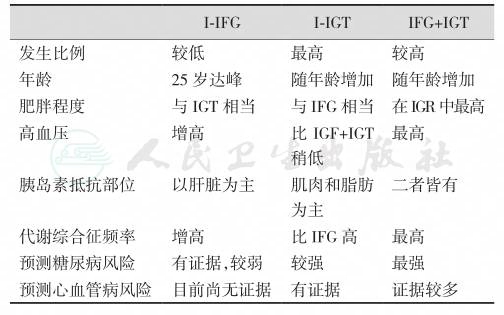
表1糖尿病前期类型的特点比较
血液中的葡萄糖,称血糖(blood sugar)。体内血糖浓度是反映机体内糖代谢状况的一项重要指标。正常情况下,血糖浓度是相对恒定的。正常人空腹血浆葡萄糖糖浓度为3.9~6.1mmol/L(葡萄糖氧化酶法)。空腹血浆葡萄糖浓度高于7.0mmol/L称高血糖,低于3.9mmol/L称低血糖。要维持血糖浓度的相对恒定,必须保持血糖的来源和去路的动态平衡。
(一)血糖的主要来源及去路
1.血糖的来源
①食物中的糖是血糖的主要来源;②肝糖原分解是空腹时血糖的直接来源;③非糖物质如甘油、乳酸及生糖氨基酸通过糖异生作用生成葡萄糖,在长期饥饿时作为血糖的来源。
2.血糖的去路
①在各组织中氧化分解提供能量,这是血糖的主要去路;②在肝脏、肌肉等组织进行糖原合成;③转变为其他糖及其衍生物,如核糖等;④转变为非糖物质,如脂肪、非必需氨基酸等;⑤血糖浓度过高时,由尿液排出。血糖浓度大于8.88~9.99mmol/L,超过肾小管重吸收能力,出现糖尿。将出现糖尿时的血糖浓度称肾糖阈。糖尿在病理情况下出现,常见于糖尿病患者。
(二)血糖浓度的调节
正常人体血糖浓度维持在一个相对恒定的水平,这对保证人体各组织器官的利用非常重要,特别是脑组织,几乎完全依靠葡萄糖供能进行神经活动,血糖供应不足会使神经功能受损,因此血糖浓度维持在相对稳定的正常水平是极为重要的。正常人体内存在着精细的调节血糖来源和去路动态平衡的机制,保持血糖浓度的相对恒定是神经系统、激素及组织器官共同调节的结果。
神经系统对血糖浓度的调节主要通过下丘脑和自主神经系统调节相关激素的分泌。激素对血糖浓度的调节,主要是通过胰岛素、胰高血糖素、肾上腺素、糖皮质激素、生长激素及甲状腺激素之间相互协同、相互拮抗以维持血糖浓度的恒定。
肝脏是调节血糖浓度的最主要器官。当血糖浓度升高时,肝细胞通过合成糖原以降低血糖,当血糖浓度偏低时肝脏通过糖原分解及糖异生升高血糖浓度。
一、血糖测定
具有重要的临床意义,它既是诊断糖尿病和糖代谢异常的主要方法,又是监测和评价糖尿病或糖代谢控制的重要手段。临床检测的血糖是血液中的葡萄糖含量(浓度)。血糖的测定常利用以下两种化学反应:①葡萄糖使硫酸铜或高铁氧化物产生还原反应;②葡萄糖与葡萄糖氧化酶相互作用。其中,氧化酶法更特异。在通常情况下,血糖是指血清(或血浆)中的葡萄糖含量,以mmol/L或mg/dl计。
二、口服葡萄糖耐量试验(OGTT)
口服葡萄糖耐量试验是检查人体血糖调节功能的一种方法,是诊断糖尿病和糖耐量受损的最主要方法,应用十分广泛。
三、糖化血红蛋白
糖化血红蛋白(glycosylated hemoglobin,GHb)是血红蛋白A组分的某些特殊分子部位和葡萄糖经过缓慢而不可逆的非酶促反应结合而形成的,它反映8~12周前体内血糖的平均水平,并可能是造成糖尿病慢性并发症的一个重要致病因素。
一、糖尿病前期干预的目标和原则
糖尿病前期个体的干预目标是通过适当的干预方法使其血糖逆转为正常,至少是维持在糖尿病前期,从而预防或延缓其进展为糖尿病。干预原则应依据发生糖尿病的风险高低进行分层管理:①较高风险人群指IFG+IGT人群(无论是否合并其他的糖尿病危险因素),或者单纯IFG或IGT合并一种及以上的其他糖尿病危险因素者;②较低风险人群指单纯的IFG或IGT人群。生活方式干预应作为预防糖尿病的基石并贯穿于糖尿病前期干预的始终。
二、生活方式干预对糖尿病前期的影响
对于糖尿病前期患者,生活方式干预的主要目的是通过合理膳食和适度运动来预防或延缓糖尿病及其并发症的发生发展。生活方式干预能够预防糖尿病前期患者进展为糖尿病,并延缓糖尿病相关并发症的发生发展,以及心血管死亡和全因死亡风险,这些结果已经得到充分的验证。中国大庆糖尿病预防研究是全世界第一个证明生活方式干预可以预防糖尿病的研究,该研究表明,采用中等强度的生活方式干预,持续6年,IGT患者发生糖尿病的风险下降40%左右;随后芬兰糖尿病预防研究(DPS)显示,强化生活方式干预4年,糖尿病发病风险可下降58%;美国糖尿病预防计划(DPP)证实,强化生活方式干预3年,糖尿病发病风险下降58%。这三个糖尿病预防的里程碑研究还证明生活方式干预具有长期的后效应。大庆研究30年随访结果发现,6年生活方式干预可以使IGT人群糖尿病发病风险降低39%,心血管事件发生风险降低26%,微血管并发症风险降低35%,心血管死亡下降33%,全因死亡下降26%,糖尿病罹患时间推迟3.96年,预期寿命平均延长1.44年。美国DPP结局研究(DPPOS)21年的随访显示,生活方式干预能够继续降低糖尿病发病风险,但是未能降低主要终点(首次发生非致死性心梗、脑卒中、心血管死亡)和其他心血管结局(包括主要终点、因心力衰竭或不稳定性心绞痛住院、冠状动脉或外周血管血运重建、血管造影诊断冠心病、心电图诊断隐匿性心梗)的发生风险。研究者认为,这一结果可能与IGT和早期2型糖尿病患者本身心血管风险较低、延长随访期间应用降脂和降压药物,以及研究期间生活方式干预较弱有关,影响了生活方式干预措施对心血管的保护作用。DPP和DPS研究还发现,与年轻患者相比,生活方式干预能更有效地降低老年IGT患者的糖尿病发病风险,可能与老年患者的依从性更高有关。
合理膳食是生活方式干预的重要组成,如何设计膳食对糖尿病前期人群更有利呢?Ley等对前瞻性队列研究数据的荟萃分析发现,红肉、米饭和含糖饮料与糖尿病发病呈正相关,而绿叶蔬菜、乳制品、全谷物、咖啡、富含花青素的水果、酸奶、坚果、豆类、镁、维生素D、不饱和脂肪酸与2型糖尿病发病呈负相关。Ley等开展的随机对照试验同样发现,摄入蔬菜、水果和全谷物产品且含较少饱和脂肪酸的食物对预防2型糖尿病是有益的。前瞻性队列研究发现以植物性饮食为主的模式,如地中海饮食、DASH饮食和素食饮食模式与2型糖尿病发病风险较低有关。在PREDIMED试验中,心血管风险高危人群选择富含坚果或特级初榨橄榄油的地中海饮食,2型糖尿病发病率显著降低,这与体重减轻或身体活动无关,表明饮食模式的干预在预防2型糖尿病中的作用可能独立于体重变化。在SLIM和Newcastle研究中,坚持健康饮食也与较低的2型糖尿病发病风险相关。总而言之,饮食中少食用红肉、加工的肉类、糖和含糖饮料,多食用蔬菜、水果、豆类和全谷物制品对预防2型糖尿病有益。另外,研究发现进餐的频率和时间也可能对2型糖尿病发病有影响,不吃早餐可以增加2型糖尿病患病风险。有规律地吃早餐、主餐之间不吃零食是降低2型糖尿病风险的一种方式。DPS和EDIPS-Newcastle研究建议改善饮食质量,减少脂肪,尤其是饱和脂肪的摄入,总脂肪摄入量需<30%且饱和脂肪摄入量<10%。《中国成人糖尿病前期干预的专家共识》建议,烹饪时尽量采用植物油,保证不饱和脂肪酸的摄入(不饱和脂肪酸可能增加外周组织对胰岛素的敏感性,能够降低2型糖尿病的风险),适当进食粗粮等富含膳食纤维的食物,且应记录每日摄入总热量。每日总热量摄入的45%~60%应来自碳水化合物,15%~20%应来自蛋白质,25%~35%应来自脂肪。体重正常者按照饮食估算食谱,一日至少三餐,定时定量,主食、副食摄入量较均匀地分布在三餐中,一般按1/5、2/5、2/5或者1/3、1/3、1/3分配。肥胖者主食、副食摄入量需减少10%以上,同时加强体育锻炼。建议糖尿病前期个体限盐限酒:每日摄入盐不超过6g;一般不推荐饮酒,如果饮酒需限制饮酒量,而且要把酒的热量算入到每日总热量里(每克酒精可提供7kcal的热量),男性一天的酒精摄入量不超过25g,女性不超过15g(15g酒精相当于350ml啤酒、150ml葡萄酒或45ml蒸馏酒),每周饮酒不超过2次。李光伟教授基于大庆研究,提出简单易记的“500111”糖尿病防治法则:每天运动半小时,一周要运动5天;不喝含糖饮料;晚饭后不再吃东西;肥胖个体每顿饭要少吃1两主食;蔬菜每天至少要吃1斤;每周外出就餐最多1次。
根据对2型糖尿病危险因素的观察性研究以及体重减轻对葡萄糖代谢的显著有益影响,减轻体重被认为是预防2型糖尿病的重要方式。PREDIMED-plus试验显示,超重/肥胖的代谢综合征患者采用地中海式饮食和适度运动,可显著减轻体重,改善葡萄糖代谢、降低血清甘油三酯浓度、提高高密度脂蛋白、胆固醇和减少炎症因子。这些结果证实,包括身体活动在内的多因素方法在预防和治疗葡萄糖代谢紊乱方面是有效的。芬兰DPS研究证实,体重减轻>5%,每天至少30分钟中等体力活动或相当活动量,可预防或延缓2型糖尿病及其并发症的发生发展。美国DPP研究发现,体重每减轻1kg,糖尿病风险降低16%。749名IGT患者参与的EDIPSRCT研究,评估持续性体重减轻对预防糖尿病的重要性,数据来自DPS、SLIM和Newcastle三项研究,分析发现3年内持续体重减轻5%以上的个体患2型糖尿病的风险降低89%。在Lean等开展的2型糖尿病患者体重管理项目中,有36例(24%)糖尿病患者减重15kg以上,其中31例(86%)患者达到糖尿病缓解。在整个研究中,体重干预组68名(46%)患者和对照组6名(4%)患者实现糖尿病缓解。Malmo等开展的6年可行性研究中,对181名IGT与41名早期2型糖尿病的瑞典男性患者(平均BMI为27.0kg/m2)开展前瞻性研究,观察饮食和体育锻炼对2型糖尿病的预防作用。分配到生活方式干预组的患者接受物理治疗师监督的体育训练(包括健身操、步行、慢跑、足球和羽毛球,每周2次,每次60分钟),由医生和营养师提供饮食建议(增加膳食纤维和不饱和脂肪酸的摄入,减少糖和能量摄入)。最终接受生活方式干预的患者体重下降了2.3%~3.7%,未接受生活方式干预患者体重增加了0.5%~1.7%。经过6年的随访,生活方式干预组中75.8%的IGT患者恢复到正常糖耐量,53.8%早期2型糖尿病患者的糖尿病得到缓解,血糖的改善伴随着血压、血脂和高胰岛素血症的有利变化,以及葡萄糖刺激的早时相胰岛素分泌能力的恢复。美国糖尿病运动指南指出,体育锻炼在预防糖尿病中起着非常重要的作用,应作为改变生活方式的一部分,推荐至少每周进行150分钟中等至高强度的体育运动(推荐有氧运动联合抗阻运动),预防糖尿病发生。步行是最常见的有氧运动之一,2022年发表在Diabetes Care上的研究发现,糖尿病前期和糖尿病患者每日步行步数增加与全因死亡风险下降相关。在糖尿病前期患者中,与平均每天步行3 779步的受试者相比,平均每天步行10 678步者全因死亡率降低75%,该研究认为每日步行10 000步可能是使糖尿病前期和糖尿病患者全因死亡风险下降的最优步数。《中国成人糖尿病前期干预的专家共识》建议,对于超重或肥胖者,需使BMI达到或接近24kg/m2,或3~6个月内使初始体重至少下降5%,并长期维持,同时每日饮食总热量减少400~500kcal,饱和脂肪酸摄入占脂肪酸总摄入量的30%以下,推荐有氧运动和抗阻运动的联合运动干预,多样的运动形式也避免了运动干预的单一性,有利于增强个体对运动干预的依从性。同时,当患者获得适当的工具并得到临床医生的支持时,他们更有可能参与健康行为。例如,实时动态血糖监测系统(real-time continuous glucose monitoring,RT-CGM)目前已被证明可以通过帮助糖尿病患者了解食物和活动后的血糖反应,为糖尿病患者提供关于食物选择和体力活动的即时反馈,可增强对血糖的控制。此外,有经济条件或健康需求者可选择健康管理机构、俱乐部、小组管理或家庭互助等多种形式,以提高生活方式干预的效果。值得注意的是,有些糖尿病前期个体同时已伴有高血压、ASCVD等合并症或并发症,其运动干预应该在专业人员指导下采用个体化的运动处方。













