动脉粥样硬化是累及大动脉导致大动脉狭窄、形成粥样斑块的一种全身性病变。颈动脉是脑部血液供应的主要源动脉,也是动脉粥样硬化的好发部位,颈动脉粥样硬化可导致脑部缺血,甚至引起严重的脑卒中,因此,颈动脉粥样硬化是脑血管病的重要危险因素,颈动脉粥样硬化的存在与程度在某种程度上也能够反映全身大动脉粥样硬化的存在和程度。另外,颈动脉位置表浅,易于探测,因此是临床发现动脉粥样硬化的窗口。随着颈部血管彩超、磁共振血管成像等检查手段的普遍应用,对颈动脉粥样硬化的认识不断加深,诊断率不断提高,也促进了对颈动脉粥样硬化造成血管狭窄的治疗手段的改进和经验积累。
动脉粥样硬化的发生与年龄、高血压、糖尿病、高脂血症、吸烟、高脂饮食、体力活动的缺乏、肥胖等相关,颈动脉作为全身动脉粥样硬化易累及的部位,同样也与上述危险因素相关。颈动脉粥样硬化最易发生在血流缓慢,易产生湍流、脂质成分易于沉积的部位,如颈动脉分叉处和颈内动脉起始段。
颈动脉粥样硬化导致脑缺血性损伤的病理机制:①动脉-动脉栓塞:栓子可以是粥样斑块基础上形成的附壁血栓脱落,或斑块本身破裂,粥样物质释放入血;②颈动脉粥样硬化造成血管腔狭窄,使狭窄远端的血流减少,当某些因素(如血压下降)造成血流动力学改变时,即可出现相应分布区脑形态和功能损伤症状;③动脉粥样硬化基础上形成血栓:动脉粥样硬化斑块表面破溃,激活凝血系统,进而导致附壁血栓形成,血栓堵塞相应血管出现缺血症状。脑缺血的产生与斑块本身结构和功能状态密切相关,斑块的稳定性较之斑块的体积有更大的临床意义。动脉-动脉栓塞可能是缺血性脑血管病最主要的病因,颈动脉粥样硬化斑块是脑循环动脉源性栓子的重要来源。
多种影像学检查方法均可检出颈动脉粥样硬化的存在,如颈动脉超声检查、颈部CT血管造影(CTA)、磁共振血管造影(MRA)、数字减影血管造影(DSA)等。
(一)颈动脉彩超
颈动脉彩超是目前公认的诊断、评估动脉粥样硬化较为经济、理想的手段。颈动脉位置表浅,斑块易于发现,通过细致的操作,多方向、多角度扫查,可检测颈动脉粥样硬化程度。临床血管彩超检查所能探及的部位是颈动脉分叉远近端4~6cm范围内,包括颈总动脉的远端1~1.5cm内、颈动脉分叉(球)部、颈内动脉近端1.5cm范围。指标主要是血管内膜及中层平滑肌的厚度(IMT)、颈动脉粥样硬化斑块积分(AS积分、crouse积分)、斑块特点等。
1.血管内膜及中层平滑肌的厚度(IMT)
正常颈动脉管壁的超声图像显示呈2条平行的强回声带被1条低回声或无回声带分离,即“双线征”,两线间距离即为IMT。目前,对于IMT的正常值尚无统一标准,一些研究常与对照组对比观察。
无对照组的参考标准为:正常:IMT≤0.8mm,内、中、外膜三条线清晰,至少3cm完整无中断,增厚IMT>1.0mm(多数认为内膜增厚>1.2mm为斑块形成)。其中IMT≤1.1mm为轻度增厚,1.1~1.2mm为中度增厚,>1.2mm为重度增厚(图2)。
2.颈动脉粥样硬化斑块积分
(1)AS积分
2分:超声表现正常,内、中、外膜清晰,至少连续3cm无超声中断;
4分:内、中膜粗糙,且IMT>1.0mm;
6分:有斑块形成,但无血流动力学紊乱,IMT>2.0mm;
8分:血管壁增厚,回声强,有血管内血流受阻。
(2)Crouse积分
将IMT>1.3mm视为斑块,不考虑多个斑块的长度,分别将同侧各个孤立性斑块的最大厚度相加,得到该侧颈动脉斑块积分,双侧颈动脉斑块积分之和为斑块总积分。
一般认为轻度狭窄<50%,中度狭窄≥50%,≤70%,重度狭窄>70%(图3)。
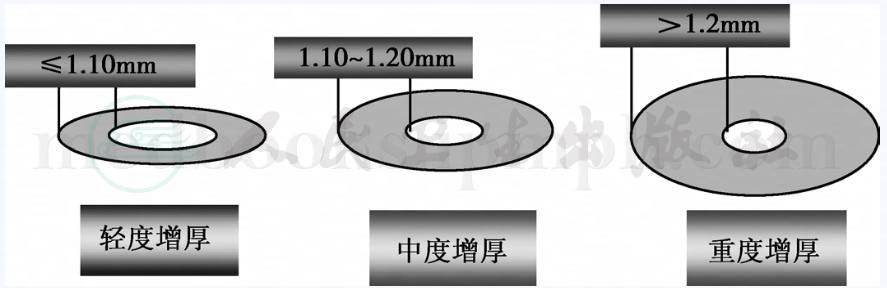
图2 血管内膜及中层平滑肌的厚度(IMT)
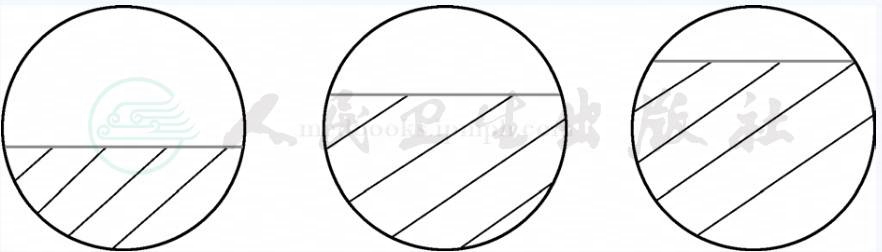
图3 血管狭窄模式图
3.斑块特点
(1)根据回声特点将斑块分为
①低回声斑块:脂质、出血或血液成分含量高,而胶原成分有限,这样的斑块易于脱落入血液循环中引发缺血性血管事件;②高回声斑块:胶原成分较多或存在钙化,而脂质成分较少,这样的斑块不容易破裂及脱落;③等回声斑块:介于低回声及高回声斑块之间。
(2)根据斑块的形态学特性分为
①规则型:以扁平形多见,表面光滑,呈弧线形突出于管腔,表面纤维帽呈细线状中等水平回声;②不规则型:表面不光滑,纤维帽不完整,表面回声不连续;③溃疡型:斑块表面纤维帽破裂,局部组织缺损,呈“火山口”样,血流向斑块内灌注。
(3)根据斑块内部回波性特点
斑块又被分为均质性与非均质性两种,均质性斑块主要由纤维组织构成,不易溃破因此比较稳定,而非均质斑块是指斑块内部强弱不等回声同时存在,往往由胶原、脂质、坏死组织、出血以及钙化等多种组织并存所造成,与继发性缺血性脑血管事件有关。
(二)影像学检查
头颈部MRA可无创的显示颈部动脉血管狭窄及血管内斑块。高分辨、多序列MRI不仅能准确评价颈动脉的狭窄程度,还能够清晰显示血管壁的细微结构,提供斑块形态学和血流动力学多方面的信息,定性和定量分析还有助于斑块稳定性的评估和病变进程的监测。其缺点是费用较为昂贵,信号的丢失及相应狭窄程度的夸大,有时难以鉴别高度狭窄与闭塞。
1.CTA
CTA是目前一种有效的无创性血管成像技术,在很大程度上可替代有创性DSA,其对血管狭窄的显示优于血管彩超,尤其是对颅内血管狭窄的显示更加明显,但由于其对斑块的显示不清,仅能显示钙化的斑块,故临床上与血管彩超同时检测可在一定程度上提高颈动脉粥样硬化的检出率。
2.数字减影血管造影(digitalsubtractionangiography,DSA)
DSA仍然是判断颈动脉狭窄的金标准,在选择是否采用手术治疗和确定何种手术治疗方案时,多数患者仍需做DSA,DSA对血管狭窄的判断有很高的准确性,缺点是有创,费用昂贵、对于斑块性质辨别能力差。
1.内科治疗
主要是阻止动脉粥样硬化的进一步进展及手术后病变的复发,防止脑缺血的发生。包括生活方式的改善、危险因素的控制及药物治疗。
改善生活方式:包括合理膳食、少食高脂及高盐食物,适当的体力劳动和体育活动、减轻体重、戒烟等。
危险因素的控制:首先应寻找动脉粥样硬化的危险因素,有针对性进行内科治疗,如治疗高血压、血脂紊乱、糖尿病等。调整血脂具有重要的意义。正常人群血脂测定应每2~5年1次,40岁以上人群至少每年进行一次。应进行治疗性饮食改变,人体中胆固醇主要来自摄入的动物肉,特别是动物内脏(肝、胰、脑)、蛋黄,某些贝壳类(如虾)也含丰富的胆固醇,但不及蛋黄及动物内脏的含量高。应尽可能减少摄入胆固醇;对胆固醇水平升高的高危患者,采取强有力的药物干预,使血液中胆固醇水平降低,尤其是低密度脂蛋白胆固醇(LDL-C)是降脂治疗的首要目标,首选他汀类药物。降脂目标:中危患者LDL-C<3.37mmol/L;高危患者(冠心病或冠心病等危险因素)LDL-C<2.59mmol/L;极高危患者(急性冠脉综合征或缺血性心血管病合并糖尿病)LDL-C<2.07mmol/L。
对于存在颈动脉粥样硬化的患者血压控制方面应慎重,尤其是对于存在颈部动脉狭窄的患者,因为血管狭窄明显的患者过度强调血压达标可能导致颅内血管血流动力学改变,使相应供血区低灌注,出现严重的脑卒中。
抗血小板聚集:阻止动脉粥样硬化斑块表面形成血栓,防止缺血性脑血管病发生,最为广泛使用的为抗血小板聚集药物。抗血小板聚集药物的选择以单药治疗为主,氯吡格雷(75mg/d)、阿司匹林(50~325mg/d)都可以作为首选药物,不推荐常规应用双重抗血小板治疗。但对于有急性冠状动脉疾病(例如不稳定型心绞痛、无Q波心肌梗死)或近期有支架成形术的患者,推荐联合应用氯吡格雷和阿司匹林。但如有粥样硬化斑块出血倾向,应禁用或慎用抗血小板药物。
2.颈动脉内膜切除术
颈动脉内膜切除术(CEA)是切除增厚的颈动脉内膜粥样硬化斑块以预防斑块脱落引起卒中。自1953年DeBakey首次成功报道CEA以来,随着技术的不断改进及多中心大规模临床研究(如北美NASCET和ECST试验)的证实,目前认为,CEA对于症状性颈动脉粥样硬化患者,尤其是严重狭窄者(70%~90%)是不可替代的“金标准”。CEA不仅减少了脑血管病的发病率,也降低了因反复发作脑缺血而增加的医疗费用。
20世纪90年代美国心脏协会对于CEA提出了详细的手术指征:确定的绝对指征包括:①6个月内1次或多次短暂性脑缺血发作,表现为24小时内明显的局灶性神经功能缺损或单盲,且颈动脉狭窄程度≥70%;②6个月内1次或多次轻度非致残性卒中,症状或体征持续超过24小时,且颈动脉狭窄程度≥70%。相对指征包括:①无症状性颈动脉狭窄≥70%;②有症状或无症状性颈动脉狭窄<70%,但影像学检查提示狭窄病变处于不稳定状态,如狭窄表面不光整、溃疡或有血栓形成;③有症状性的CEA术后严重再狭窄。
中国缺血性卒中/短暂性脑缺血发作二级预防指南(2010)推荐的CEA指征是:①症状性颈动脉狭窄70%~99%的患者;②症状性颈动脉狭窄50%~69%的患者,根据患者的年龄、性别、伴发疾病及首发症状严重程度等实施CEA,可能最适用于近期(2周内)出现半球症状、男性、年龄≥75岁的患者;③建议在最近一次缺血事件发生后2周内施行CEA;④不建议给颈动脉狭窄<50%的患者施行CEA;⑤建议术后继续抗血小板治疗。
3.介入治疗
颈动脉介入治疗主要指颈动脉扩张支架成形术(carotid angioplasty and stenting,CAS),自Kerbero等于1980年完成第1例血管腔内成形术后,支架技术的应用逐渐增多,其优点是可解决血管狭窄的问题,恢复缺血区的供血,且目前此项技术越来越成熟,可达到的手术部位逐渐深入,同时还可使用保护伞防止斑块脱落,但手术后仍然存在再狭窄问题,且远期疗效尚不肯定。
CAS的适应证包括:①双侧颈动脉狭窄(>70%);②一侧颈动脉狭窄,对侧颈动脉闭塞;③来自对侧血管的交叉血流不畅;④多支血管病变,如伴有椎动脉和无名动脉闭塞;⑤颈总动脉伴颈内动脉狭窄;⑥CEA术后复发性狭窄。一般认为如有CEA禁忌证或手术不能到达、CEA早期再狭窄可考虑行CAS,而对于高龄患者应慎重。
中国缺血性卒中/短暂性脑缺血发作二级预防指南(2010)推荐:
(1)对于症状性颈动脉高度狭窄(>70%)的患者,无条件做CEA时,可考虑行CAS。如果有CEA禁忌证或手术不能到达、CEA后早期再狭窄、放疗后狭窄,可考虑行CAS。对于高龄患者行CAS要慎重。
(2)症状性颅内动脉狭窄患者行血管内治疗可能有效。
(3)支架置入术前即给予氯吡格雷和阿司匹林联用,持续至术后至少1个月,之后单独使用氯吡格雷至少12个月。













