中文别名 :主动脉瓣狭窄
主动脉瓣狭窄可分先天性和后天性两种。后天性主动脉瓣狭窄多继发于风湿热和动脉粥样硬化,但小儿动脉粥样硬化罕见。风湿性心脏病形成主动脉瓣狭窄往往在风湿热反复发作多年之后,所以儿科所见的主动脉瓣狭窄多为先天性。先天性动脉瓣狭窄占先天性心脏病的3%~6%,男性多于女性,男女比例约4∶1。由于不少病例较轻,症状出现迟,不需作手术,因此需心导管检查及介入治疗的主动脉瓣狭窄较少。上海交通大学医学院附属新华医院、上海儿童医学中心经心导管和心血管造影检查的先天性心脏病病例中占2.3%。
主动脉狭窄是一种全身性疾患,发生在大、中动脉,涉及主动脉及其远侧的主干动脉时,引起下肢等部位慢性缺血的临床表现。近年来随着疾病谱的变化,本病发生率有增高趋势。往往与其他部位的动脉硬化性疾病同时存在。
病理分型
主动脉瓣狭窄可分为四种类型(图1)。
1.主动脉单瓣型。
2.主动脉二瓣型。
3.主动脉三瓣型。
4.其他 主动脉多瓣(4瓣、6瓣)和瓣环狭窄等。
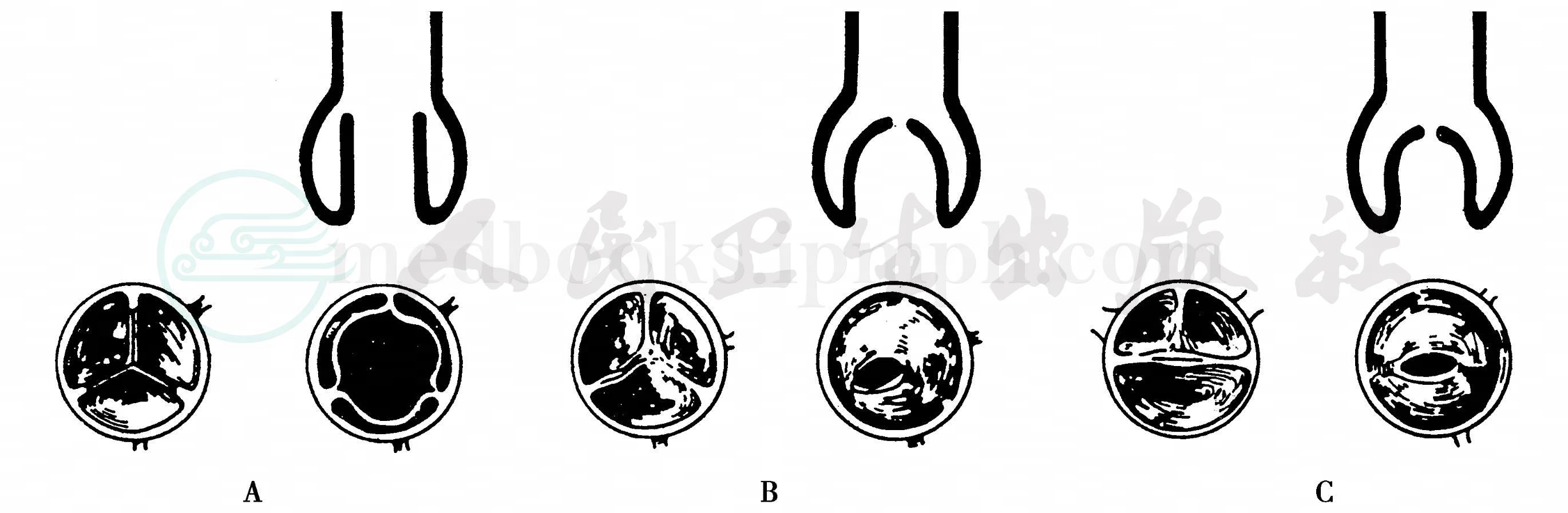
图1 主动脉瓣狭窄瓣膜形态示意图
A.正常主动脉瓣;B.单瓣主动脉瓣;C.二瓣主动脉瓣。
正常的主动脉瓣由三个半月形状的瓣膜组成,称为半月瓣。三个瓣膜的游离缘互相对合,均匀对称,在瓣膜关闭时相互重叠。先天性主动脉瓣狭窄的瓣膜游离缘有不同程度的互相融合,有些瓣膜融合成圆顶状,瓣孔呈圆形或椭圆形,开口在中央或偏心开口。瓣膜数可为单瓣、二瓣、三瓣或多瓣。各种类型的主动脉瓣狭窄的共同之处为瓣口狭小,瓣膜增厚,左心室向心性肥厚及升主动脉狭窄后扩张。
最常见的主动脉瓣膜畸形为二瓣畸形。但并非所有的主动脉瓣二瓣畸形都能导致主动脉瓣狭窄,大多数主动脉二瓣畸形的瓣膜功能是正常的。70%的先天性主动脉瓣狭窄患者是二瓣畸形,其二个瓣叶大小并不相等,左瓣常大于右瓣,瓣膜常增厚和多余的瓣膜游离缘形成皱褶,造成主动脉瓣狭窄。
主动脉二瓣畸形有两种类型,一种是两个瓣叶位于左右二侧,交界连合呈前后走向,冠状动脉分别从两侧发出,有时在右面的瓣叶上有一不完全的缝隙。另一种二瓣畸形,两个瓣一个在前,一个在后,交界连合呈左右走向,冠状动脉从前窦发出,有时在前瓣存在一缝隙。二瓣的交界融合的瓣口呈鱼嘴状,常偏向一侧,由于快速血流的冲击使瓣膜增厚、纤维化、钙化,失去正常的启闭功能,导致不同程度的排血受阻。
约30%的先天性主动脉瓣狭窄是三瓣,三个瓣膜增厚,大小可不相等。当主动脉三个瓣叶的交界连合有融合、粘连时,使左心室收缩时,主动脉瓣不能完全开放,形成主动脉狭窄。单叶瓣、多叶瓣很少见。另外瓣环发育不良和瓣膜黏液性变也可导致瓣膜狭窄。
主动脉瓣狭窄因左心室后负荷增加,左室压力升高,左室心肌肥厚,在心功能代偿期,左室为向心性肥厚,左室腔缩小,尤其是左心室收缩末容积缩小较明显。部分重症主动脉瓣狭窄可有心内膜下心肌缺血。
主动脉瓣狭窄常见的伴随畸形有:主动脉缩窄、动脉导管未闭、肺动脉瓣狭窄、二尖瓣异常、主动脉瓣下狭窄、心内膜弹力纤维增生症、主动脉弓离断和主动脉瓣关闭不全等。
主动脉狭窄引起的基本血流动力学改变是由于左心室流出道梗阻,导致左室与主动脉收缩压间存在压力阶差,但压力阶差很少超过200mmHg。轻度狭窄可无明显血流动力学改变,随着病情发展,狭窄程度加重,血流动力学改变也更明显。有作者指出,正常人主动脉瓣口面积为2.5~3.0cm2,如瓣口面积小于0.8cm2,小儿的标准大致为每平方米体表面积小于0.65cm2或瓣口面积减少到原来正常的1/4即可发生明显的血流动力学改变。
1.左室后负荷加重
由于左心室流出道狭窄,左室排血时阻力增高,为克服排血阻力,左心室产生代偿性收缩压增高,严重者可达200~250mmHg,导致左心室肥厚,甚至扩大。
2.主动脉瓣狭窄前后产生收缩期压力阶差
压力阶差主要取决于狭窄面积和循环血量,在循环血量不变的状况下,收缩压的压力阶差与左心室收缩力和外周血管阻力有关。狭窄越严重,压力阶差越大。
3.左室顺应性降低
大多数主动脉狭窄患者,左室舒张末压在正常上限。但当左室舒张末压增高时,往往提示左心功能受损。由于严重主动脉瓣狭窄继发左室肥厚,心内膜呈弹力纤维增生而导致左心室收缩功能降低。当左室功能衰竭发生,心排量减少,左心室舒张末压、左房和肺血管压增高。
4.冠状动脉供血不足
(1)严重的主动脉瓣狭窄,左心室排血量减少及主动脉内压力降低,使冠状动脉灌注量减少。
(2)左心室收缩力增加,使心内膜心肌组织受压,冠状动脉灌注压增高,又因为左心室舒张末压增高,主动脉舒张压降低,使冠状动脉灌注量减少。
(3)左心室收缩时限延长,而舒张期时间缩短,使冠状动脉灌注时间也短。
(4)左心室收缩期负荷加重,心肌代谢和心肌耗氧量增加,形成相对缺血。
5.主动脉瓣狭窄的自然病程与狭窄的严重程度密切相关
重症病例未经治疗,常在生后早期夭折。当患儿存活继续成长时,心排量必须增加,但狭窄口并不因此而相应扩大,故左心室的收缩压加大,导致左心室与主动脉间的压差愈益增大,尤其当患儿生长较快的年龄阶段狭窄程度可自然加重。近十多年来临床研究表明,大约20%的患者在随访过程中,狭窄进行性加重而需介入或外科手术治疗。压差超过50mmHg有发生严重心律失常和猝死可能。
1.心电图
心电图表现与狭窄的严重程度有关。轻度狭窄心电图无明显改变,但正常或接近正常的心电图并不能完全排除严重狭窄。明显狭窄可表现为左室肥大,V1导联S波加深,V5导联R波振幅增高。但其程度不一定能反映狭窄的程度,左胸前导联的T波平坦或倒置与ST段的压低则反映狭窄的严重程度(图2)。
2.X线检查
心脏大小与形态改变与狭窄程度有关。轻度狭窄心脏大小正常,中度和重度狭窄则左室增大,严重狭窄左房亦增大,伴左心衰竭时右心室亦有增大,且肺野充血。升主动脉扩张是主动脉瓣狭窄的特征性X线表现,是主动脉瓣狭窄后扩张所致。
3.超声心动图检查
二维超声心动图可显示左室壁的厚度。胸骨旁左室长轴切面可观察到收缩期主动脉瓣回声增强,瓣膜明显增厚,活动受限和固定,瓣口呈圆顶状,并可显示主动脉瓣叶数目和左室的等容收缩时间延长。胸骨旁大动脉短轴切面观察瓣膜增厚和瓣膜交界有无粘连较清楚,以及瓣口有无偏心,在舒张期尚可测量瓣口面积大小。彩色多普勒超声可测得通过狭窄瓣膜后的主动脉内血流流速增快,测得最快流速峰值,根据简化的Bernoulli公式ΔP=4V2(ΔP为压力阶差mmHg,V为最大流速m/s)计算跨瓣口压力阶差,以估测狭窄严重程度并可显示是否存在主动脉瓣关闭不全。瓣膜狭窄前后的血液流速改变可计算跨瓣口压力阶差,估测狭窄严重程度。应用彩色多普勒超声检查可诊断是否存在主动脉瓣关闭不全。
4.心导管和心血管造影检查
由于彩色多普勒超声心动图能很好地观察到主动脉瓣的瓣叶数目、瓣膜形态、活动状况及估测狭窄程度,目前已很少经心导管和心血管造影检查来确定主动脉瓣狭窄的诊断和狭窄的严重程度。但应用经皮球囊主动脉瓣成形术介入法治疗主动脉瓣狭窄,术前必须进行心导管和心血管造影检查。逆行动脉插管左心导管检查,左心室收缩压明显升高,与主动脉收缩压间存在压力阶差,通过自左心室至升主动脉的连续压力曲线可区别狭窄的部位和狭窄的严重程度。左心室造影可见主动脉瓣增厚,左心室收缩时瓣膜不能完全开放,瓣叶向上形成拱形形态,被称为“幕顶征”或“鱼口征”,并可见到“射流征”,反映瓣口狭窄严重程度(图3)。主动脉根部造影可显示主动脉瓣的活动度,负性射流征,有无反流、瓣环大小和狭窄后的升主动脉的扩张情况。婴儿期主动脉逆行插管困难,可由右心插管经过卵圆孔至左房,再顺流入左室和升主动脉,测得左室压力,跨主动脉瓣压差和行左心室造影。
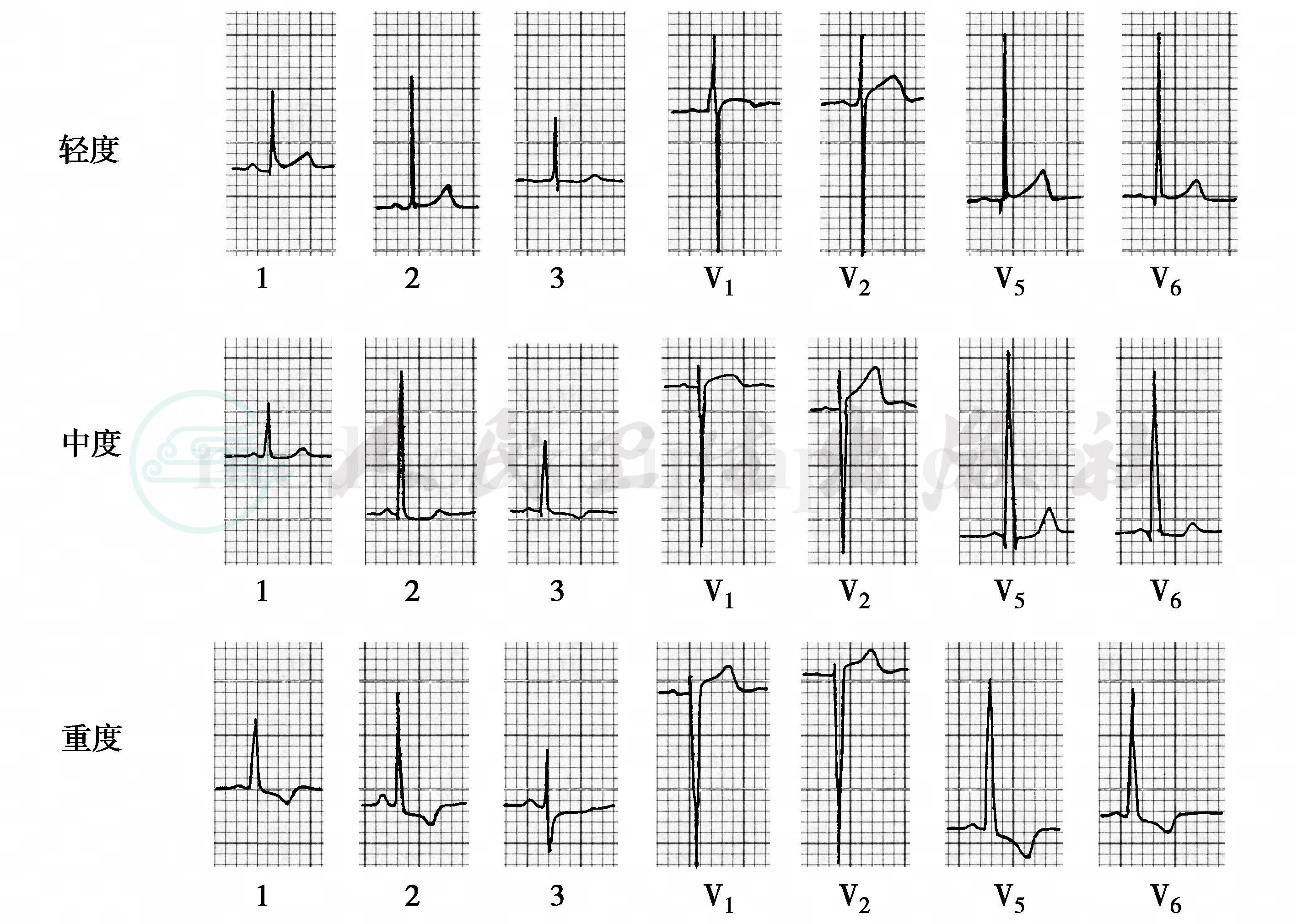
图2 主动脉瓣狭窄心电图
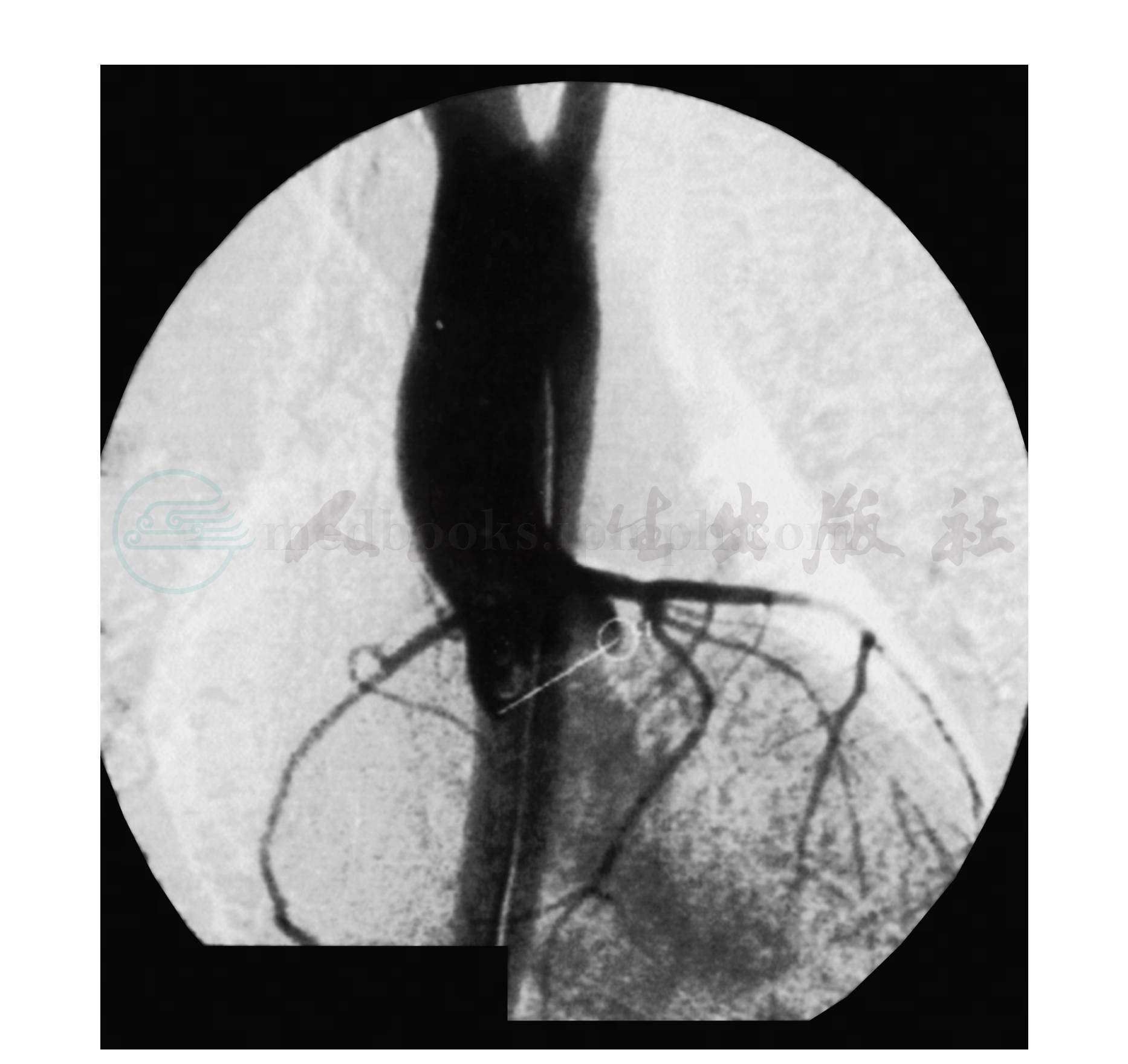
图3 主动脉瓣狭窄左心室造影
1.内科治疗
严重主动脉瓣狭窄患者需限制活动,避免参加竞争性体育运动。如有心力衰竭,洋地黄治疗效果不佳,可试用血管扩张剂。注意预防感染性心内膜炎。
2.介入性治疗
非瓣膜发育不良的主动脉瓣狭窄,瓣膜薄且活动良好,其跨瓣口压差50mmHg是球囊瓣膜成形术的指征。
合并严重心力衰竭的新生儿和小婴儿严重主动脉瓣狭窄球囊瓣膜成形术是首选的治疗方法。选择的球囊扩张导管的球囊直径应等于或略小于主动脉瓣环,以球囊/瓣环比率0.8~1.0最佳。一般评价球囊主动脉瓣扩张成形术成功的标准是:①跨主动脉瓣口压差下降50%以上;②主动脉瓣口面积增大25%以上。虽然主动脉瓣球囊扩张成形术的疗效还是很好的,但仍有部分病例在瓣膜成形术后出现主动脉瓣反流,且主动脉瓣球囊扩张成形术并发症较肺动脉瓣球囊扩张成形术多,仍需谨慎应用。
3.外科手术
左室与主动脉压差超过50mmHg应行手术治疗。外科手术的方法有主动脉瓣交界切开术和整形术,但远期随访仍发生钙化和再狭窄,故仍为姑息疗法。由于机械瓣置换主动脉瓣有不少并发症且需终生抗凝治疗,近二十年来开展的自体肺动脉瓣置换主动脉瓣(Ross手术)可望改善主动脉瓣狭窄的远期效果。













