色素失禁症(incontinentia pigmenti,IP)又称Bloch-Sulzberger综合征,是一种外胚叶异常的X连锁显性遗传病,因表皮中的黑色素无节制地进入真皮内而得名。男婴发病多于宫内死亡而流产,女婴发病临床症状表现多样,女性发病率高于男性,男女发病比约为1∶10。近年该病的基因研究获得重大突破,发现编码激活转录因子-κB(NF-κB)的IκB激酶(IKK)复合物的主要成分NF-κB基本调节因子(NEMO)的基因发生突变,NEMO的功能目前已经被详细描述。进一步研究发现NEMO的基因突变表现为4~10外显子中的T与A的缺失与移位,但也约有58.3%患者没有突变,主要考虑这些区域内出现假性遗传因子或遗传因子未能表达。既往也有IP致病基因曾分别被定位于Xp11和Xq28的研究报道。
本病临床表现多种多样,除皮肤损害外,还可累及牙齿(小牙、缺牙、锥形牙)、眼(视网膜损害)、头发(脱发)、中枢神经系统(抽搐、智力低下、脑积水)和骨骼系统(并指畸形)。部分患儿出生时或出生后不久发生皮肤损害,大多在3个月内出现,其损害的程度、部位和范围因个体差异有不同。男性IP患者如果宫内没有死亡而生存下来的话,其临床表现比女性更严重。IP皮肤损害一般分为四期:第一期为囊泡期,亦称炎症反应期;第二期为疣状皮疹期;第三期为色素沉着期;第四期为萎缩期,此期表现为皮肤苍白,斑状萎缩,色素减少,萎缩部位皮肤无毛发。
患儿,女,31个月,因“间断抽搐2年,发热3天,抽搐加重1天”入院。患儿2年前出现间断抽搐,每月发作1~2次,入院3天前出现发热,热峰39℃,呈稽留热,入院前1天抽搐加重,不能自行缓解,表现为意识丧失,双眼向右侧凝视,头转向右侧,牙关紧闭,嘴唇抖动,口吐沫,右上肢强直无抖动,无颜面发绀,无二便失禁,于我院门诊予患儿“水合氯醛”灌肠、吸氧后抽搐缓解,抽搐共持续约40分钟。患儿家族中无类似疾病史,父母身体健康,非近亲结婚,患儿尚有一兄长,无类似病史。
体格检查:镇静睡眠中,周身皮肤可见线条状、片状或网状褐色色素异常沉着样花纹,无出血点,牙齿参差不齐,右侧肢体肌力正常,左上肢肌力Ⅳ级,左下肢肌力Ⅲ级,四肢肌张力正常。追问患儿病史,新生儿期全身出现皮疹,起初皮疹呈水疱状,后出现苔藓样改变,最后出现色素沉着(图1)。
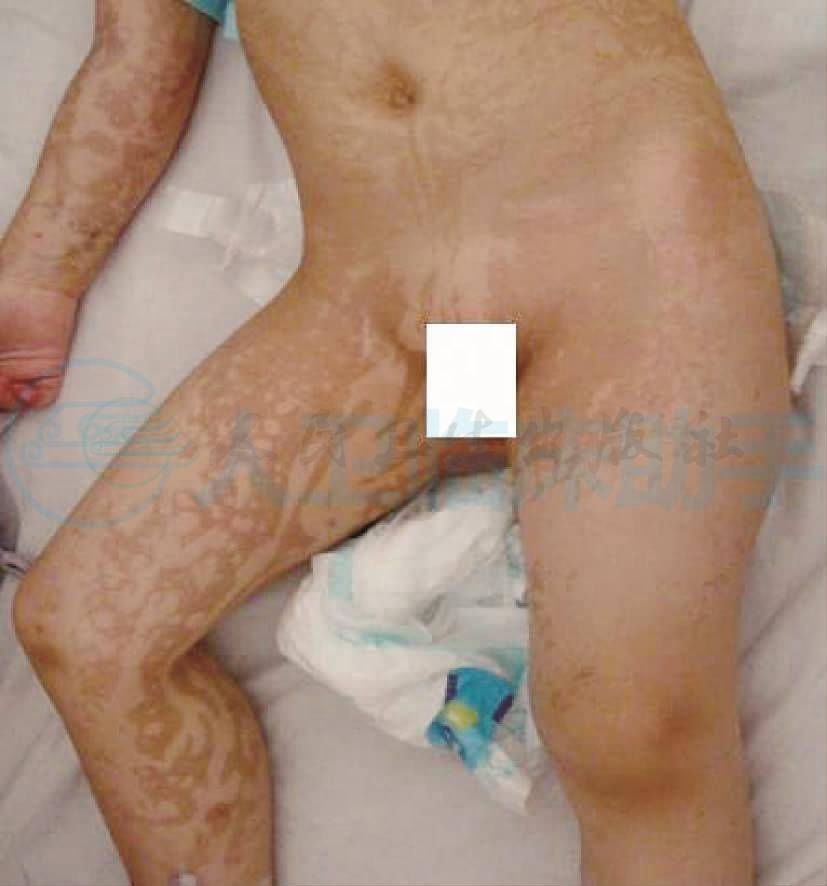
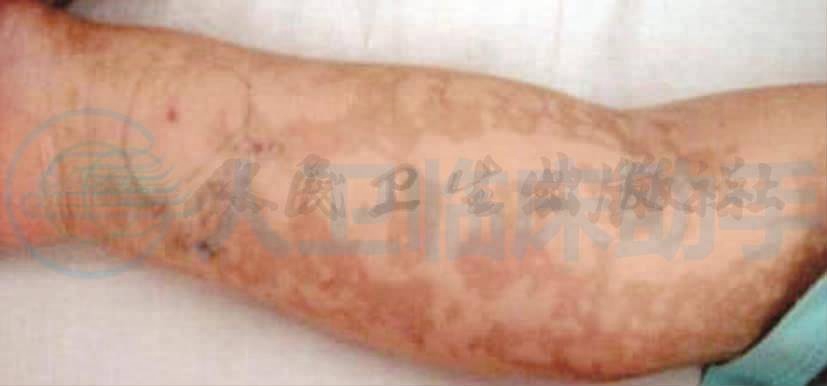
图1 患儿周身可见线条状片状或网状色素异常沉着样花纹
辅助检查:血清肺炎支原体IgM阴性;肝功:ALT 16.1U/L,AST 44.1U/L,心肌酶CK 538.6U/L,CK-MB 43U/L,血氨13.5μmol/L,血乳酸2.74mmol/L;血糖(空腹)8.61mmol/L;CRP 6.58mg/L,血清巨细胞病毒IgM抗体(-);单纯疱疹病毒IgM抗体(-);EB病毒IgM抗体(-);脑脊液检查:外观清亮、透明;白细胞5×106/L;氯化物111mmol/L,葡萄糖4.03mmol/L,蛋白0.6g/L;脑电图:正常脑电地形图;头磁共振:脑实质多发病变,脑炎或缺血性病变不除外,右顶枕叶脑软化灶,伴胶质增生(图2)。
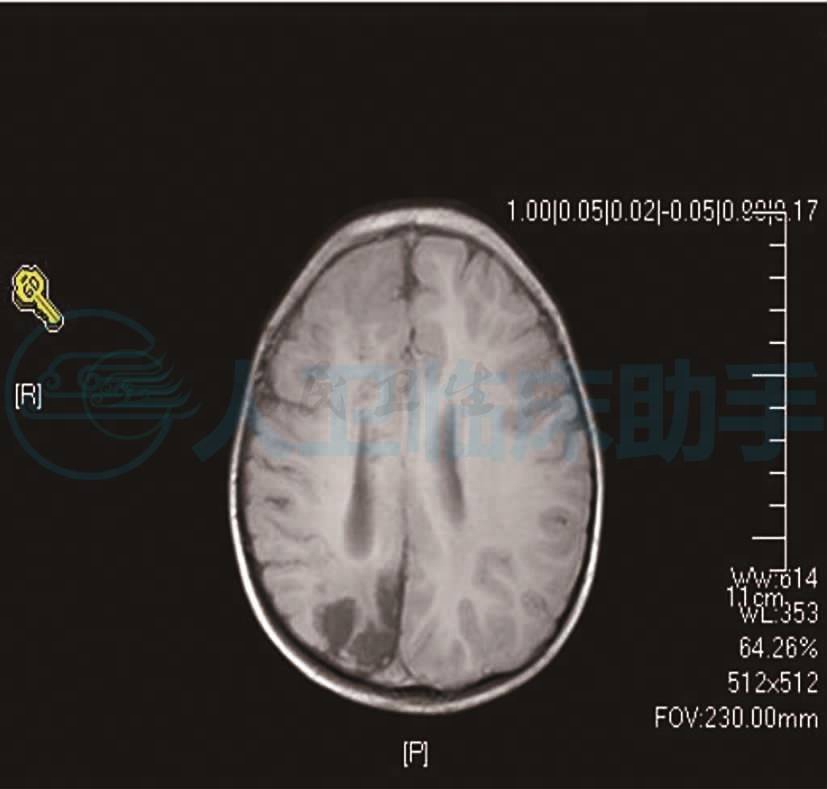

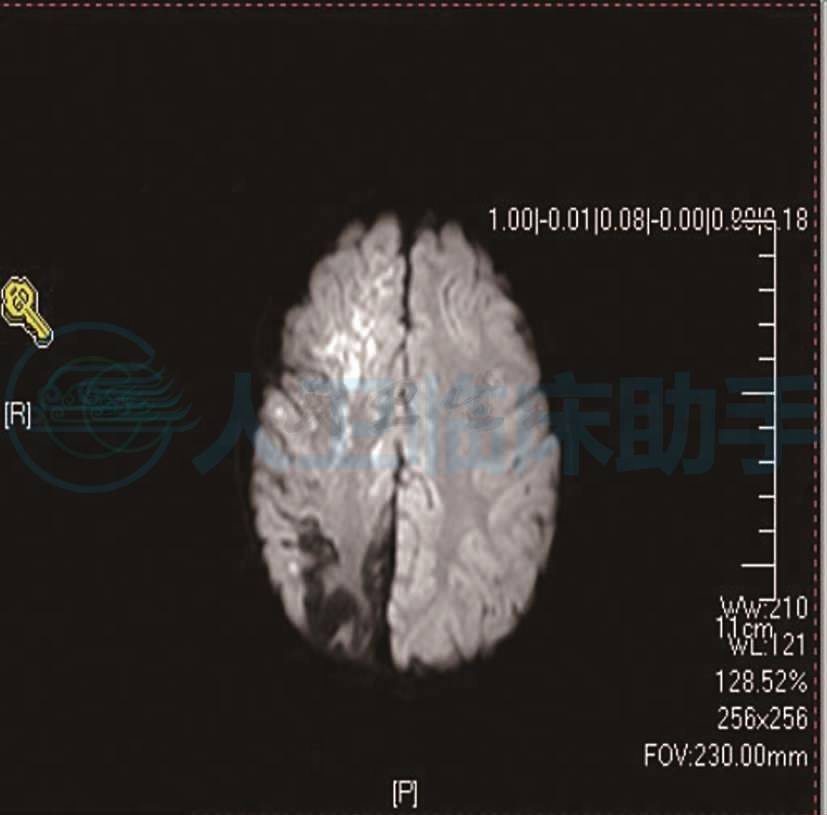
图2 各序列扫描显示:右侧颞顶枕叶见大片长T2信号,弥散成像,右侧枕叶呈现低信号影,双侧小脑半球、右侧大脑半球左侧枕顶颞叶见多发片状稍长T1、稍长T2信号影
该患儿曾3次住院,每次住院均表现为肢体活动障碍并伴有抽搐。
本次住院诊断:缺血性脑卒中、皮肤色素失禁症、继发性癫痫。
1.注意皮肤护理 非炎症期不需要特殊处理,炎症期处理非常关键。
2.抗感染治疗 根据病情需要给予必要的抗感染治疗,包括抗生素、抗病毒治疗。
3.鉴于患儿入院主要疾病是缺血性脑卒中,入院后给予降颅压、扩血管、营养神经药物等相关治疗。鉴于入院时距离发病已经超过24小时,没有给予患儿溶栓治疗。
4.第三次住院患儿主诉为“发热3天,抽搐加重1天”入院。因此,住院后给予止惊治疗。如抽搐不严重,单纯调整口服抗癫痫药物剂量配合临时止抽搐药物即可;癫痫持续状态时一般给予咪达唑仑、苯妥英钠、丙戊酸钠静脉注射或持续静点,同时还应该注意全身各脏器功能维持。
5.由于本病常合并其他系统受累,疾病过程中应注意排查,尽早给予全面、恰当治疗。













