自20世纪90年代以来,由于流动人口增加、不少国家对结核病的忽视等多种因素,结核病再度在全球范围内流行。WHO估计在2000—2020年,将有近10亿人新感染结核,其中2千万人将发展为结核病,350万人将死于结核病。中国是全球22个结核病高负担国家之一,2000年我国第四次全国结核病流行病学调查显示全国结核病疫情仍很严重,且下降缓慢。近1/2人口被结核分枝杆菌感染,其中儿童约占1/5。2005年,据中国疾病预防控制中心结核病预防控制中心统计,1992—2004年全国共登记新的痰涂片阳性的肺结核患者约248万例,其中0~14岁儿童新涂阳患者约为3万例,并且1996—2004年较1992—1995年明显增多。辽宁省及沈阳市的肺结核病发病率也呈上升趋势。2008年,全省新发肺结核患者3万余人,死亡1200余人。儿童(0~14岁)初次感染结核分枝杆菌后,就有可能发展成为严重结核(如结核性脑膜炎、血行播散性结核)和肺外结核,这些结核病病死率高,严重威胁儿童的生命健康。因此,分析婴幼儿结核病的临床表现有利于提高早期诊断率,降低临床误诊率。
1.病例1
患儿,男,5个月。以“咳嗽、腹泻20天,发热3天伴抽搐1次”为主诉入院。于入院前20天开始出现咳嗽、咳痰,同时排稀水样便,每天2~7 次,在当地医院诊断“支气管炎、肠炎”,静脉滴注先锋Ⅵ及口服药物,咳嗽缓解,但腹泻时好时坏。入院前3天发烧,体温不详,伴非喷射性呕吐,腹泻加重,无脓血便。入院当天发现患儿双眼凝视,门诊以“腹泻病、中毒性脑病”收入院。已接种卡介苗,否认结核病接触史。
体格检查:T 37.5℃,R 36次/min,P 120次/min,体重6kg,精神不振,皮肤弹性稍差,前囟张力不高,枕秃(+),双瞳孔等大正圆,光反应灵敏,咽部略充血,双肺可闻及少许痰鸣。心律齐,心率120次/min,腹平软,肝、脾未触及。
辅助检查:血气分析pH 7.51,PaCO2 7.5kPa (56mmHg),PaO2 10.7kPa(80mmHg),HCO3-46mmol/L,血钠130mmol/L,钾3.6mmol/L,氯92mmol/L,血清钙0.87mmol/L,提示:低钠、低钙和低氯血症及失代偿性代谢性碱中毒;X线胸片:双肺中下野散在小片状模糊影,双肺透过度低,右膈肋角不清,X线诊断双侧支气管肺炎;血常规:WBC 5.4×109/L,L 32%,N 62%,Hb 89g/L,PLT 47×109/L,ESR 20mmH2O/h,TB-PCR阴性,PPD试验阴性。
入院诊断:急性重型支气管肺炎、维生素D缺乏手足搐搦症、腹泻病伴中度脱水、低钠血症、低钙血症、低氯血症、失代偿性代谢性碱中毒。
患儿于入院当晚出现烦躁不安、喘息、喉鸣,三凹征明显,心率快,心率187次/min,由普通病房转入PICU进行心电、呼吸及血氧监测。入院第3天患儿呼吸急促(78次/min),间断有小抽搐,头涵吸氧下呼吸困难,发绀不缓解,经皮氧饱和度下降至76%,血气提示有Ⅱ型呼吸衰竭,给予气管插管、气囊加温湿化吸氧(因经济困难家长拒绝上呼吸机),头孢哌酮/舒巴坦钠抗感染,强心、利尿、镇静。于入院第4天因呼吸困难明显缓解,拔出气管插管。但拔管后仍有吸气性呼吸困难,呼吸浅快,伴有肢体局部水肿。化验血清钙已恢复正常(2.36mmol/L),复查胸片双肺弥漫性密集斑片影、肺尖及双肺外带边缘均可见小斑片影、边缘模糊、左膈肋角变钝,疑似急性粟粒型肺结核。复查痰TB-PCR阴性,PPD试验阴性, ESR正常,同时请结核病院会诊排除结核感染,继续按肺炎抗感染及对症治疗。因患儿呼吸困难进行性加重,再次行气管插管、气囊加温湿化吸氧使呼吸困难缓解。但病情恶化,患儿出现昏迷,前囟膨隆,双瞳孔不等大,对光反应消失,考虑颅内感染,行腰穿。CSF常规:黄色微浊,潘氏试验强阳性,WBC 10.5×109/L,L 55%,N 45%;生化:葡萄糖1.2mmol/L,蛋白8.4g/L,氯化物88.5mmol/L;TB-PCR核酸系列分析TB 5.71×105。符合结核性脑膜炎改变,因病情危重,家长放弃治疗,住院第6天死亡。
死亡诊断:急性粟粒型肺结核、结核性脑膜炎、Ⅱ型呼吸衰竭。
2.病例2
患儿,女,15个月。以“不规则发热、轻咳”为主诉入院。入院前10天发烧,T 37.6~38.4℃,轻咳,在当地摄X线胸片诊断“支气管肺炎”,给予静脉滴注青霉素、先锋Ⅵ7天无好,转来中国医科大学附属盛京医院,门诊以“支气管肺炎”收入院。体格检查:T 37.8℃,P 108次/min,R 48次/min,体重12kg,营养发育正常,精神状态正常,双肺散在中小湿啰音,心脏听诊无异常,腹平软,肝脾不大,四肢肌力、肌张力正常,脑膜刺激征阴性。
辅助检查:血常规WBC 6.8×109/L,L 58%, N 40%,ESR 12mmH2O/h,PPD试验阳性;胸片双肺中下野散在斑片状阴影,膈肋角清晰。
入院诊断:急性支气管肺炎。
入院后静脉滴注头孢抗感染治疗5天,患儿咳嗽略好转,双肺湿啰音消失,但发热仍不退,复查胸片双肺片状影略有吸收,但肺门影浓。追问病史患儿外祖父有肺结核病史并与患儿有密切接触史,母诉出生后已接种卡介苗,但检查局部皮肤无明显卡介苗瘢痕。于入院第4~7天患儿渐出现性情烦躁易激惹,继之嗜睡,呕吐2次/天,非喷射状。查体无颅神经受累,脑膜刺激征阴性。疑似患儿肺结核合并结核性脑膜炎,行腰穿。脑脊液:外观白色微混浊,WBC 3.56×109/L,L 67%,N 33%;葡萄糖1.6mmol/L,蛋白5.4g/L,氯化物108.6mmol/L, CSF留置24小时有网状薄膜形成,留膜涂片找抗酸杆菌阳性,证实为结核性脑膜炎,转结核病院治疗。
3.病例3 患儿,男,4个月。以“不规则发热伴咳嗽20天,高热伴呼吸困难2天”为主诉入院。入院前20天发热,T 37.5℃左右,声咳,当地医院静脉滴注先锋Ⅴ,无好转,近2天突然高热、呼吸困难、青紫收入院。
体格检查:T 39.8℃,P 184次/min,R 62次/min,营养略差,昏睡,呻吟,口围发绀,面色、指(趾)端青紫,有鼻扇,三凹征明显,双肺背部密集细小湿啰音,心音低钝,心率184次/min,肝肋下6cm,剑突下4cm,脾肋下3cm,质Ⅱ°硬,神经系统正常。
辅助检查:血常规WBC 24.0×109/L,N 82%, L 7%,中性粒细胞内可见中毒颗粒;X线胸片:双肺弥漫性透过度减低,呈“白肺”,支气管充气征阳性;血气:pH 7.15,PaCO2 10.7kPa(80mmHg),PaO2 4.3kPa(32mmHg)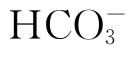 27mmol/L。
27mmol/L。
入院诊断:急性重型支气管肺炎、急性呼吸窘迫综合征(ARDS)、败血症、心力衰竭。
收入PICU后,患儿经呼吸机辅助治疗及抗感染,使呼吸困难缓解。复查胸片双肺透过度好转,但可见弥漫性、分布均匀、大小不等、界限模糊斑片影。追问病史,患儿未接种卡介苗,父亲有骨结核病史,患儿ESR 70mmH2O,疑诊粟粒型肺结核。但PPD阴性,3次气管内吸痰均未找到抗酸杆菌,结核病院会诊未能确诊结核病。于入院24小时后患儿呼吸困难再次加重,处于浅昏迷,前囟张力稍高,未抽搐。肝、脾进行性增大,皮肤出现淤斑,针刺部位出血不止,DIC筛查阳性,治疗32小时,抢救无效死亡。
尸检结果报告:肺、肝、脾、肾上腺、甲状腺、胸腺见干酪样坏死,胸腺严重萎缩,淋巴细胞明显减少,肺脏有继发肺透明膜形成。
病理诊断:全身血行播散性结核病。
1.病例1
(1)因脱水、离子紊乱,故给予1∶1糖盐水250ml静脉滴注。
(2)血清钙低,双眼凝视,考虑有低钙抽搐,给予10%葡萄糖酸钙10ml加10%葡萄糖10ml静脉缓推。
(3)给予思密达1g,每天3次,加入15ml温开水中服,同时给予肠道微生态制剂调节胃肠生态平衡。
(4)阿莫西林(amoxycillin)0.25g每天2次静脉滴注,1天后因病情加重,当晚抗生素改为舒普深(头孢哌酮/舒巴坦钠)0.3g,每隔8小时一次,静脉注射。
(5)患儿于入院当晚病情加重由普通病房转入PICU进行心电、呼吸及血氧监测。入院第3天患儿呼吸急促,出现抽搐,头涵吸氧下呼吸困难,发绀不缓解,经皮氧饱和度下降至76%,血气提示有Ⅱ型呼吸衰竭,给予气管插管、气囊加温湿化吸氧(因经济原因家长拒绝呼吸及治疗),舒普深抗感染,强心、利尿、镇静。因病情危重,家长放弃治疗于次日死亡。
2.病例2
(1)按急性支气管肺炎给予头孢噻肟0.5g,每天2次静脉滴注,同时做痰细菌培养及血清病毒抗体测定。
(2)对症治疗:经治疗7天,出现性情暴躁,继之呕吐、嗜睡、抽搐,呕吐,给予20%甘露醇2.5ml/kg,每隔12小时一次,静脉快推降颅压,5%水合氯醛1ml/kg,必要时灌肠镇静止抽搐。
(3)因脑脊液化验证实为结核性脑膜炎于住院第9天转结核病院治疗。
3.病例3
(1)因患儿有ARDS收入PICU后立即气管插管呼吸机辅助通气,初调呼吸机参数:RR 40次/min, FiO20.8,PIP 20mmHg,PEEP 3mmHg,Ti 0.68 秒,于呼吸机治疗10小时,发绀明显缓解,经皮氧饱和度100%,血气各项指标均恢复正常,遂下调呼吸机参数。复查胸片双肺透过度好转,但可见弥漫、分布均匀、大小不等、界限模糊斑片影。
(2)抗感染:舒普深(头孢哌酮/舒巴坦钠)每次50mg/kg,每隔8小时一次静脉滴注。
(3)结合前后两次胸片改变,患儿虽经呼吸机辅助治疗及抗感染,使呼吸困难缓解,但胸片广泛弥漫性斑片及结节影不能用肺炎合并ARDS来解释,且ESR明显增快(70mmH2O),追问病史,患儿未接种卡介苗,父亲有骨结核病史,虽然PPD阴性,3次气管内吸痰找抗酸杆菌均阴性,疑诊粟粒型肺结核,故请结核病院会诊进一步诊治。
(4)于入院24小时后患儿呼吸困难再次加重,上调呼吸机参数无好转,处于浅昏迷,前囟张力稍高,未抽搐,给予20%甘露醇2.5ml/kg,每隔8小时一次,静脉快推降颅压。肝、脾进行性增大,皮肤出现淤斑,针刺部位出血不止,DIC筛查阳性,给予肝素30U/kg静脉注射,同时输注新鲜冷冻血浆10ml/kg。治疗32小时,抢救无效死亡。













