气管、支气管异物为耳鼻咽喉科常见急危疾病之一,多见于5岁以下儿童,严重性取决于异物的性质和造成气道阻塞的程度,轻者可致肺部损害,重者可窒息死亡。80%发生于儿童,3岁以下儿童占65%。异物分内源性和外源性。内源性异物乃因呼吸道炎症发生的假膜、干痂、血块、脓液、呕吐物等。外源性异物系经口吸入的各种物体。我们这里讨论的支气管异物是指外源性异物。根据典型异物吸入史、症状和检查,气管支气管异物的临床诊断并不十分困难。但因本病绝大多数发生在5岁以下儿童,自己不能正确陈诉病史,家属有时也未目睹异物吸入,往往不能提供真实确切的发病情况,而使气管支气管异物在临床诊断中较常发生误诊和漏诊。综合文献报告,平均误诊率在30%左右。
1.病例1
患儿,女,8岁,以“间断喉部咝咝声伴间断咳嗽3个月余”为主诉入院。患儿于3个月前,无明显诱因出现喉部咝咝声,日间不明显,夜晚阵发性加重。患儿在3个月期间因咳喘咳痰反复就诊于当地多家医院,分别先后予布地奈德福莫特罗粉剂吸入,口服顺尔宁及丙卡特罗片,效果不明显;静脉滴注阿奇霉素6天,予头孢静脉输注共6天,患儿咳嗽症状无明显缓解,仍痰多。继续口服阿奇治疗共3天,患儿咳嗽及咳痰症状减轻。入院前患儿咳嗽症状再次明显,家长为求明确诊断及系统治疗,入院进一步诊治。患儿既往体健,无湿疹病史、无家族哮喘及过敏性疾病史。
入院查体:T 36.8℃,P 100次/min,R 24次/min,体重29kg;神志清楚,一般状态及反应可,发育良好。咽部无充血,扁桃体未见,颈软,呼吸平稳,双肺呼吸音粗,以右肺为主,心音有力,律齐,心率100次/min,各瓣膜听诊区未及病理性杂音。腹软,肝脾肋下未及,无压痛。四肢末梢凉,神经系统查体未见明显异常。
外院辅助检查:①肺功能检查:混合型通气功能障碍,小气道功能中度障碍;支气管舒张试验阳性。②血常规:WBC 6.63×109,L 51.3%,N 37.7%。③肺炎支原体:阴性。
2.病例2
患儿,男,1岁7个月,以“间断发热4天,咳嗽15天,加重伴喘息4天”为主诉入院。患儿15天前无明显诱因出现发热3天,每天发热3~4 次,同时伴有咳嗽,声咳有痰不易咳出,于当地医院予患儿静脉滴注头孢西丁钠4天后患儿热退,咳嗽减轻,但持续轻咳,入院前7天患儿咳嗽再次加重,入院前4天出现喘息,可闻及喉部“咝咝声”,在当地医院予患儿静脉滴注红霉素1天、甲强龙3天、沐舒坦3天,患儿咳嗽喘不见好转,昨天再次发热1次,家属为求进一步诊治入院治疗。
患儿病来精神状态可,饮食睡眠略差,二便正常。其母孕2产2,足月剖宫产,出生体重3.4kg,湿疹(+),有头孢过敏病史,无食物过敏史,门诊化验过敏原(食物不耐受):牛奶+++,西红柿++。否认家族哮喘病史及其他过敏性疾病病史。入院时查体:T 37.4℃,P 110次/min,R 20次/min,神志清楚,状态反应尚可,无脱水貌,周身皮肤未见出血点,浅表未触及肿大淋巴结,咽赤,未见疱疹,扁桃体1度肿大,无脓苔,颈软,双瞳孔等大正圆,D约3.0mm,对光反射灵敏,无发绀,鼻扇及三凹征(-),双肺听诊呼吸音粗,吸气相可闻及少许痰鸣音及干鸣音,呼气相可闻及少许喘鸣音,左肺呼吸音明显减弱,心音有力,律齐,各瓣膜听诊区未及杂音,腹软,肝脾肋下未触及,肠鸣音良好,四肢末梢温,肌张力正常,CRT<3秒,四肢无水肿,手足无脱皮,无疱疹,神经系统查体无阳性体征。
1.病例1
患儿入院后完善肺CT回报:①右肺中间段支气管及下叶基底段支气管干管壁钙化、管腔狭窄;右肺中叶支气管闭塞(分泌物潴留?)。②右肺中、下叶肺野透过度增高、肺叶体积增大,阻塞性肺过度充气或阻塞性肺气肿。③右肺上叶及左肺下叶基底段肺野透过度不均匀,小气道病变?
根据患儿肺CT的表现结合临床3个月的诊治过程考虑患儿不能除外气道异物和气道发育异常,因此给患儿完善肺CT+三维重建,结果回报右肺中叶支气管闭塞管腔狭窄下叶透过度增高,不能除外异物(图1),于入院第三天给患儿进行纤维支气管镜检查,于右支气管取出1.5cm× 1.0cm大小金属笔帽。患儿术后夜间咳嗽咳痰喉部丝丝响消失。术后观察3天,复查肺CT+三维重建(图2),出院。
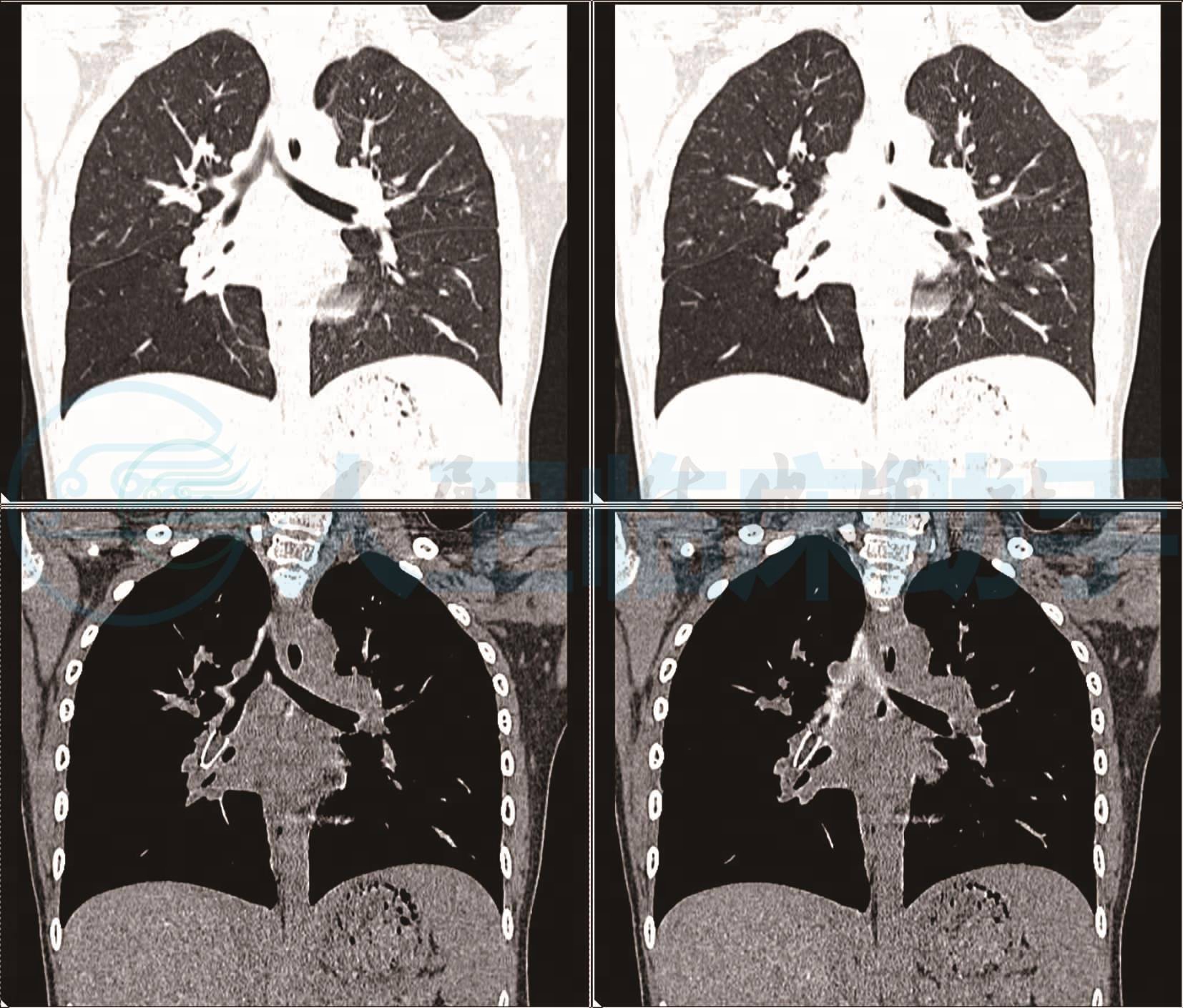
图1 肺CT+三维重建
右肺中间段支气管远端异物,伴远端阻塞性气肿及炎症。
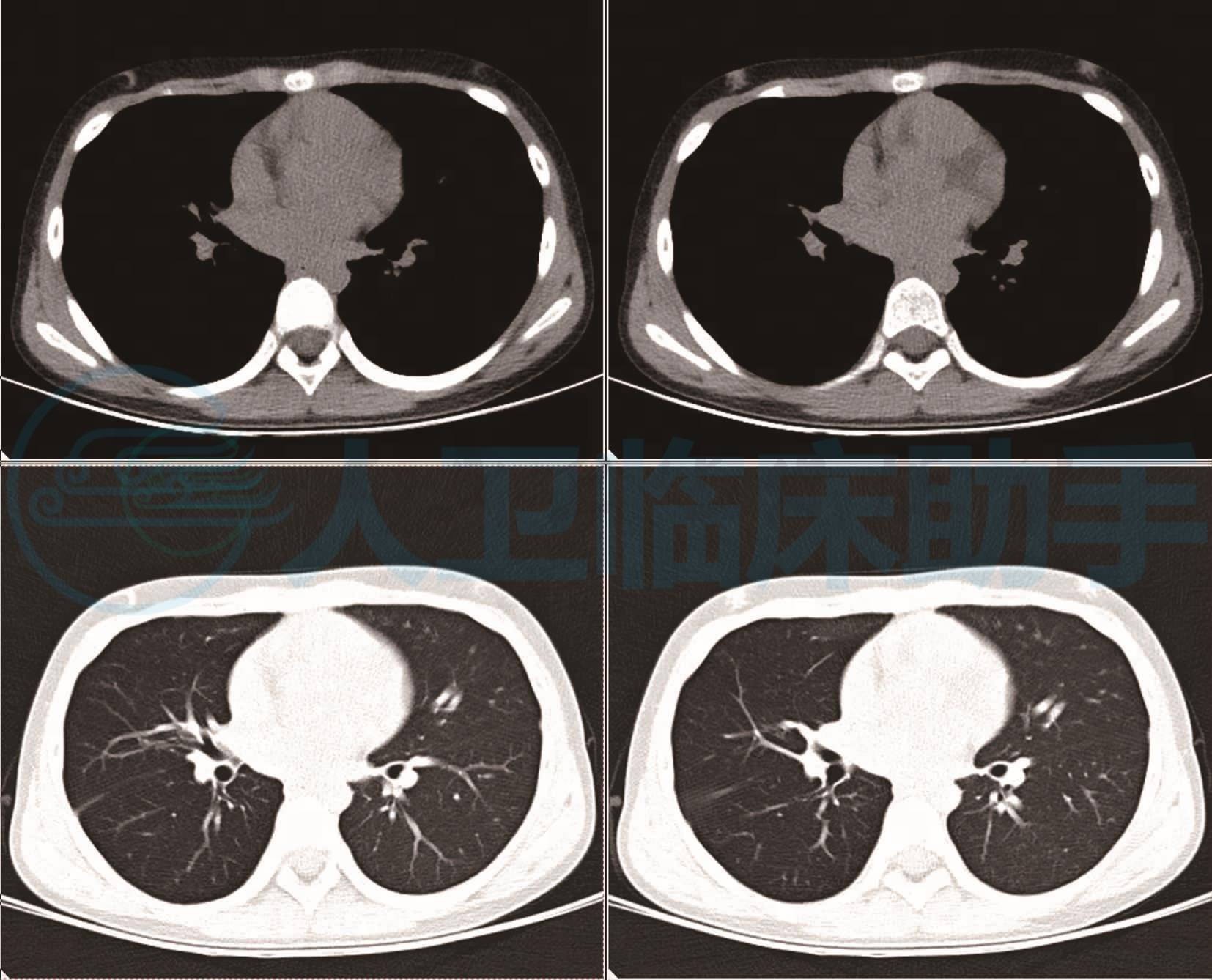
图2 肺部CT未见异常
右肺中间段支气管远端异物,伴远端阻塞性气肿及炎症。
2.病例2
根据患儿咳嗽2周,经抗感染治疗不见明显好转,发热后再次出现喘息,查体发现右肺呼吸音减弱,因此不能除外患儿肺部感染合并支气管异物,给予患儿立即完善肺CT+三维重建。肺CT回报:考虑左主支气管异物伴左肺阻塞性气肿。右肺及左肺上叶舌段炎症。于入院第三天给患儿进行纤维支气管镜检查,见左侧主支气管内白色异物影,完整取出,为1.0cm×1.0cm花生,复查无明显残留。检查右侧支气管,未见异物。患儿术后喘息消失,给予抗感染治疗5天,复查肺CT+三维重建。













