病例资料
患者,女性,38岁,机关干部。因“行为举止怪异2年余,记忆力减退1年”于2010年3 月15日收入院。
现病史:2008年初家人发现患者出现性格改变,对家人及亲朋好友态度冷淡、不友好,逐渐很少与人来往。在单位与同事和领导关系亦日趋僵化,同事反映患者经常出现与工作环境和场合不符的怪异行为举止,例如在正式会议上故意大声喧哗、穿着打扮亦不符合场景。而既往患者是机关干部,言谈、举止很得体。在家经常与小孩争食,有时趁人不备将自认为的“宝物”藏在冰箱内。逐渐出现主动言语少,表达能力下降,词汇贫乏。2009年开始出现记忆力减退并逐渐加重,以近记忆力减退为主,丢三落四。有时机械性重复、无目的性、刻板性地做同一件事或同一动作,注意力涣散、工作能力减退,失误频出,逐渐不能工作,辞职。有时情绪低落,经常哭泣,生活能力下降,逐渐发展至不能自理,不修边幅,邋遢、穿衣不知道正反。曾于当地按“抑郁症”“脑萎缩”治疗无效。目前生活不能自理,语言能力差,交流困难,主动言语少,不能按指令完成动作。
个人史、既往史:无特殊。
家族史:其父患“脑萎缩”,48岁去世。
入院查体:神志清楚,表情淡漠、略呆板,主动言语少,时间、地点定向力差,不知道日期,不能说出所处的地理位置、医院名称、所在楼层等,记忆力差,以近事遗忘为主,不能回忆当日所进食物,不能回忆近几日内发生的事和见过的人,计算力差,100-7 = 93-7 = ?。双下肢肌张力高,双侧病理征(+),双上肢伴随动作减少,行走时身体前倾,共济运动检查不合作。
辅助检查:当地医院头颅CT、MRI提示脑沟裂增宽、加深,余未见异常。
入院诊断
认知障碍待查
入院后辅助检查
血维生素B12、叶酸浓度正常,肝肾功能正常。甲状腺功能:TT3、TT4、FT3、FT4、TSH、TGAB、RT3均正常,TPOAB>1300.0IU/ml(0~70IU/ml)。甲状腺和腹部B超、胸片:未见异常。
脑电图:以慢波为主,可见单个尖波、棘波(右额、颞为著)。腰穿:脑脊液(CSF)压力170mmH2O,常规、生化正常。
最终诊断
额颞叶痴呆(frontotemporal dementia,FTD)
复查头颅MRI:外侧裂增宽、脑沟加深、脑室略增大,且以大脑前部萎缩为主,海马萎缩不明显(图1)。
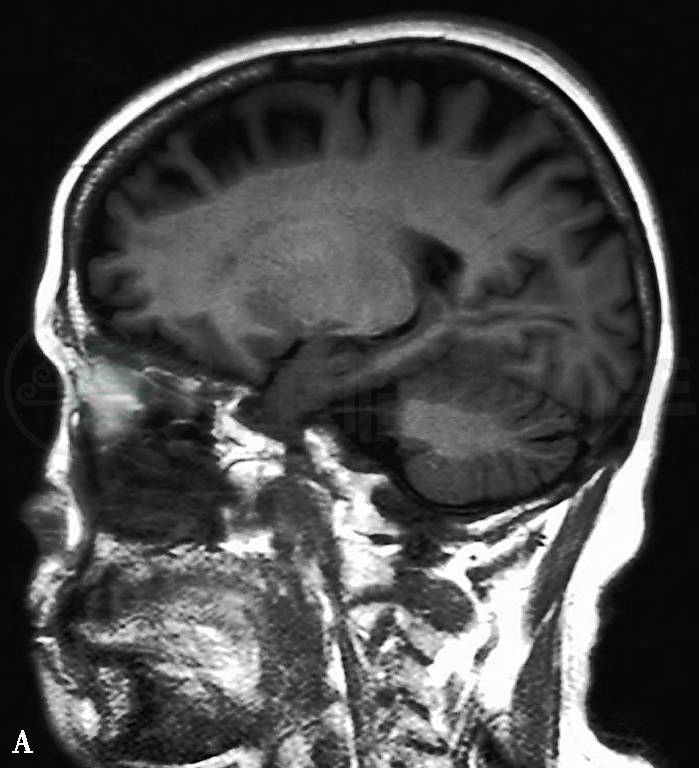
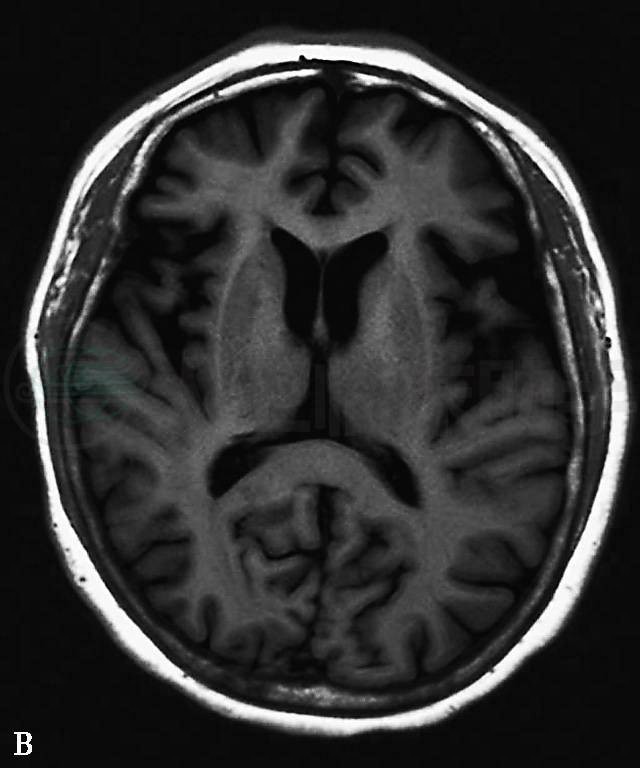
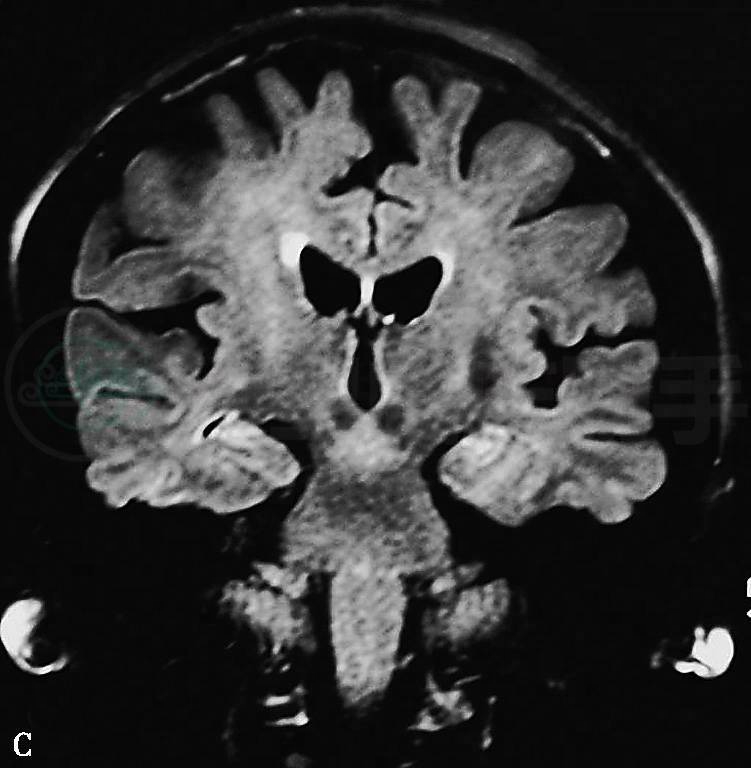
图1 头颅MRI:(A、B)T1WI矢状位及轴位显示脑萎缩以额颞叶为主,脑沟加深、增宽,大脑后部萎缩不明显,双侧脑室轻度扩张;(C)FLAIR像冠状位显示双侧海马萎缩不明显
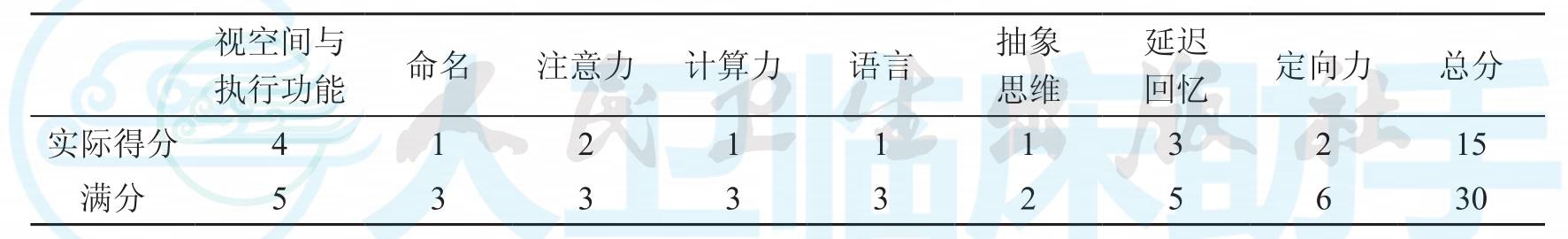
神经心理学测试:简易精神状态检查量表(MMSE)6分,汉密尔顿抑郁量表(HAMD)无抑郁,全面衰退量表(GDS)5级,ADL 48分,临床记忆:指向记忆3分,图像自由回忆2分,人面像回忆、无意义图形、联想回忆均为0分,总体印象:重度认知功能减退。蒙特利尔认知评估量表(MoCA)15分,具体见表1。
表1 MoCA量表评分情况
复查脑电图:同前无明显变化。因患者家属不同意进一步检查,头颅SPECT及脑活检未能进行。
2010年3月28日开始给予泼尼松60mg/d治疗,持续3周,直至2010年4月20日症状未见好转。













