病例资料
患者,男性,42岁。因“发作性右眼闪光感3次,进行性言语欠清3个月”于2011年5 月23日收入院。
现病史:患者于2011年2月2日无明显诱因发作4次右眼外侧视野闪光感,闪光呈红、黄、蓝三色,持续1分钟左右自行缓解。2月12日出现言语欠流利,就诊于北京某医院,行头颅MRI检查显示左侧顶叶皮质下缺血灶,左侧脑干长T1长T2信号,考虑为缺血性脑血管病,并给予阿司匹林口服治疗。闪光感未再发作,而言语不清进行性加重,并出现计算力、记忆力减退,书写缓慢等症状,为进一步诊治收入北京医院神经内科。
既往史:高血压病史10余年。无乙肝、结核病史。无输血及外伤、手术史。无药物过敏史。
个人史:吸烟史20余年,每日30支。饮酒史20余年,平均每日1两。
婚育史:适龄结婚,育有1子,妻儿体健。
家族史:否认家族遗传病史。
入院查体:神志清楚,言语欠流利,找词困难,听理解可,复述好。定向好,计算力可,书写稍困难,近记忆减退,反应稍慢。双眼裂等大,双瞳孔等大等圆,光反应好,双眼外展露白2mm,余各方向运动充分,鼻唇沟对称,软腭活动好,伸舌略偏左。四肢肌力5级,双上肢肌张力稍高,腱反射对称偏低,双侧病理征阴性。双手指鼻欠准,跟膝胫稳准,Romberg征(-),深浅感觉无异常。颈部无抵抗,脑膜刺激征(-)。
辅助检查:2011年3月10日头颅MRI(外院):左侧顶叶皮质下轻度缺血灶,左侧脑干长T1长T2病灶。2011年4月16日头颅MRI(北京医院):未见明显异常。2011年4月20 日24小时动态脑电图(北京医院):左侧后部导联散在中-高波幅尖波、尖慢波及慢活动。
入院诊断
1.症状性癫痫
2.言语欠流利原因待查,颅内感染及脑膜癌病待除外
入院后辅助检查
血常规:WBC 13.39×109/L,PLT 325×109/L,中性粒细胞78.4%,淋巴细胞14.7%,尿常规正常。血生化、甲状腺功能正常。血梅毒抗体测定(TPAB)阳性,艾滋病抗体(-)。
腰穿:脑脊液(CSF)压力150mmH2O,无色,Pandy试验(++),WBC 18/mm3,RBC 2/mm3,单核70%,多核30%。蛋白1482mg/L(150~450mg/L),糖正常,氯化物111.6mmol/L(120~130mmol/L)。涂片未找到细菌和真菌。
2011年5月25日脑电图示双侧额颞部多发的单个棘波、棘慢波、尖波。5月26日头颅MRI平扫示双侧海马、岛叶、丘脑、内囊后肢和下丘脑T2、T2FLAIR高信号,增强T1WI呈轻度强化(图1)。颞叶病灶MRS呈代谢活跃改变。
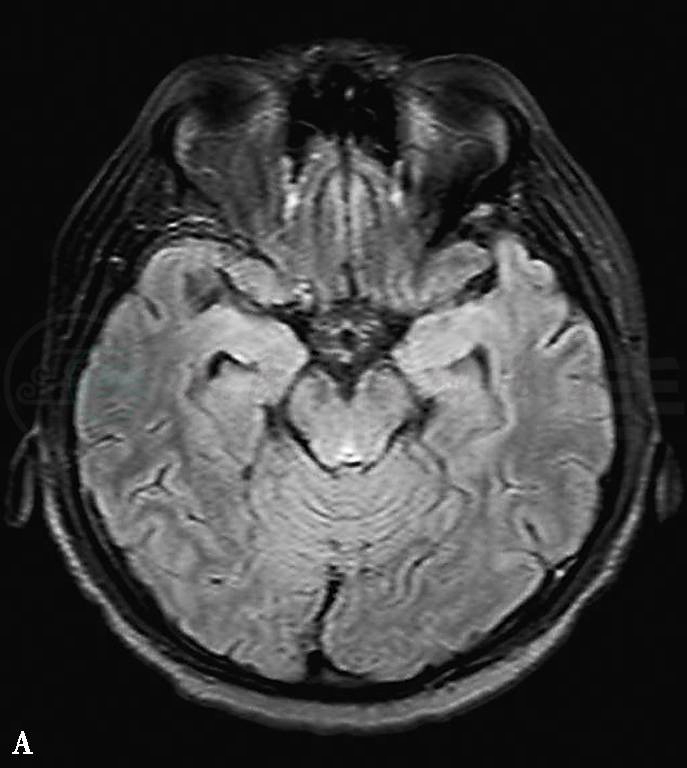
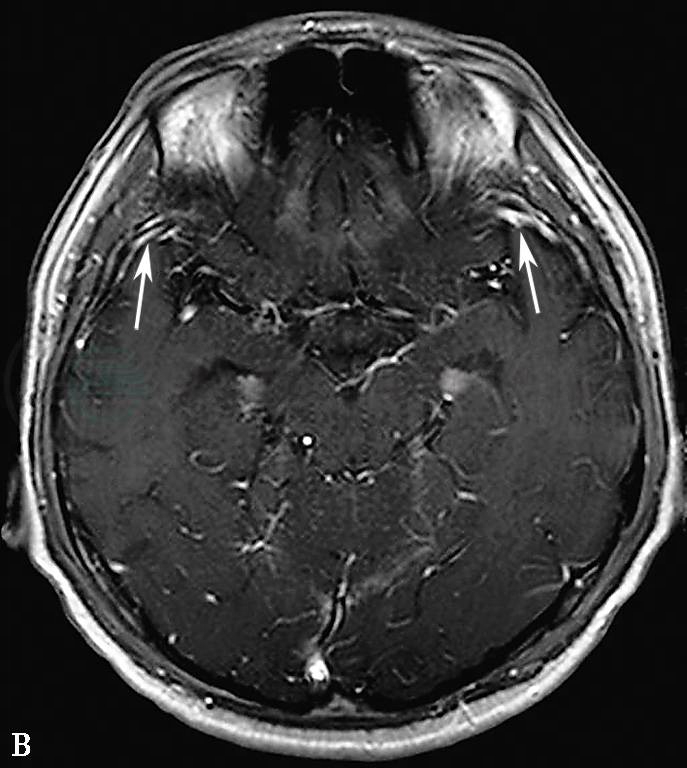
图1 2011年5月26日头颅MRI:(A)FLAIR像显示双侧海马异常高信号;(B)增强扫描显示双侧颞叶前部脑膜轻度强化(箭头)
最终诊断
神经梅毒(neurosyphilis)
脑膜血管炎(meningovascular meningitis)
麻痹性痴呆(dementia paralytica)
进一步诊治
脑脊液梅毒快速血清反应素试验(rapid plasma regain,RPR)阳性(1∶64),梅毒螺旋体凝集试验(treponema pallidum hemagglutination assay,TPHA)和性病研究实验室试验(venereal disease research laboratory test,VDRL)均为阳性。
经皮肤科会诊,建议给予青霉素800万单位静脉滴注每日3次,在第1次滴注过程中,青霉素大约滴注400万单位后,患者出现目光呆滞,反应迟钝,不能言语,立即停用青霉素,并给予呋塞米20mg和地塞米松5mg静脉小壶。数分钟后,患者突发意识不清,双眼向上凝视,双上肢屈曲,考虑为癫痫大发作,给予地西泮10mg静脉推注,1分钟后抽搐停止,给予丙戊酸钠800mg入液静脉点滴,后改为丙戊酸钠500mg每日2次口服。
次日患者神经系统查体同入院时,对前一天的发作不能回忆。
治疗和随访
患者于2011年6月8日再次治疗,首先给予泼尼松20mg每日1次口服,3天后给予青霉素200万单位肌内注射每4小时1次,连续3天,之后改为400万单位静脉点滴每4小时1次,连续10天。
2011年6月14日复查MRI显示脑实质弥漫异常信号影较前有所减少。患者经2周青霉素治疗后病情好转,于2011年6月24日出院。
建议出院后继续每周1次苄星青霉素240万单位肌内注射共3周,之后复查脑脊液,根据情况决定进一步治疗,但患者并未接受随访。













