病例资料
患者,女性,35岁,公司职员。因“恶心呕吐3天,头晕头痛2天,意识欠清2小时”,于2011年10月2日收入于北京医院急诊科。
现病史:患者3天前有乏力、纳差、恶心,呕吐,2天前出现头晕、头痛。半天前出现右侧鼻出血,分泌物为咖啡色。2小时前因意识障碍、神志淡漠,不能行走,由120急救车送至北京医院。当时急救车上测BP 90/60mmHg,HR 120次/分,ECG窦性心动过速,指尖血糖:测不出(提示High)。
既往史:体健,曾行腹腔镜下单侧输卵管再通术。3月前起肌内注射数针人绝经期促性腺激素(HMG)和人绒毛膜促性腺激素(HCG),并服用地屈孕酮10mg一日2~3次,2个月余及泼尼松60mg/d共10天,用药前及用药期间未监测血糖。
家族史:其母有2型糖尿病。
入院查体:T 35.5℃,R 20次/分,SpO2 96%。全身皮肤干燥,神志欠清,嗜睡状态,偶可对答,言语欠清。浅表淋巴结未触及肿大。心肺腹查体未见异常。双眼轻度外凸、对称,双侧瞳孔等大等圆,对光反射灵敏,四肢肌力、肌张力正常,病理反射阴性。
辅助检查:血常规:WBC 31.19×109/L,N% 90.0%,RBC 5.62×1012/L,HGB 169g/L,PLT 338×109/L;生化:GLU 54mmol/L(3.9~6.1mmol/L),BUN 14.62mmol/L(2.14~7.14mmol/L),CRE 93μmol/L(44~97μmol/L),UA 817μmol/L(155~428μmol/L),Ca 2.79mmol/L(2.20~2.64mmol/L),有效血浆渗透压360mOsm/L(280~310mOsm/L),糖化血红蛋白12.6% (< 6.2%),余肝功能、凝血象、心肌酶、淀粉酶和电解质基本正常。降钙素原:0.28ng/m(l提示局部感染),抗核抗体:1∶160(核仁型),G试验(1-3-β-D葡聚糖)、GM试验(真菌半乳甘露聚糖)、抗中性粒细胞胞质抗体(ANCA)、抗双链DNA(dsDNA)抗体、感染三项(丙肝抗体、梅毒抗体及艾滋病抗体)均阴性。尿常规:GLU≥55mmol/L,KET≥7.8mmol/L,SG 1.015,PH 6.0,WBC(?),RBC 3~4/Hp,PRO 0.3g/L。动脉血气:pH 6.98,PO2 149mmHg,PCO2 10mmHg,BE测不出。床旁胸片及腹部B超均正常。
入院诊断
1.意识障碍查因
2.糖尿病酮症酸中毒
入院后病情演变
入院后患者发热,体温最高38.8℃,先后予以莫西沙星、比阿培南静脉抗感染、补液、胰岛素持续静脉泵入、纠正酸中毒及泮托拉唑抑酸治疗。第2天出现右眼外凸明显伴右上眼睑红肿,眼科会诊为“右眶蜂窝织炎”。第4天血糖及酮症酸中毒纠正后,患者意识无好转,并出现左侧肢体偏瘫,头颅CT示“急性脑梗死,右大脑中动脉供血区”,加用阿司匹林及甘露醇降颅内压治疗。第6天患者神志由嗜睡转为浅昏迷,右眼肿胀外凸进一步加重,出现眼球固定伴球结膜条状坏死,右瞳孔对光反射消失,眼科诊为“右眶尖综合征”(图1)。因病情危重,合并急性脑梗死,该患者由急诊科与神经内科共管,并请蒋景文教授会诊。
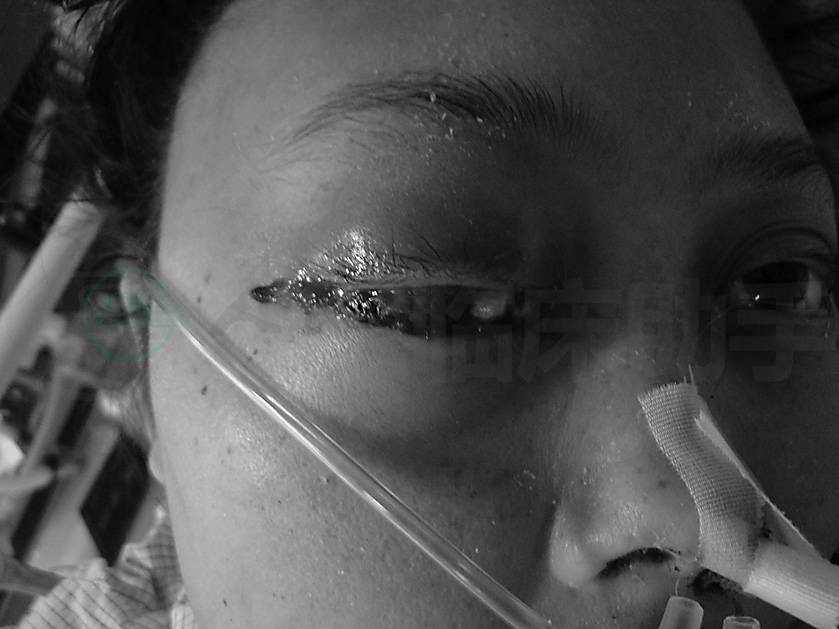
图1 右眼外突,眼睑红肿,球结膜充血、条状坏死
最终诊断
鼻眼脑型毛霉菌病(rhino-orbito-cerebral mucormycosis,ROCM)
因神经科高度怀疑毛霉菌感染,急诊科于第7天调整治疗在静脉应用美罗培南及万古霉素基础上,加用两性霉素B脂质体,剂量逐日递增至200mg/d,期间反复留取患者血液、鼻腔分泌物及咽拭子做细菌、真菌涂片及培养,均未提示阳性发现。
发病后第7天(2011年10月9日)头颅MRI示:①右侧小脑及右侧大脑半球多发急性脑梗死,伴右侧额顶部局部渗血;②鼻窦炎(右上颌窦、双侧筛窦、蝶窦内黏膜增厚,部分窦房内见液平面);③双侧乳突炎;④右侧眶内球后异常信号,右眼球突出变形,眼环增厚(图2)。
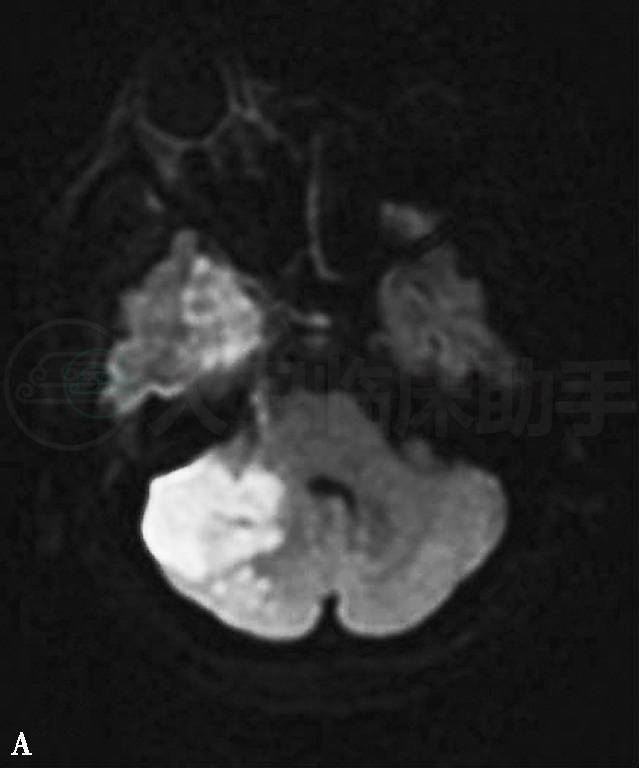
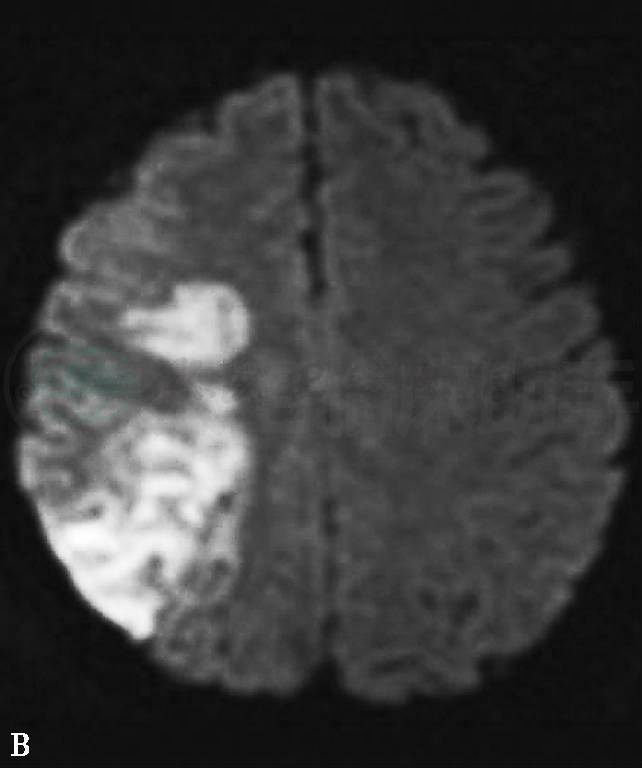
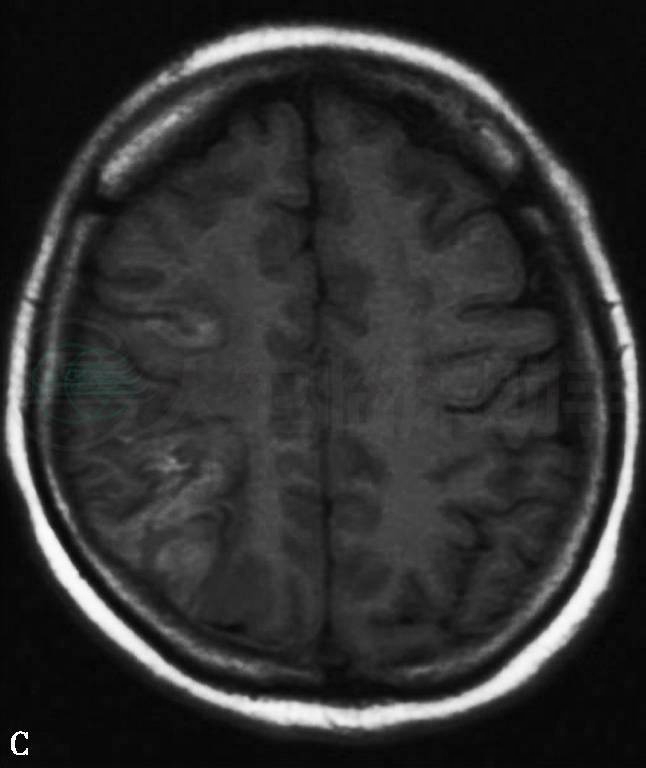
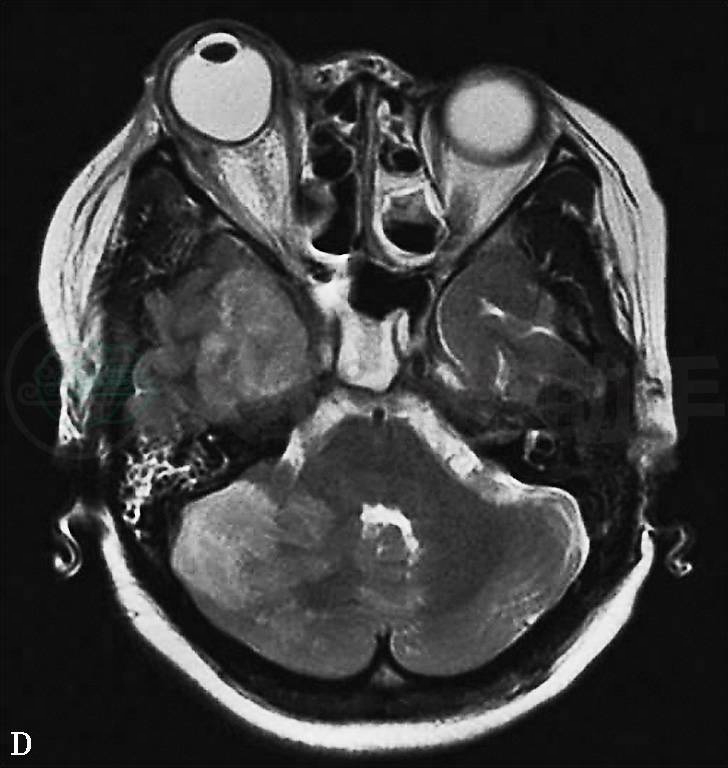
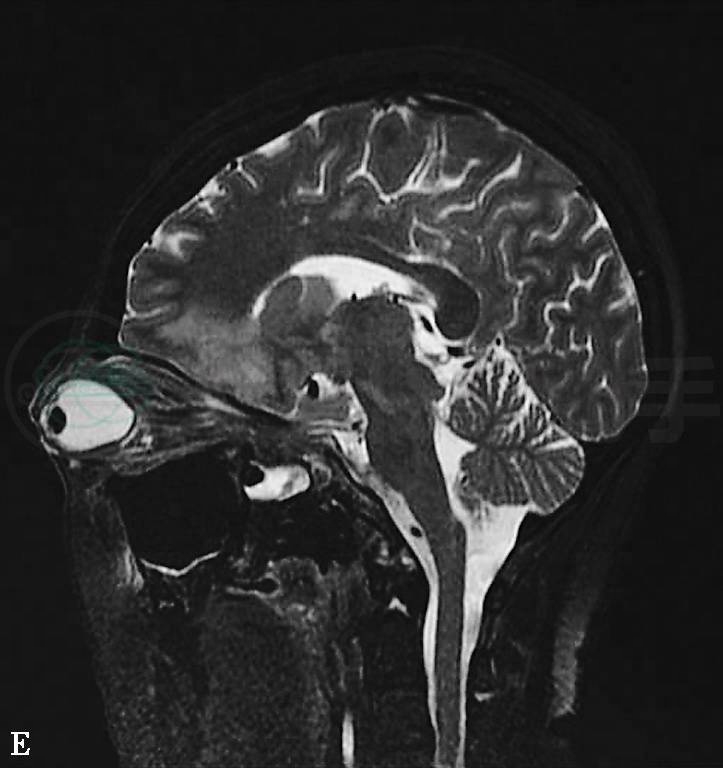
图2 2011年10月9日头颅MRI:(A、B)DWI显示右侧小脑及右侧大脑半球多发急性脑梗死;(C)T1WI显示右侧额顶部局部渗血;(D)T2WI及(E)T2WI压脂像显示鼻窦炎及双侧乳突炎,右侧眶内球后异常信号,右眼球突出变形,眼环增厚
第8天(2011年10月10日)头颅MRA示:①右侧颈内动脉未见显示,考虑闭塞可能;②右侧大脑中动脉狭窄,远端分支稀疏(图3)。
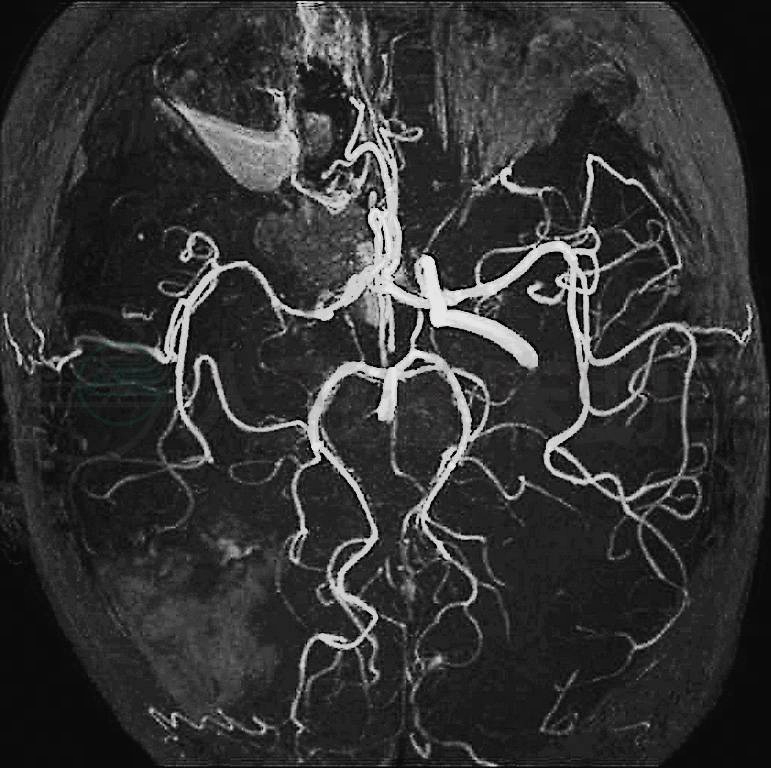
图3 2011年10月10日头颅MRA:右侧颈内动脉未见显示,考虑闭塞可能;右侧大脑中动脉狭窄,远端分支稀疏
发病后第11天发现患者右上软腭有一深大溃疡,基底发黑,直径2cm×2cm(图4)。
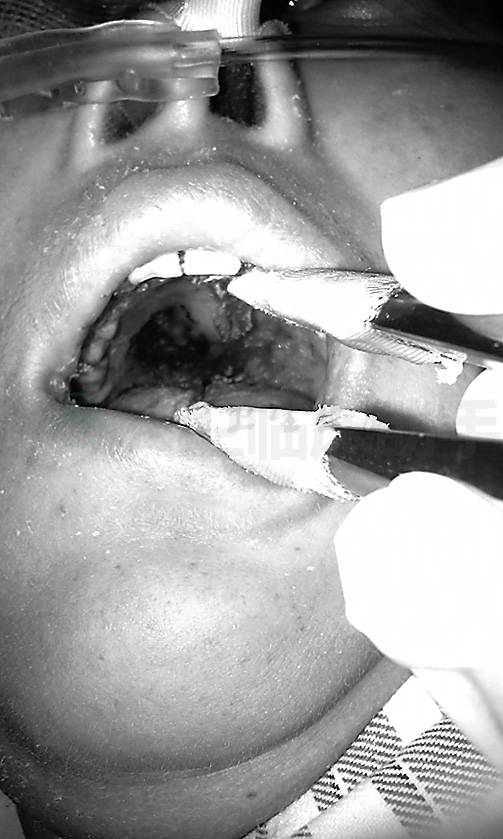
图4 右上软腭有一深大溃疡,基底发黑
此后患者神志有所好转,呼之可应,偶有言语,右眼球红肿外凸未再进一步加重,左眼球活动自如,未再出现鼻出血,但仍间断低热。鼻腔坏死组织活检病理回报:“病变组织中找到真菌菌丝,PAS及六胺银染色(+),符合毛霉菌”(图5)。
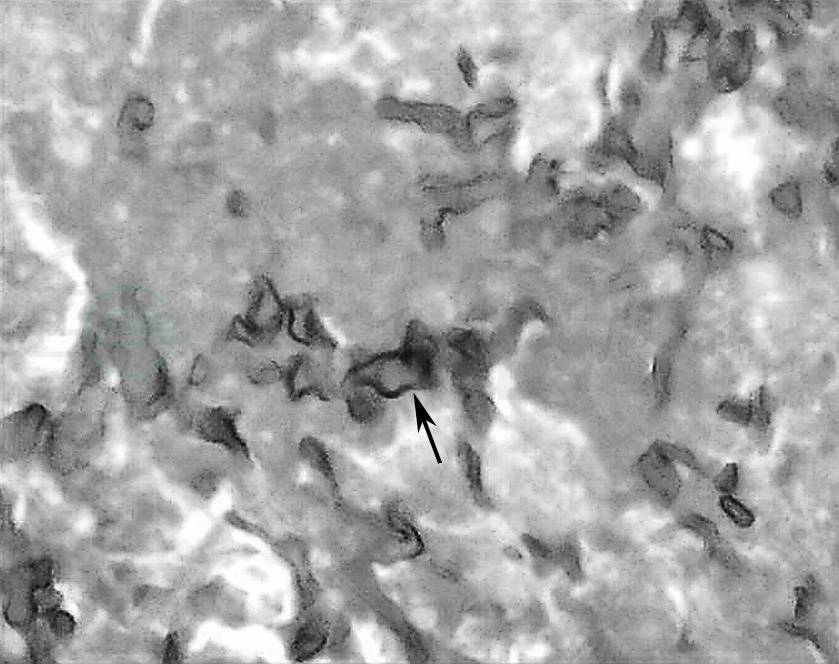
图5 鼻腔组织活检:(鼻腔、软腭部)坏死组织中可见真菌菌丝(箭头),HE染色×400
临床确诊为“糖尿病,酮症酸中毒合并鼻眼脑型毛霉菌病,急性多发脑梗死”。第36天患者家属因经济原因放弃治疗,至此两性霉素B共应用29天,累计总量达4.65g。此后患者持续高热,于发病后第50天(2011年11月21日)因全身衰竭死亡。













