我们知道,视神经萎缩分为原发性视神经萎缩和继发性视神经萎缩。而原发性视神经萎缩主要是由于筛板后的视神经、视交叉、视束以及外侧膝状体前的视路疾病,又称下行性视神经萎缩。但在临床实践中,一些外侧膝状体后的视路疾病,也会引起视神经萎缩,一些神经学家称之为“神经原跨突触变性理论”。
枕叶梗死主要以中枢性眼部表现为特征,很少出现视神经萎缩。现将我们收治的1例脑出血后继发枕叶梗死随诊中发现双眼视神经萎缩的病例报告如下。
患者,男,30岁。2007年11月23日突然出现头晕、头痛、烦躁不安,继而昏睡、神志不清,在青岛市立医院行头颅CT、MRI检查后诊断为左侧脑内血肿,给予甘露醇、地塞米松及止血等治疗。2007年12月3日行左侧开颅血肿清除联合去骨瓣减压术,手术顺利。术后20天,患者清醒后发现双眼视力下降,以左眼明显,无眼红、眼胀、眼痛及复视。请眼科会诊,查视力右眼0.4、左眼0.1,眼底无明显异常,考虑视力下降与脑内血肿有关,未进行深入检查,给予营养神经等治疗,效果不明显。2008年5月7日在青岛市立医院行颅脑MRI检查发现左枕叶软化灶,考虑患者视力下降是脑内血肿继发枕叶梗死所致,查视力右眼0.4、左眼0.2,双侧瞳孔直径3 mm、对光反应灵敏,相对性传入性瞳孔障碍(relative afferent pupillary defect,RAPD)阴性,视盘色淡红、边界清楚。2008年5月10日行自体颅骨修补术。颅骨修补4个月后发现双眼视力下降加重,在哈尔滨医科大学附属医院诊断为双眼视神经萎缩,视力右眼0.2、左眼0.1,无瞳孔改变,双眼视盘色白,边界清楚,中心30°视野示双眼右侧同向偏盲,伴黄斑分裂,继续保守治疗。2008年12月22日头颅CT回报左侧额叶、颞叶、顶叶术后改变,枕叶梗死。2009年3月9日就诊于中国人民解放军总医院眼科。否认高血压、糖尿病、心脏病史;否认眼病史。眼科检查:视力右眼0.2、左眼0.1,矫正视力不提高;双侧角膜透明,瞳孔直径3mm,直接和间接对光反应灵敏,RAPD阴性;晶状体透明;双眼视盘色白、边界清楚,视网膜未见出血、渗出及水肿;眼球运动不受限;眼压右眼12mmHg,左眼11mmHg (1mmHg=0.133kPa)。实验室检查:红细胞4.0×1012/L,白细胞6.9×109/L,血小板210×109/L,凝血功能正常,血沉及C反应蛋白均正常。特殊检查:头颅CT示左侧额叶、颞叶内见数个高密度灶,大小不等,周围被低密度影包绕,中线结构向右侧移位(2007年11月25日,术前)(图1);左侧大片颅骨缺损,额叶、颞叶及顶枕叶交界区见数个低密度灶,中线结构基本复位(2007年12月12日,术后)(图2)。颅脑MRI示左颞叶血肿,边界清楚,T1WI表现为低信号,左额叶见不规则的高低混杂信号影(图3),T2WI表现为血肿呈极低信号影,其周围水肿呈高信号(图4)(2007年11月26日,术前);左枕叶大片软化灶,T2WI表现为高信号,左额叶见小片高信号影(图5),左颞叶大片高信号影(图6)(2008年5月7日,术后)。P-VEP(2009年3月11日)示双眼P100波的波幅降低,潜伏期延长。中心30°视野示双眼右侧同向偏盲、伴黄斑分裂(2009年3月9日)。眼底照相(2009年3月13日)示双眼视盘色白、边界清楚(图7)。颈动脉、椎动脉及心脏彩色超声(2009年3月11日)未见异常。最终诊断:①脑出血后左枕叶梗死;②双眼视神经萎缩。给予复方樟柳碱注射液、银杏叶胶囊及甲钴胺等改善微循环、营养神经治疗。2009年5 月17日复查,视力眼部右眼0.3、左眼0.1,余眼部情况无明显变化。
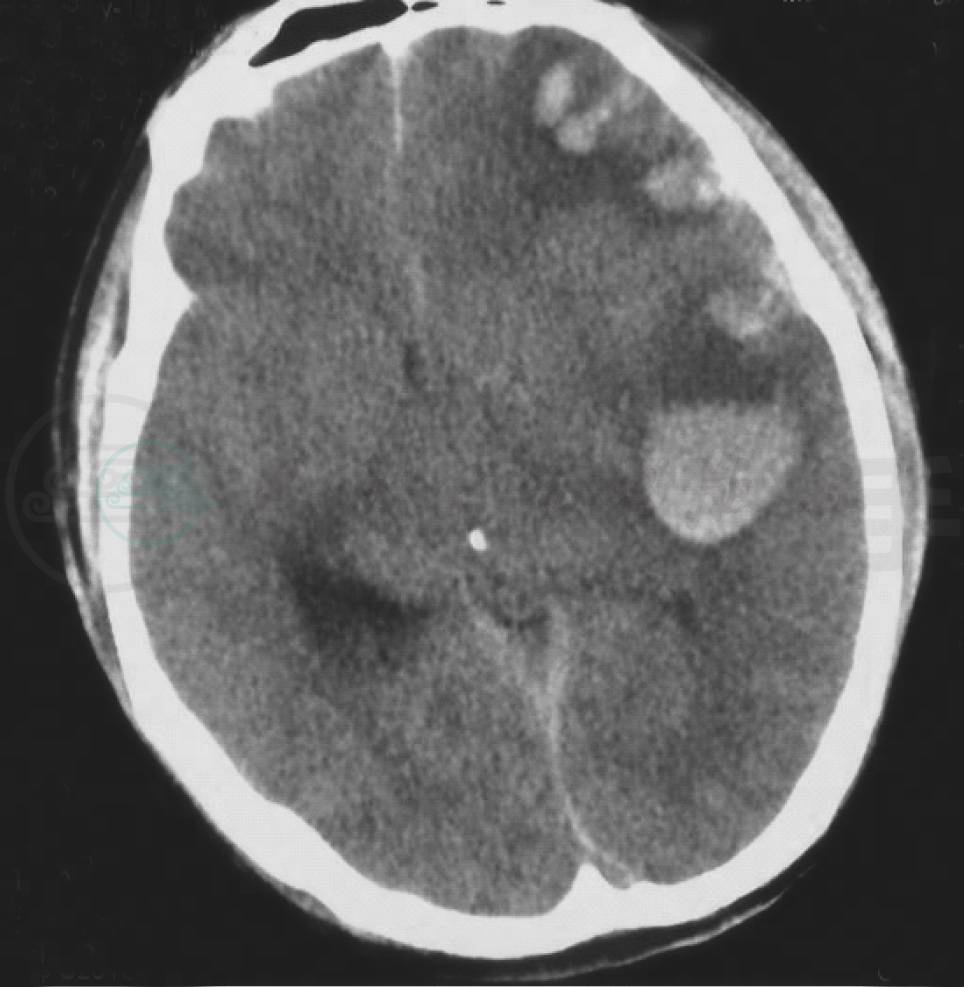
图1 头颅CT的水平位显示左侧额叶、颞叶内见数个的高密度灶(红箭头),大小不等,周围被低密度影包绕,中线结构向右侧移位
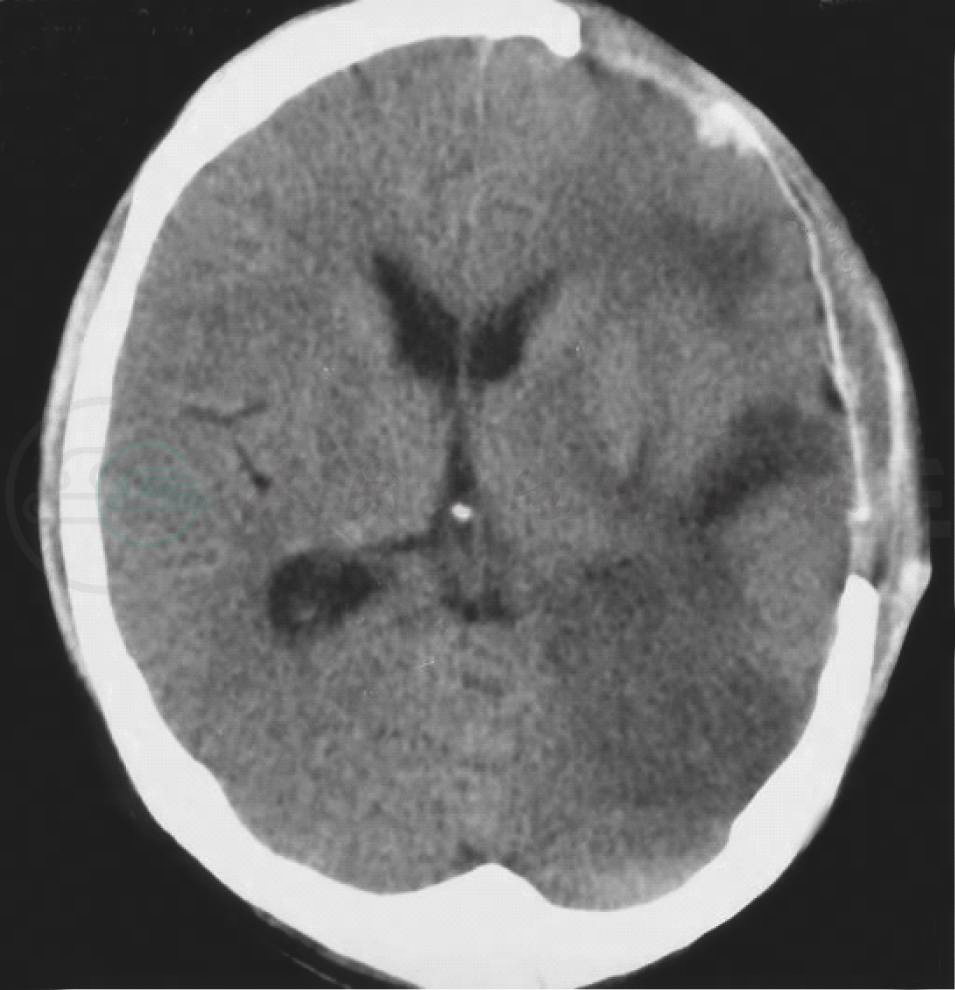
图2 头颅CT的水平位显示左侧大片颅骨缺损,额叶、颞叶及顶枕叶交界区见数个低密度灶(红箭头),中线结构基本复位
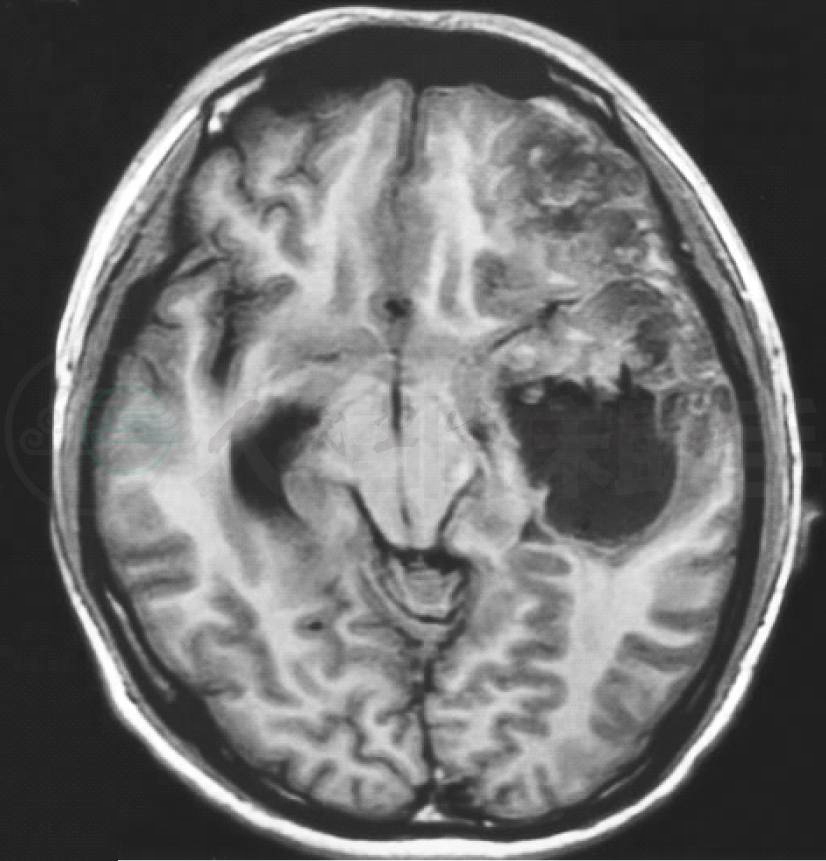
图3 颅脑MRI的水平位T1flair成像显示左颞叶血肿,边界清楚,呈低信号(红箭头),左额叶见不规则的高低混杂信号影(蓝箭头)
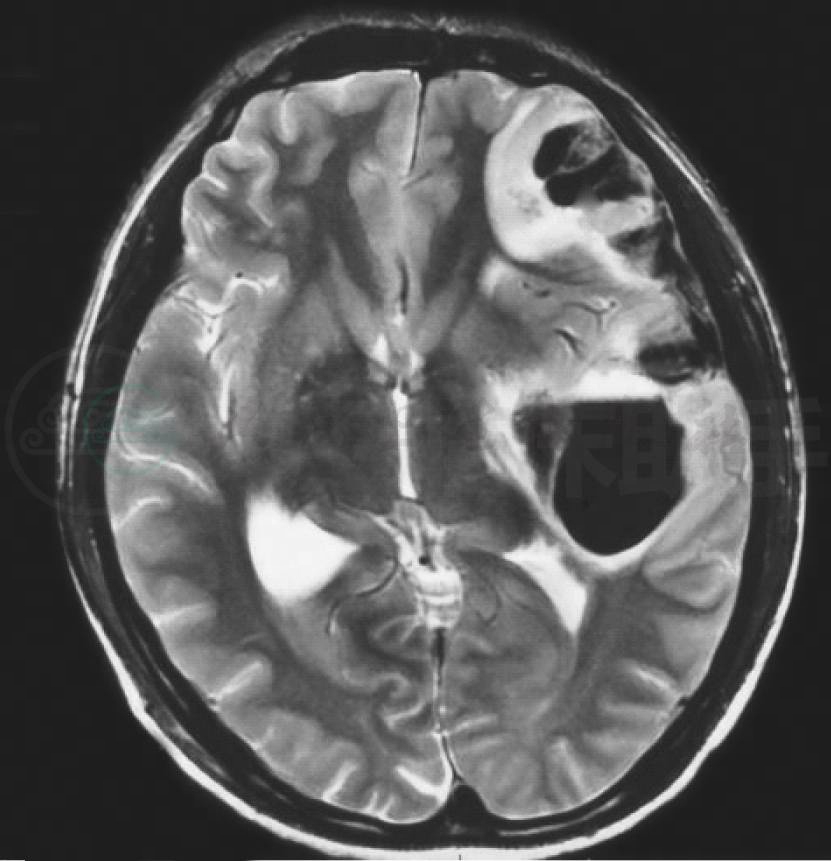
图4 颅脑MRI的水平位T2WI显示左颞叶及额叶血肿呈极低信号影(红箭头),周围水肿呈高信号(蓝箭头)
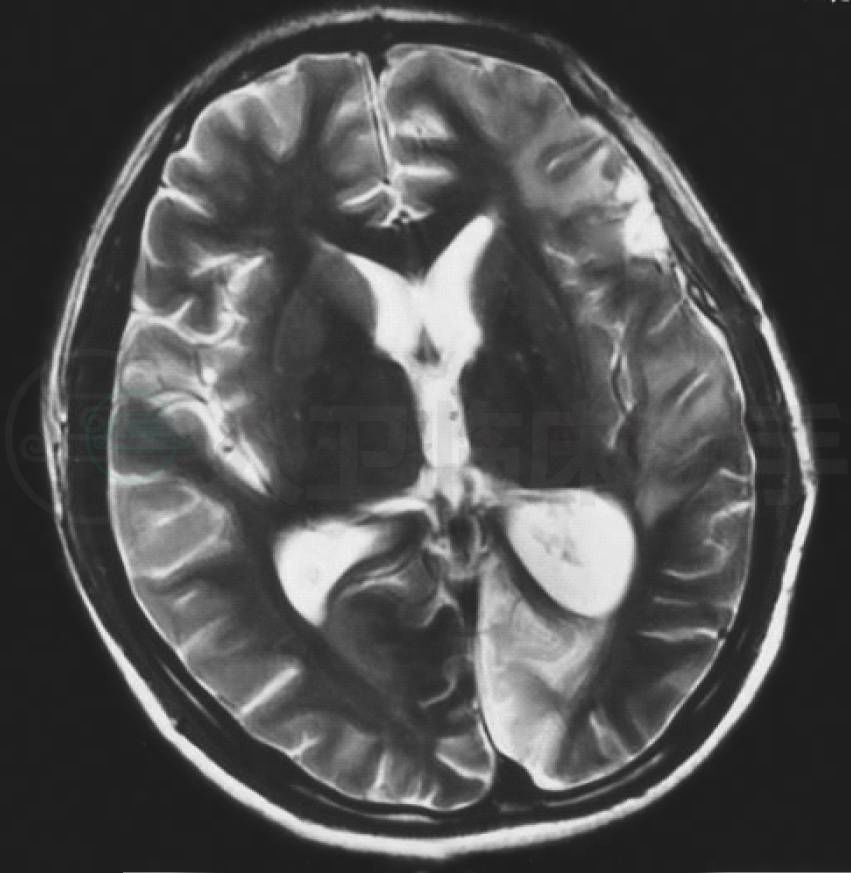
图5 颅脑MRI的水平位T2WI显示左枕叶大片软化灶,呈高信号(红箭头),左额叶见小片高信号影(蓝箭头)
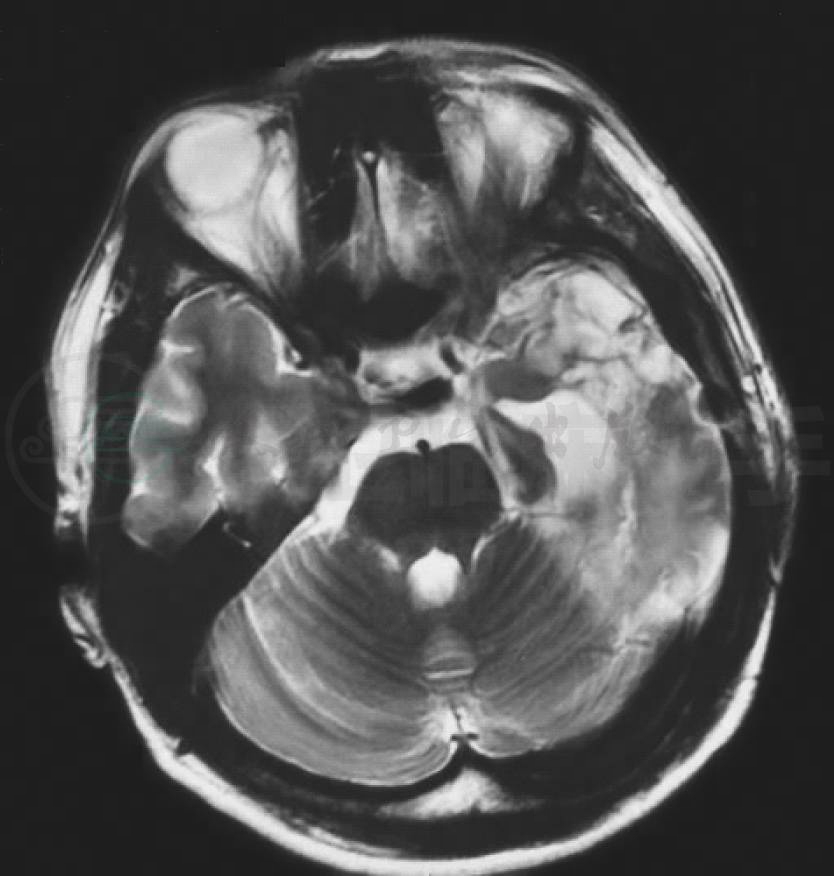
图6 颅脑MRI的水平位T2WI显示左颞叶大片高信号影(红箭头)
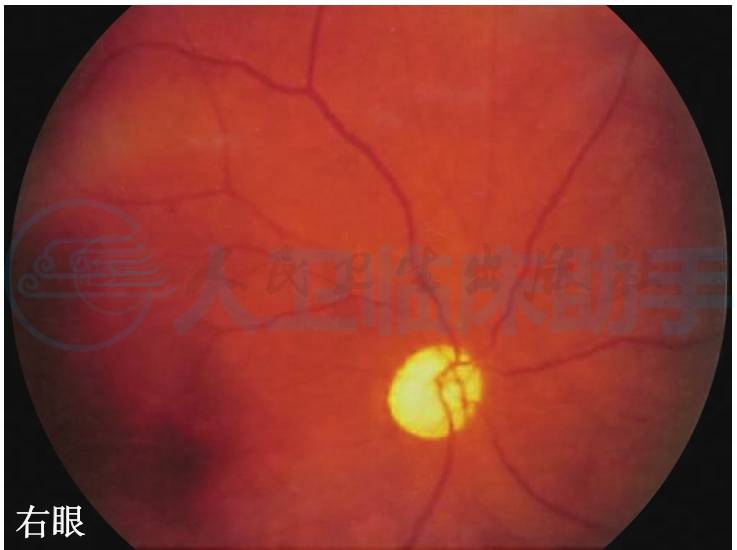
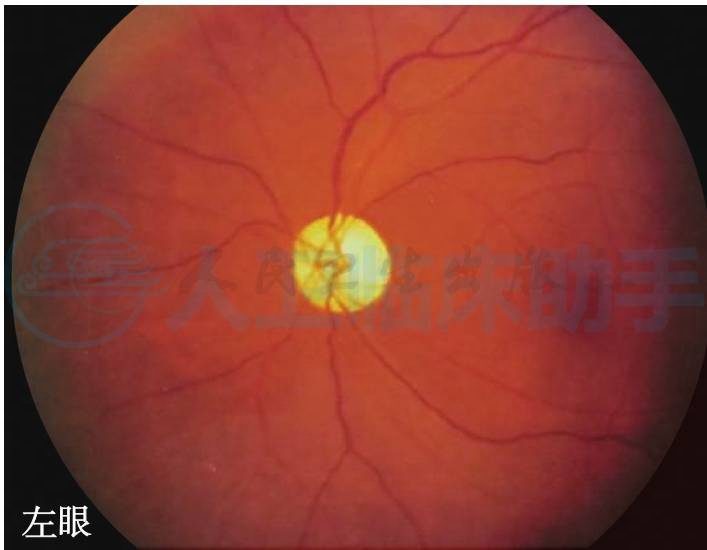
图7 双眼视盘色白、边界清楚













