【主诉】
智能减退半年,体检发现乳腺包块。
【现病史】
患者,女性,40岁,黑龙江林业检验技师。于入院前半年无明显诱因出现记忆力减退,近2个多月来更显著,以前的事及刚发生的事情均回忆困难。家人述患者反应较迟钝,回答不切题,计算能力更差,影响工作。患者自觉头部发沉,但无头晕、头痛,无恶心、呕吐。无发热,无耳鸣、耳聋、肢体抽搐及意识障碍。当地头颅MRI示脑内皮质多发病变,考虑“病毒性脑炎”或“脑梗死”。在北京某大医院行脑电图示中度不正常,前部慢波为著。发病后患者饮食睡眠尚可,尿便正常,近半年来体重下降10kg。体检发现左侧乳腺有一包块。
【过去史】
数年前患者因情绪因素出现过数次头晕,有时视物旋转,恶心,无呕吐。有右眼“白内障”(病史具体不详)。无手术及外伤史。
【个人史及家族史】
均无特殊。
【查体】
左侧乳腺外上象限可触及2cm×2cm包块,表面光滑,质地较硬,活动度尚可,边界不清。双腋下未触及肿大淋巴结。神经系统检查:神志清,反应略迟钝,言语欠流利,与患者接触可见患者时有惊恐表情及眼神。经常答不切题或回答极慢,计算力、理解力、记忆力、定向力均差。右眼视力减退。四肢肌力5级,四肢腱反射(+++),下颌反射(+)。双侧Hoffmann征阳性,双侧Babinski征阳性。颈软,Kernig征阴性。余神经系统查体正常。
【辅助检查】
1.入院时血尿便常规、生化、免疫球蛋白、免疫四项正常。胸片、心电图、腹部B超均正常。血Hu、Yo、Ri抗体:阴性。
2.脑脊液检查(2003-09-26)脑脊液压力100mmH2O,糖3.7mmol/L,氯119mmol/L,蛋白311mg/L。脑脊液常规正常及细胞学均正常。抗酸染色、墨汁染色均阴性、细菌培养无细菌生长、疱疹病毒、巨细胞病毒抗体均阴性。
3. MMSE简易智能测定(2003-09-23)13/30。
4.头颅MRI(2003-09-15)额、颞、顶、枕叶脑回表面多发T1WI低信号、T2WI高信号,脑沟裂的皮质界线模糊,上述病变在FlAIR及DWI上为高信号(图1~图4)。
5.血及脑脊液的14-3-3蛋白检测阴性。
6.左侧乳腺外上象限包块术后病理:乳腺浸润性导管癌(图5,图6)。
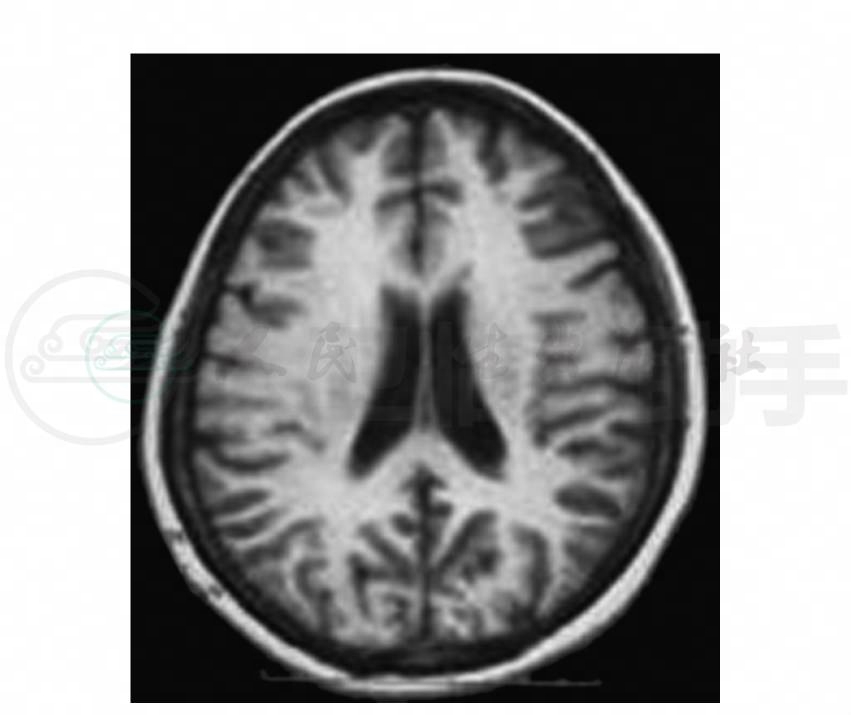
图1 头颅MRI轴位T1WI示脑回表面多发T1WI低信号,皮质界限模糊,脑沟增深,脑回萎缩
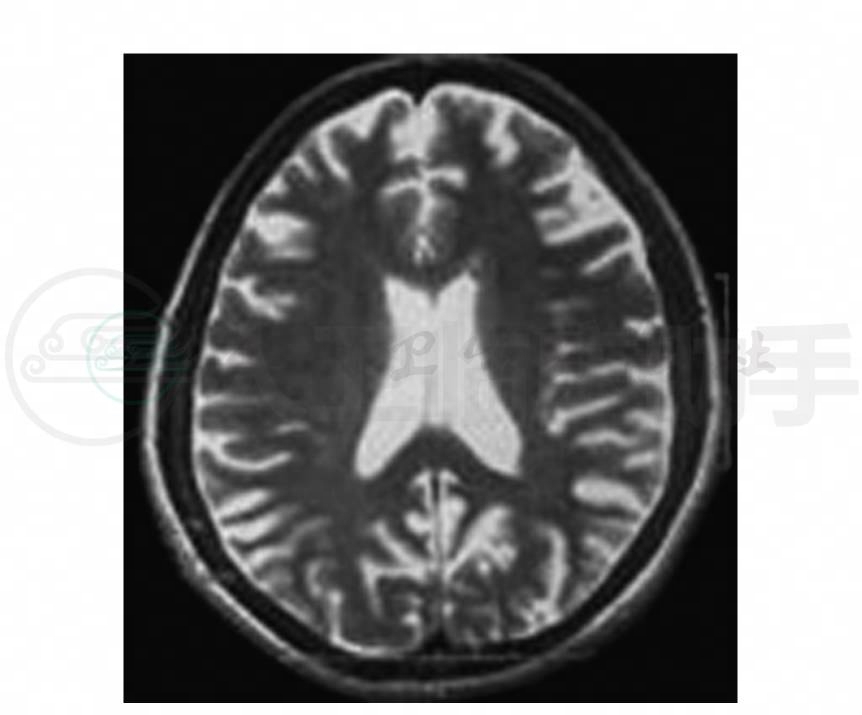
图2 头颅MRI轴位T2WI示脑回表面多发T2WI高信号,皮质界限模糊,脑沟增深,脑回萎缩
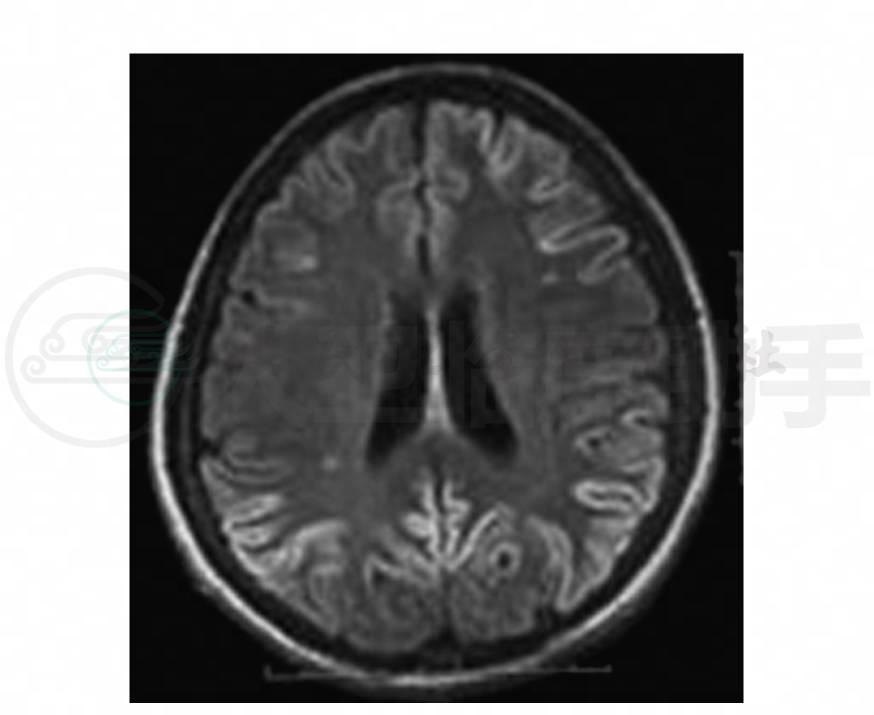
图3 头颅MRI轴位FLAIR示额、顶、枕病变高信号
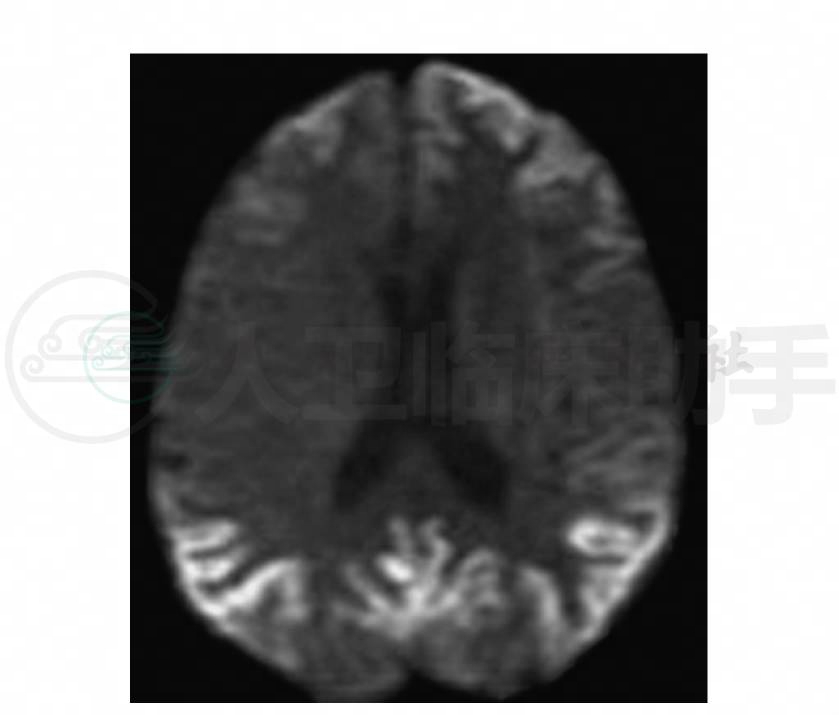
图4 头颅MRI轴位DWI示额、顶、枕病变高信号
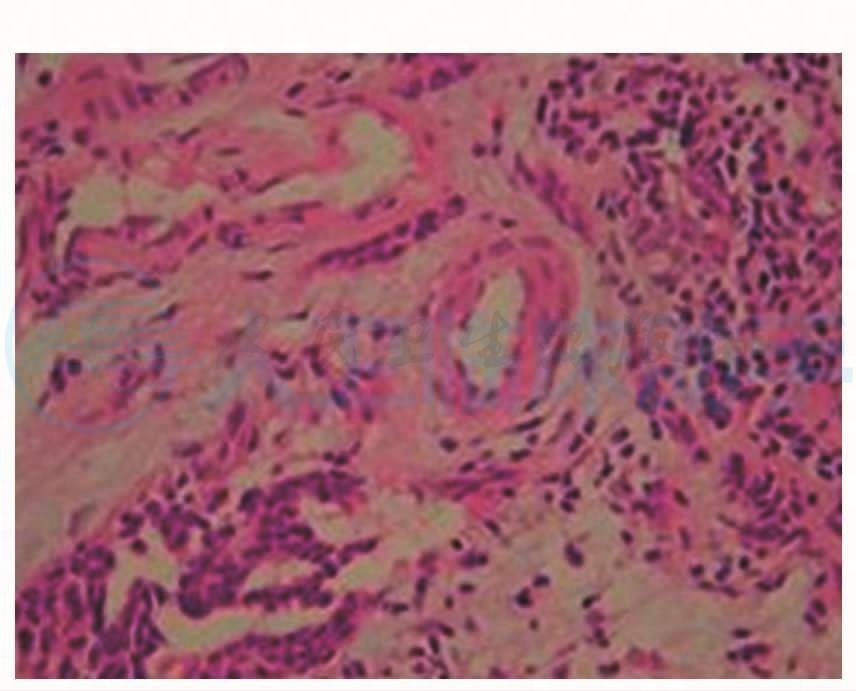
图5 乳腺浸润性导管癌,HE×200
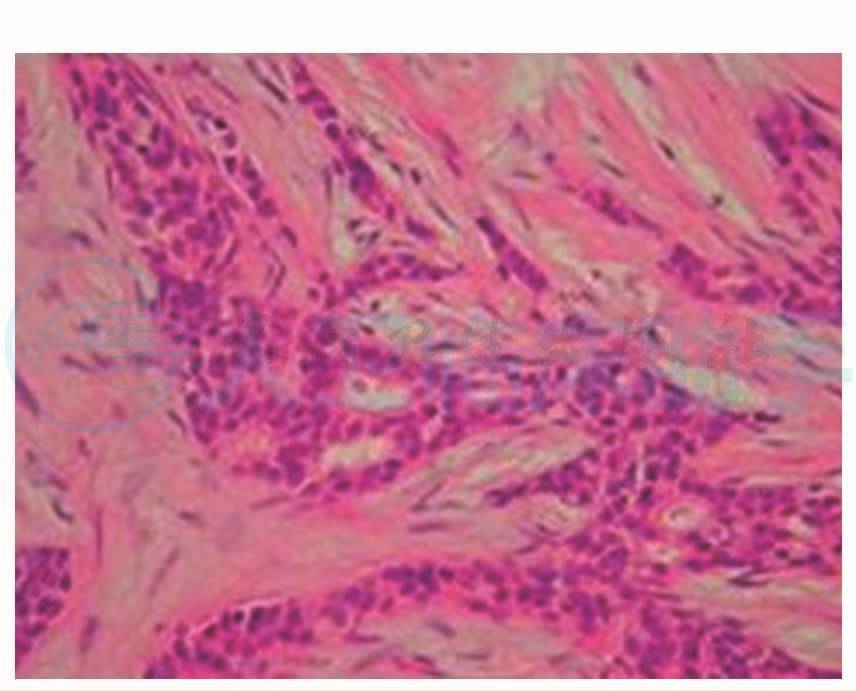
图6 乳腺浸润性导管癌,HE×200
【诊治经过】
入院后因发现乳腺病变,随转普外科手术切除病变(2003-09-27),术中报告为乳腺癌,故行“左侧乳癌改良根治术”,术后病理:左侧乳腺外上象限浸润性导管癌,左侧腋窝淋巴结未见癌转移(0/8)。因患者智能持续下降于2003-10-20行无框架立体定向右侧额叶活检术。
脑电图(2003-11-06):各导联可见少量低幅快波、广泛多量低至中幅4-7c/s的θ波及少量3c/s的δ波,左颞慢波较右侧明显,额区、左颞可见少量尖波,各导联偶见可疑三相波(图7)。
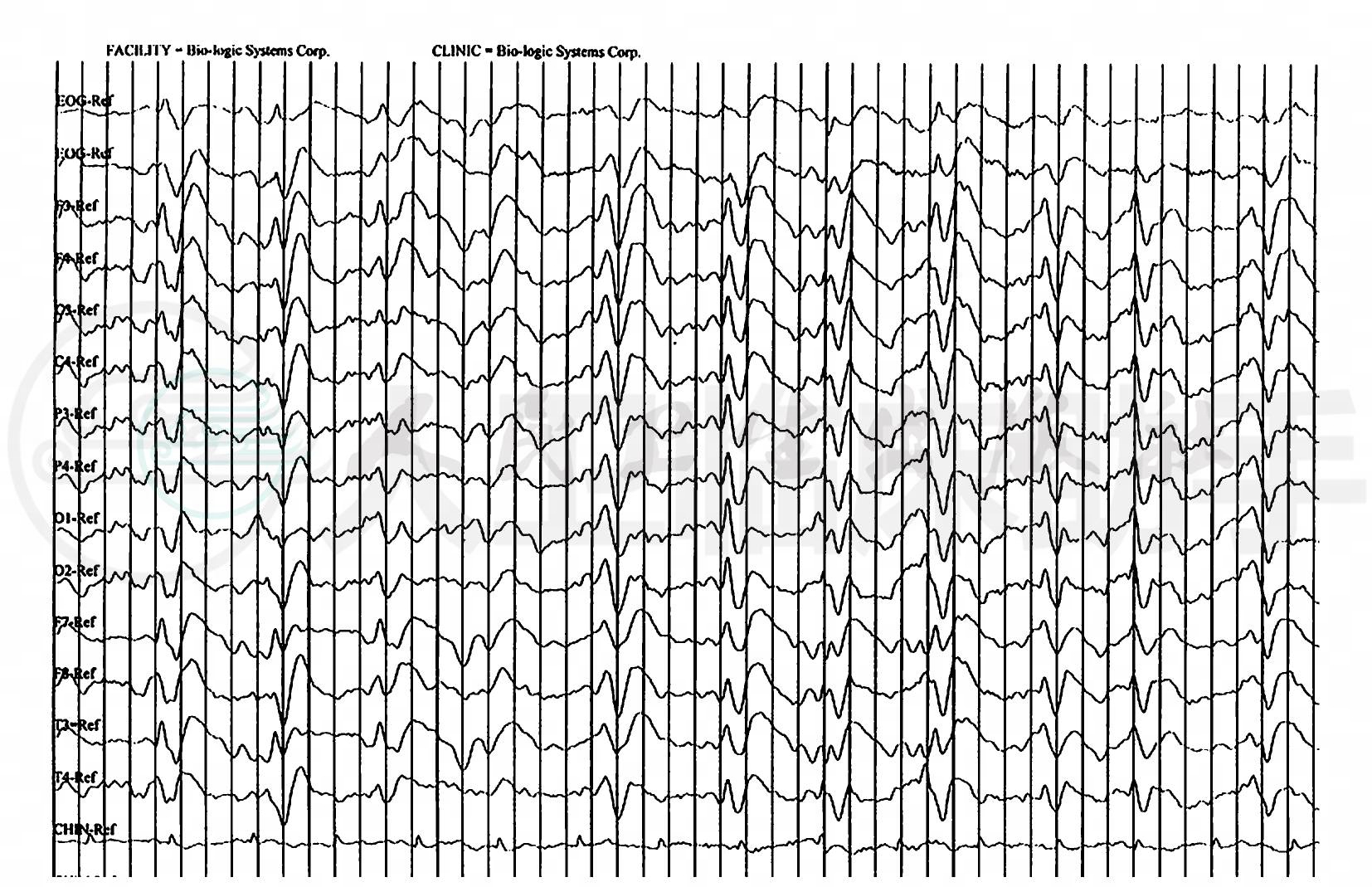
图7 脑电图见可疑三相波
脑脊液复查(2003-11-06):压力120mmH2O,糖3.4mmol/L,氯115mmol/L,蛋白331mg/ L。脑脊液常规正常。
【病理结果】
脑立体定向活检取材部位:右侧额叶组织。
镜下可见皮质和白质结构,皮质神经元数量减少伴胶质细胞增生,神经毡内可见多量空泡结构(图8),部分空泡融合形成典型的海绵状改变(图9),白质胶质细胞增生,以血管旁更为明显(图10)。病理诊断:结合临床考虑CJD。2006-06-02在北京宣武医院病理科进行PrPsc染色结果为PrPsc阳性(图11)。
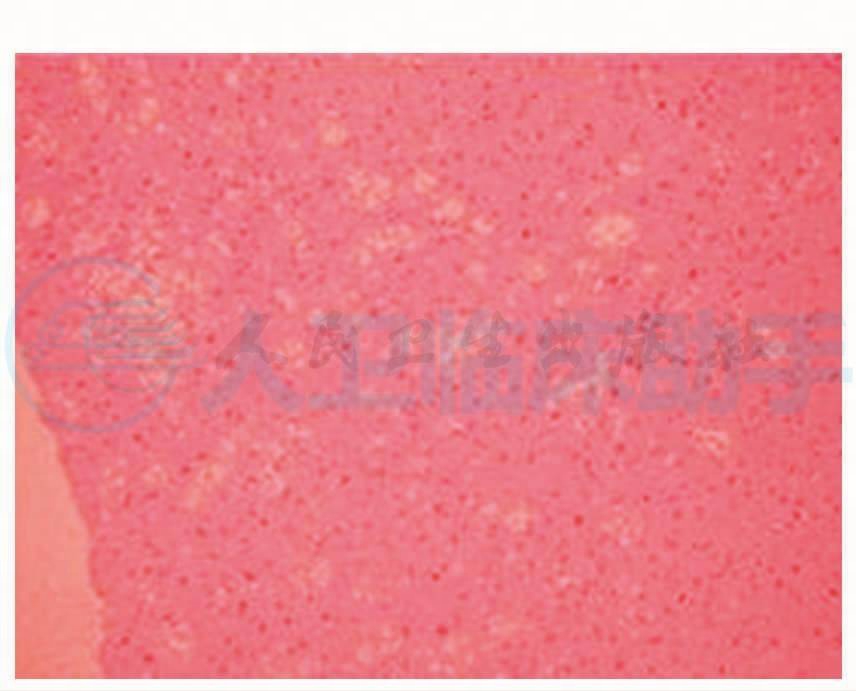
图8 右额叶皮层可见空泡变性,海绵状改变,HE×100
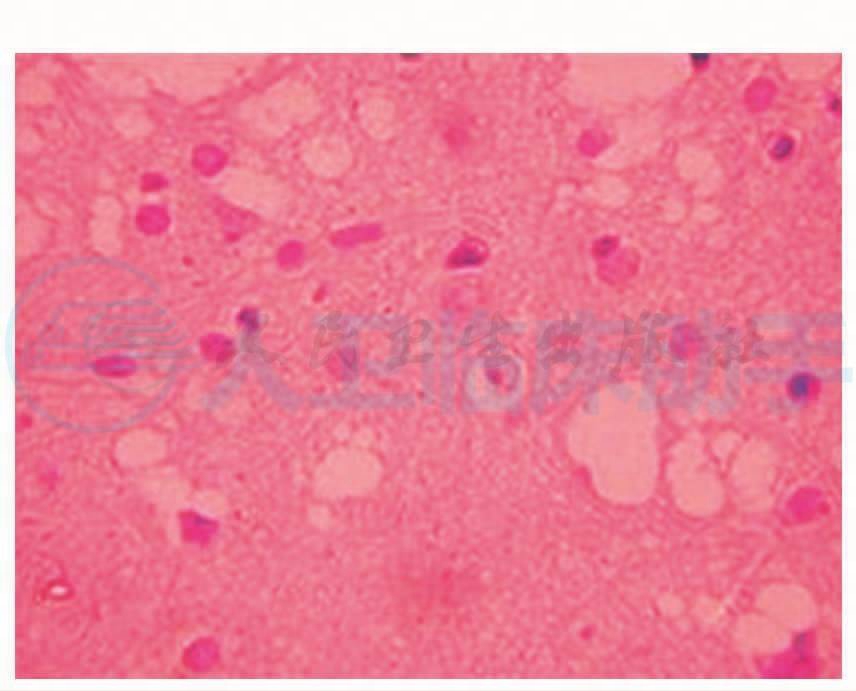
图9 右额叶皮层可见空泡变性,神经元脱失,海绵状改变,HE×400
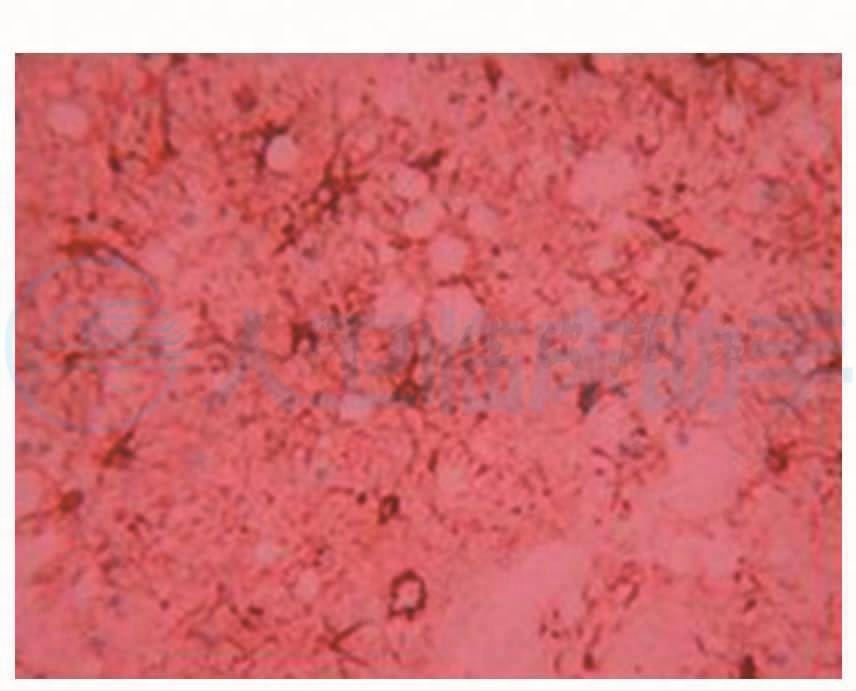
图10 右额叶胶质细胞增生,GFAP×400
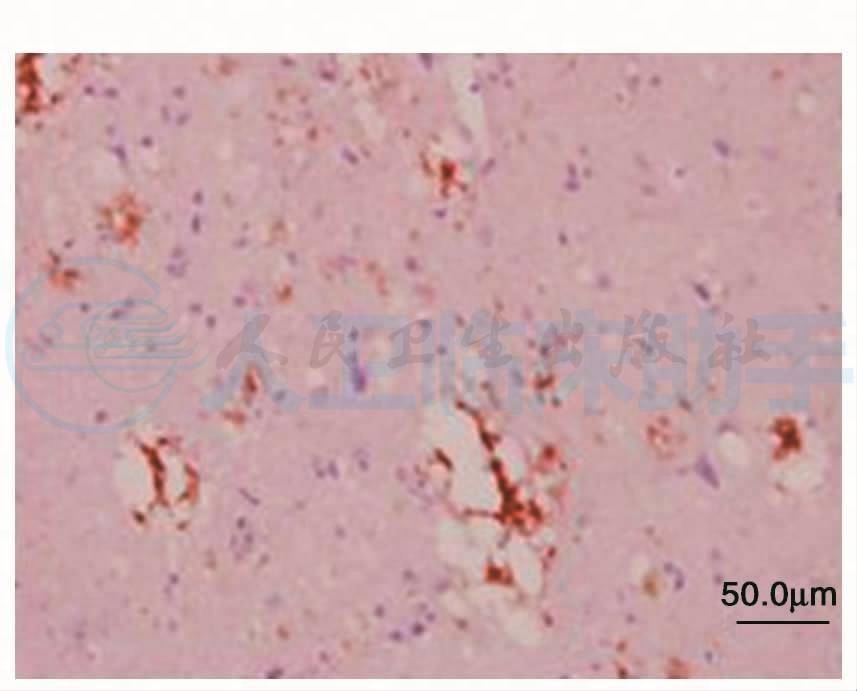
图11 PrPsc染色结果阳性,PrPsc×200
患者出院时(2003-11-09) MMSE评分为5/30,较入院时明显下降,表明其认知障碍进展加速,预后不良。发病9个月开始出现肌阵挛、行走不稳及智能持续下降,最后卧床、大小便失禁,无动缄默,反复癫痫发作,发病1年死亡。













