【主诉】
发作性意识障碍伴抽搐,诊断糖尿病5年,加重伴右耳听力下降、右下肢无力4年,头痛、呕吐伴乏力1天。
【现病史】
患者,男,30岁,浙江瑞安人。患者于入院前5年无明显诱因突然出现昏迷、抽搐,多次血糖高于11. 1mmol/L,尿酮体阳性,无多饮、多食、多尿或体重下降,当时诊断“1型糖尿病”,给予补液、胰岛素降糖等处理后症状缓解。出院后行“诺和灵30R注射液”降糖,早餐前30分钟12u,晚餐前30分钟12u,饮食控制不理想,监测血糖较少。有时自测空腹快速血糖8mmol/L,餐后2小时血糖10~13mmol/L,未定期到医院复诊。4年前病情加重,肢体抽搐频繁发作,每次约5分钟,在外院行MRI检查未见异常,诊断为“癫痫”,未服药治疗。随后相继出现右耳听力下降、右下肢无力、言语含糊、反应迟钝、答非所问,活动后感疲乏。此次于入院前天夜间无明显诱因出现头痛,伴恶心、呕吐四五次,为喷射性,呕吐物为胃内容物,当时未重视,后上述症状加重,呕吐少量咖啡样物。精神萎靡、乏力,无发热,遂到当地医院给予“头孢类药物”(具体不详)抗感染及止吐等处理,未缓解。建议行脑CT检查,但患者未做,因查尿酮体阳性,故我院急诊以“糖尿病”及“酮症酸中毒”于2006年3月1日收入内分泌科。近年来患者智能下降较明显,体重略有下降,大小便正常。
【过去史】
1998年头部因车祸受轻微外伤,骶尾部褥疮曾手术治疗。否认肝炎、结核等传染病史。否认青霉素、磺胺等药物过敏史。
【个人史】
生于原籍,年轻时来京经商,无疫区久居史,无吸烟、饮酒嗜好,无放射性物质及毒物接触史。已婚,爱人及1子均体健。
【家族史】
父母健在,否认糖尿病等家族遗传病史。
【查体】
体温:37.5℃,脉搏:94次/min,呼吸:20次/min,血压:130/60mmHg。神志模糊与清醒交替,精神萎靡,发育正常,营养中等,自动体位,查体欠合作。头部右侧见3cm×4cm及2cm×4cm疤痕,毛发无脱落,右侧眉弓处2cm伤疤。心率94次/min,心律齐,各瓣膜听诊区未闻及病理性杂音。腹部平坦,上腹部轻度压痛,无反跳痛。脊柱无畸形,骶尾部有30cm手术长疤痕。
治疗过程
【辅助检查一】
1.血常规( 2006-03-02)
白细胞计数12.8×109/L,中性粒细胞比例87.0%,血红蛋白128g/L,血小板计数279×109/L。
2.尿常规( 2006-03-02)
尿糖56mmol/L,尿蛋白0.25g/L,尿酮体0.5mmol/L。24小时尿蛋白定量:151mg/d。
3.血生化( 2006-03-02)
空腹血糖: 25.7mmol/L,餐后血糖:29.7mmol/L。心肌酶及肌钙蛋白T正常,肌红蛋白略高。
4.心电图( 2006-03-03)
部分ST-T改变,L-G-L综合征。
5.肝胆胰脾双肾超声
无异常。
【诊治经过一】
内分泌科意见:趋向于糖尿病本身所致。具体有以下几点:
1. 1型糖尿病 患者以昏迷为首发症状,多次查血糖>11.1mmol/L,糖尿病诊断成立,青年起病,有酮症酸中毒倾向,需长期胰岛素治疗,考虑为1型,目前尿蛋白阳性,考虑存在糖尿病肾病,不排除存在神经病变及眼底病变等并发症可能。
2.患者有头部外伤史,既往有“癫痫”病史,未服药控制,查体见神志模糊与清醒交替,不排除癫痫失神小发作,加上头痛、呕吐为喷射状,考虑脑部病变伴癫痫可能。
3.患者有头痛、恶心、呕吐,应考虑有无急性胃炎。但病人呕吐呈喷射状,需考虑以神经系统病变导致的神经性呕吐的可能性,建议请神经内科会诊。
神经内科会诊( 2006-03-05):了解病史并观片后认为病人存在癫痫、突发糖尿病、智力减退、耳聋,既往MRI见脑室增宽、脑萎缩,尤其是小脑萎缩及四脑室扩大明显,初步判定线粒体脑肌病可能大。神经系统查体( 2006-03-05) :言语基本正常,语速较慢,反应较迟钝,智能明显有减退。视力:左侧0. 25,右侧0. 25。双耳听力减退,右侧显著,余脑神经查体未见明显异常。右下肢肌力4+级,余肌力5级,双侧肌张力正常,双上肢腱反射低下,双下肢腱反射略活跃。四肢远端痛觉呈手套及袜套样减退。双侧Babinski及Chaddock征阳性。会诊立即建议行磁共振波谱( MRS)检查,若能见倒置的乳酸峰,就可考虑为线粒体脑肌病( MELAS型)。
因此,在神经科的要求下又进行了如下检查,得到了相应的结果。
【辅助检查二】
1.肌电图( 2006-03-06)
左右胫神经P40潜伏期均延长,左腓总神经、左尺神经传导速度减慢,右耳听力阈值明显增加。
2.脑电图( 2006-03-06)
示广泛慢波,未见棘波。
3.简易智能测定( MMSE)
10/30分。
4.头颅MRI检查( 2006-03-03)
示小脑、脑干明显萎缩,第四脑室扩大;脑部MRI检查见左颞叶有新的T1WI低信号、T2WI高信号区(图1),左枕叶有陈旧的病变(图2),该病灶在弥散加权像上为高信号(图3)。MRA:在磁共振血管成像上示同一位置病灶侧大脑中、后动脉分支血管增多(图4)。MRS:显示病变处(图5)明显的倒置向下的“M”型乳酸峰(图6),非病变处(图7)虽无乳酸峰,但乳酸值有异常(图8)。
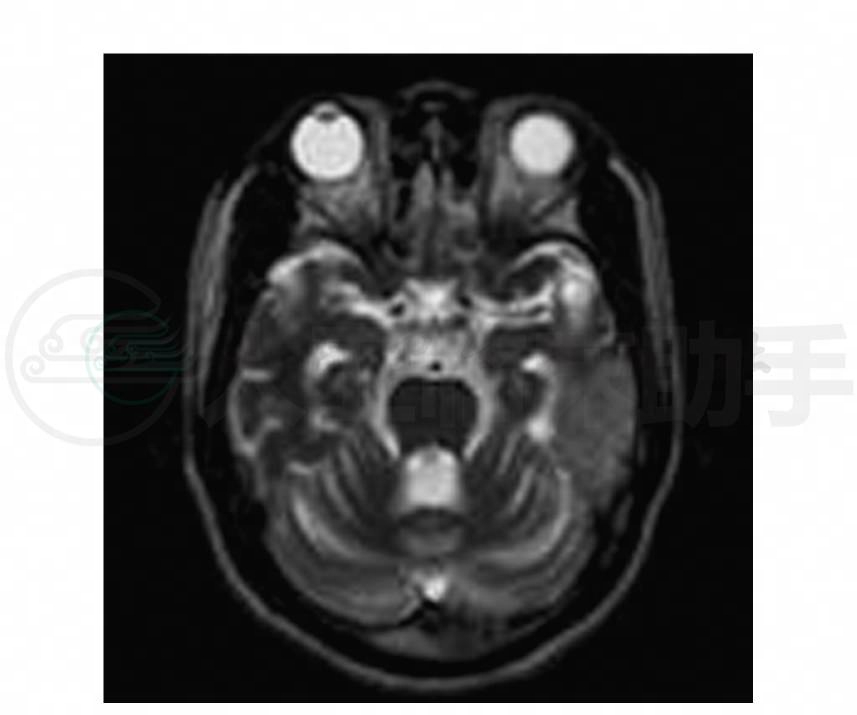
图1 头颅MRI轴位T2WI示左颞叶高信号,小脑、脑干萎缩,第四脑室扩大
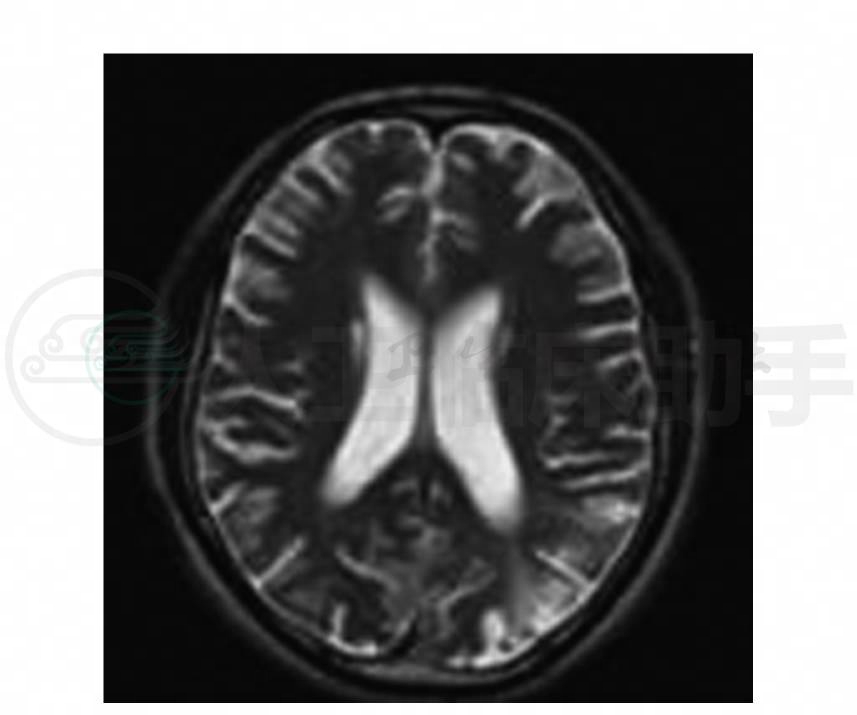
图2 头颅MRI轴位T2WI示左侧枕叶高信号陈旧病灶
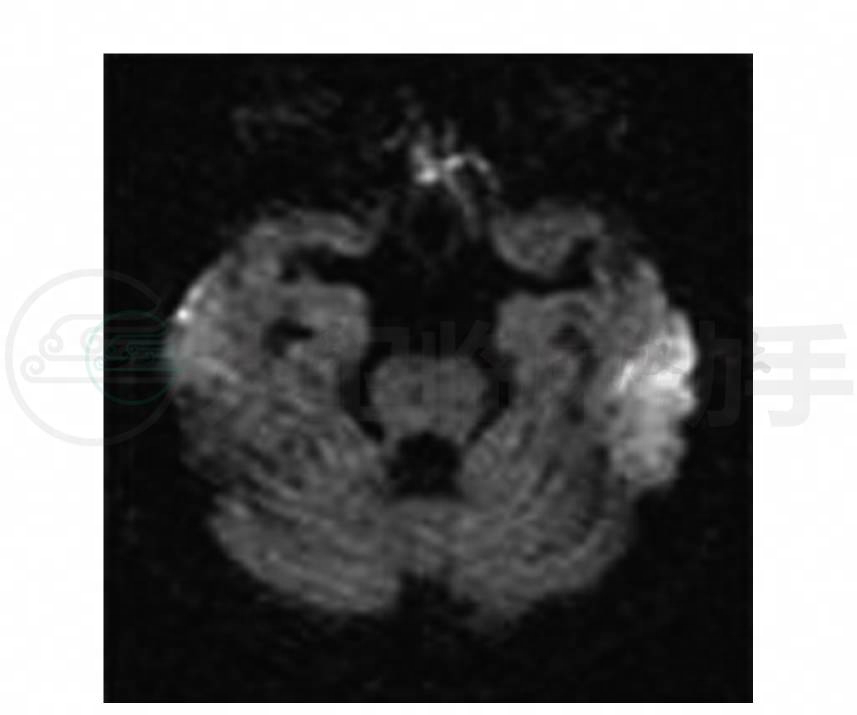
图3 头颅MRI轴位DWI示左颞叶病灶在DWI上为高信号
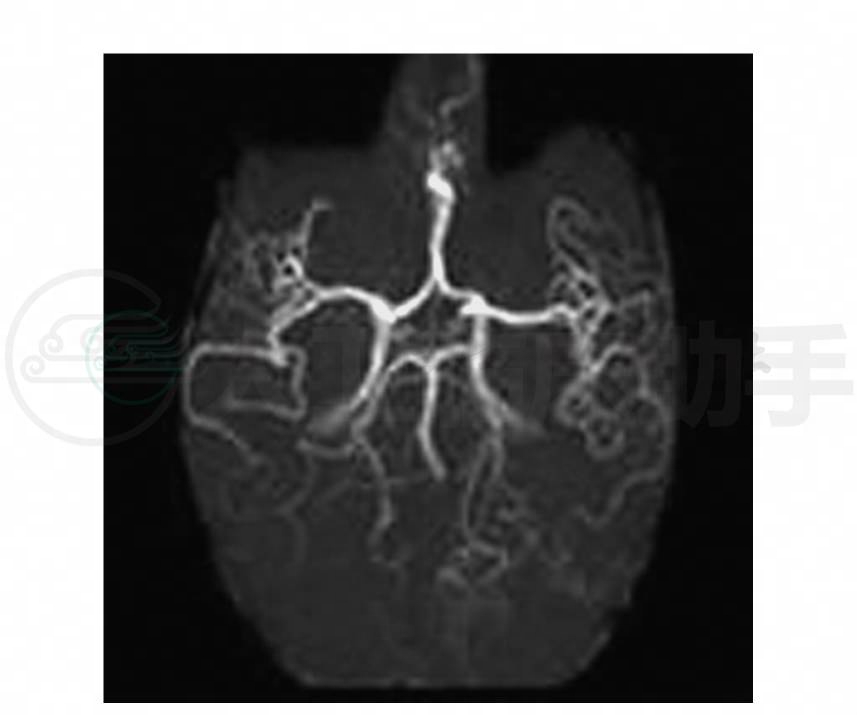
图4 头颅MRA示病灶左侧血管增多
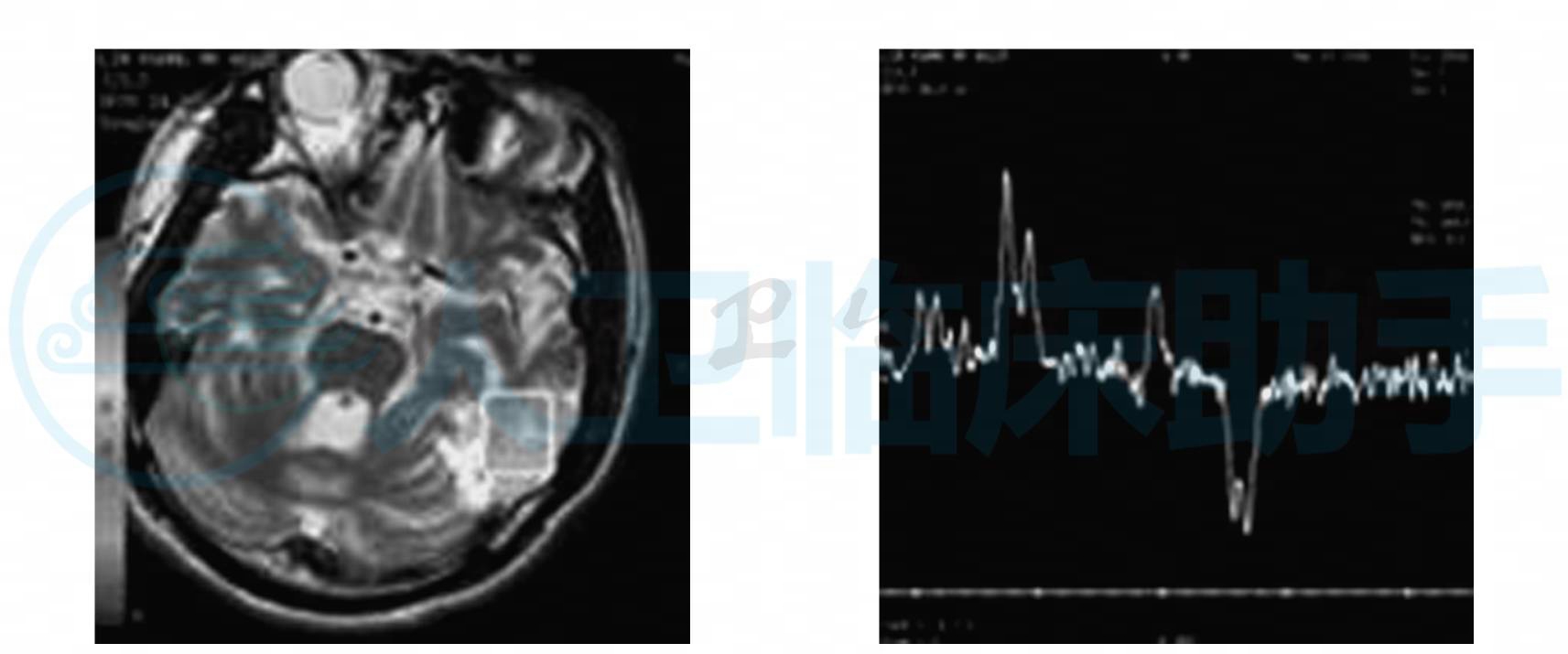
图5,6 头颅MRS示左侧颞叶活动病变可见倒置向下的“M”型乳酸峰
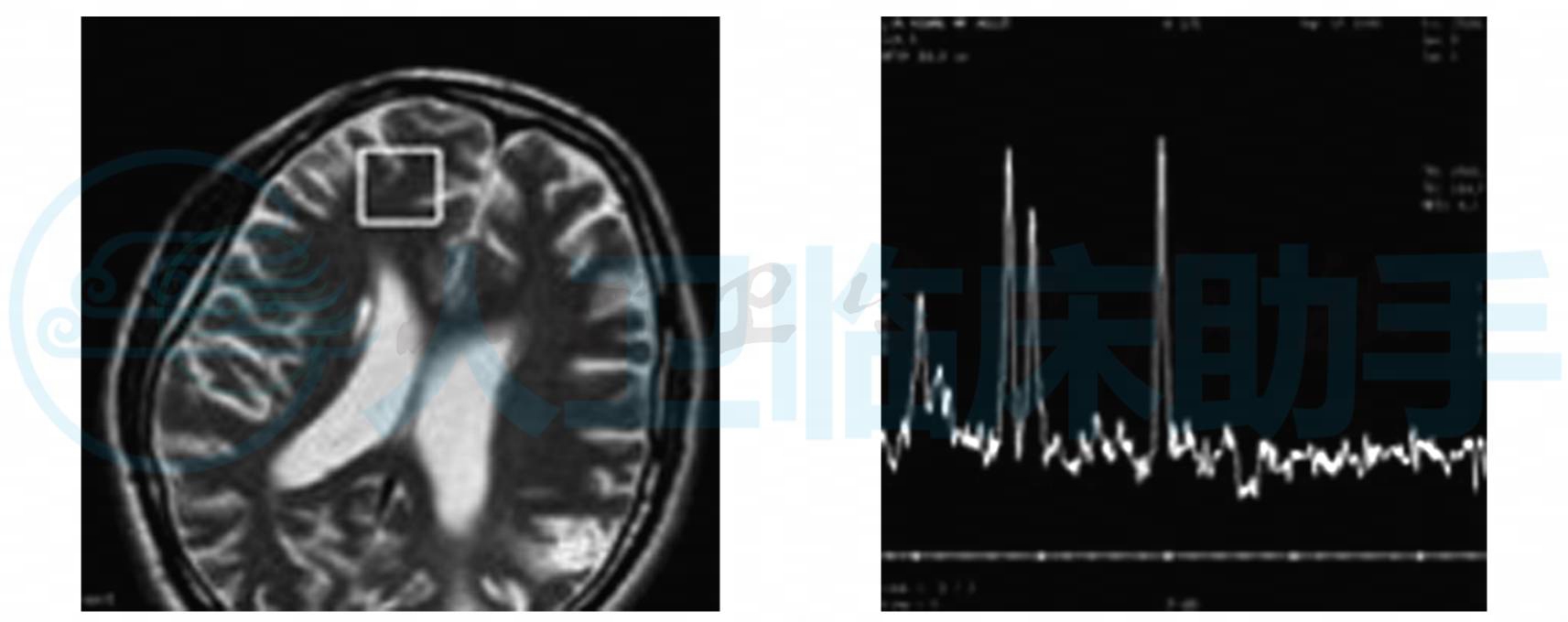
图7,8 头颅MRS示右额叶非病变处虽无乳酸峰,但乳酸值也有异常
治疗过程
【诊治经过二】
患者除给予胰岛素降糖治疗,应用大剂量ATP、辅酶A、辅酶Q10、B族维生素、丙戊酸钠缓释片等治疗后病情稳定,神志清楚,进食情况良好,未再出现癫痫发作。2006年3月7日行进一步做肌肉活检,基因测序。
【病理结果】
取材部位:右肱二头肌
1.光镜诊断
病理结果HE染色见骨骼肌呈肌病样病理改变(图9)改良高墨瑞( MGT)染色(图10)可见较多的RRF(不整红边纤维),油红O( ORO)染色(图11)见肌纤维内脂肪滴显著增多。PCR限制片段长度多态体分析,检测存在A3243G位点突变(图12)。
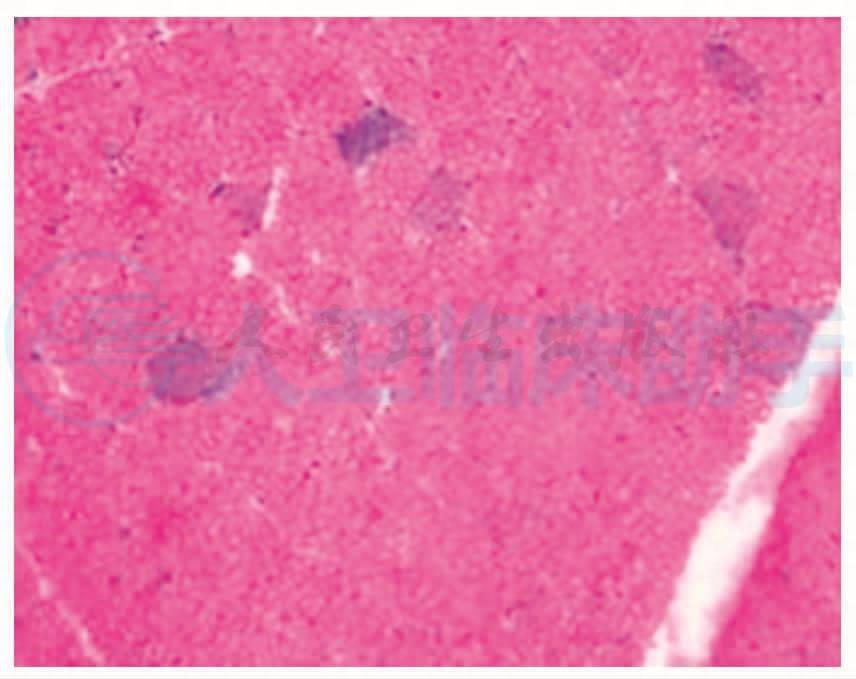
图9 骨骼肌呈肌病样病理改变,RRF,HE×400

图10 RRF,MGT×400
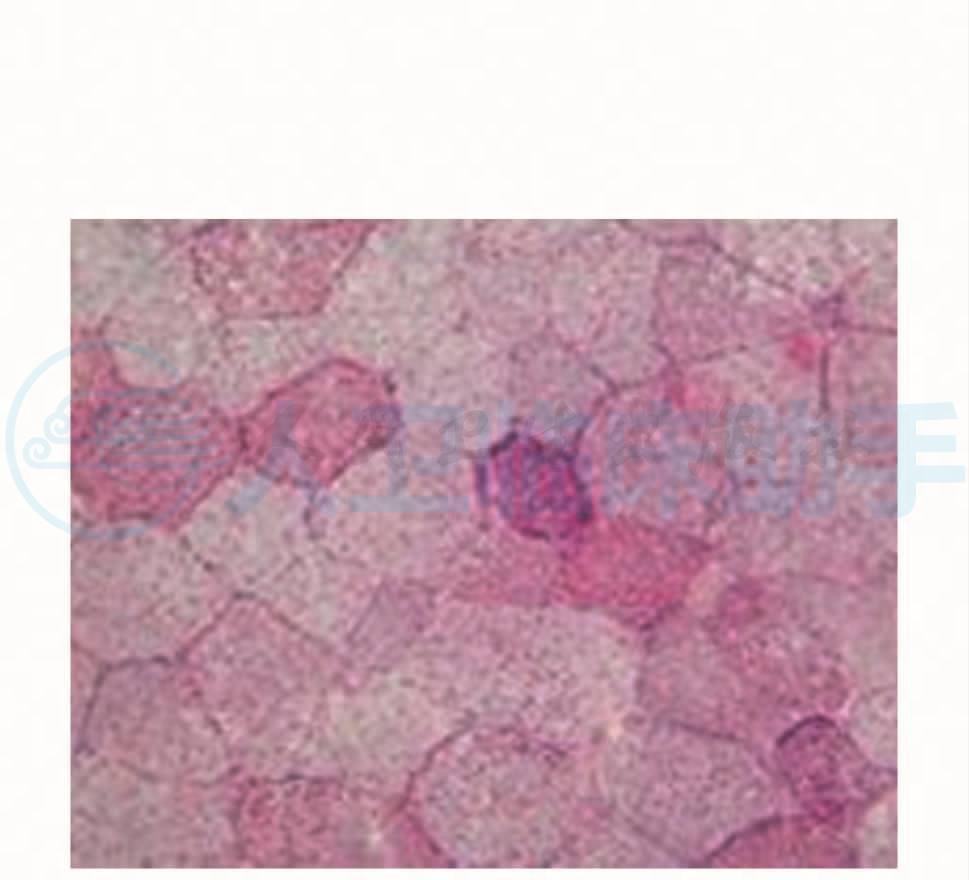
图11 肌纤维内脂肪滴显著增多,RRF,ORO×400

图12 PCR-RFLP检测mtDNA A3243G突变( +:阳性对照,M:marker100bp ladder,13为本研究1例MELAS患者血标本)
2.电镜诊断
骨骼肌超微结构检查部分肌纤维内可见大量晶格状线粒体包涵体(图3),以及较多脂肪滴和糖原颗粒,提示骨骼肌代谢异常,为线粒体-脂肪累积病的病理改变特点。
【基因诊断】
外周血线粒体基因检查显示mtDNA A3243G阳性(图4)。确诊为“线粒体脑肌病,MELAS型;线粒体基因突变型糖尿病,双侧神经性耳聋”。
患者入院后曾数次出现癫痫大发作,给予地西泮类药物抢救后病情趋于平稳。确诊线粒体脑肌病MELAS后,给予胰岛素降糖治疗,大剂量ATP、辅酶A、辅酶Q10、B族维生素、丙戊酸钠缓释片等治疗,并给予丹参酮改善微循环,减轻脑缺血、缺氧等,患者病情稳定,神志清楚,进食情况良好,未再出现癫痫发作。出院时一般情况良好,血糖控制较好。













