巨细胞病毒性视网膜炎(cytomegalovirus retinitis,CMVR)多见于免疫力低下患者,是获得性免疫缺陷综合征(acquired immunodeficiency syndrome,AIDS)患者中最常见的眼部并发症,是引起AIDS患者视力下降的首要原因。而对于骨髓移植术后发生的CMVR,相关报道较少。随着近年骨髓移植技术的日臻完善,接受骨髓移植术患者增多,骨髓移植术后巨细胞病毒性视网膜炎的发生也有增多趋势。现将北京大学第一医院眼科诊治的一例白血病异基因骨髓移植术后并发巨细胞病毒性视网膜炎病例报告如下。
患者男性,5岁,2011年3月28日,患者因患慢性粒细胞白血病,于血液科行异基因造血干细胞移植。移植前查供体血清CMV- IgG阳性,受体血清CMV- IgG为阴性。患者预处理方案为白消安/环磷酰胺(Bu/Cy)联合抗胸腺细胞球蛋白(ATG)。移植术后14天白细胞植活,31天血小板植活。2011年4月27日,骨髓穿刺检查未见白血病复发。患者移植术后血象持续偏低,间断予升白细胞及成分血输注治疗。2011年5月9日,患者血中CMV- DNA及EBV- DNA升高,予静脉滴注更昔洛韦85mg Q12h治疗。2011年5月20日,因患者白细胞、血小板计数进行性下降,遂停用更昔洛韦,改用膦甲酸抗病毒治疗至血病毒DNA转阴。此后CMV- DNA又反复升高2次,均在应用更昔洛韦治疗后转阴。2011年8月1日出现双眼视力下降。
眼科检查:视力右眼0.1,左眼0.3;非接触眼压计测量眼压:右眼12mmHg,左眼16mmHg;双眼外眼及眼前节检查均未见异常;散瞳后间接检眼镜检查:双眼视乳头边界欠清,后极部血管周围明显白鞘,管壁狭窄,全视网膜可见片状黄白色渗出,边界不清,视网膜下出血,并见渗出性视网膜脱离(图 1A,B)。眼科B超检查示双眼视网膜浅脱离(图2A,B)。OCT检查示双眼视网膜脱离及视网膜下高反射物质(图3A,B)。
患者体温36. 8℃,心率98次/分,呼吸18次/分,血压105/80mmHg。血常规检查:白细胞计数1. 63×109/L,血红蛋白96g/L,血小板计数76×109/L,中性粒细胞百分比59. 3%,淋巴细胞百分比15. 4%,单核细胞百分比15.3%。肝肾功能及凝血功能检查正常。血CMVDNA 6.03×105copies/ml。

图1 患者男性,5岁,彩色眼底照相显示双眼视乳头边界欠清,后极部血管周围明显白鞘,管壁狭窄,全视网膜可见片状黄白色渗出,边界不清,视网膜散在出血灶,并见渗出性视网膜脱离
A.右眼;B.左眼
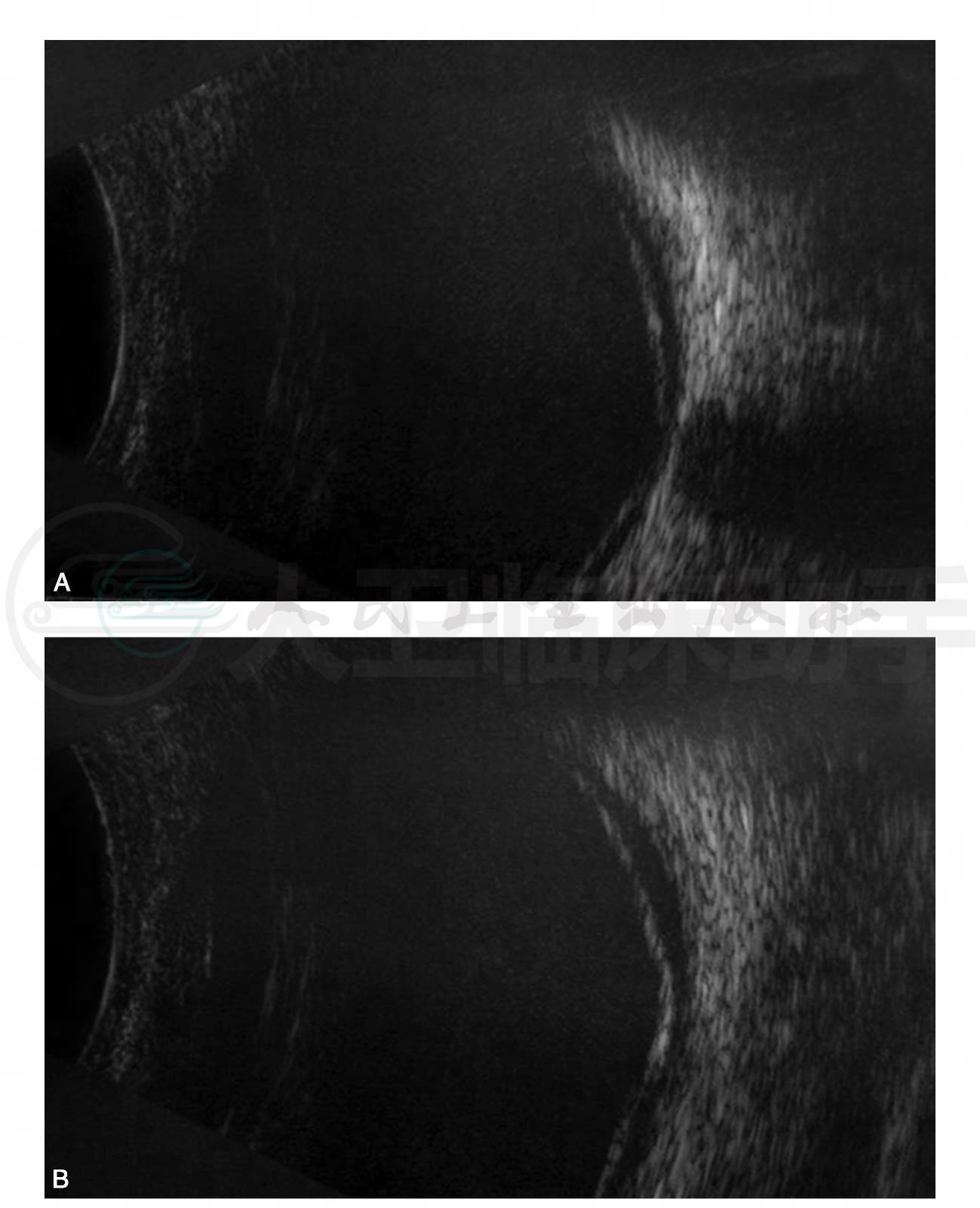
图2 眼科B超检查示双眼视网膜浅脱离
A.右眼;B.左眼

图3 OCT检查示双眼黄斑区视网膜脱离及视网膜下高反射物质
A.右眼;B.左眼
诊断为巨细胞病毒性视网膜炎。
给予静脉滴注更昔洛韦85mg每天2次治疗。治疗1周后,查血CMV- DNA转阴。患者双眼视力0.5,眼压及眼前节检查正常,眼底检查见双眼视网膜黄白色渗出病灶减少,视网膜血管管壁狭窄,仍可见视网膜下出血及视网膜脱离(图4A,B)。
继续予静脉滴注更昔洛韦85mg每天2次,治疗2周后,复查患者右眼视力0.1,左眼视力0.2。眼压及前节检查均正常。散瞳眼底检查可见双眼视网膜血管管壁狭窄,部分闭塞。仍可见视网膜下出血及视网膜脱离(图5A,B)。患者血液中CMV- DNA阴性,改用维持量更昔洛韦85mg每天1次治疗。1周后,由于患者白细胞计数持续下降,达1.17×109/L,改用静脉滴注膦甲酸1.5g每天1次维持治疗。

图4 静脉滴注更昔洛韦治疗1周后,患者双眼视力0. 5,眼底像显示双眼视网膜黄白色渗出病灶减少,视网膜血管管壁狭窄,仍可见视网膜下出血及视网膜脱离
A.右眼;B.左眼
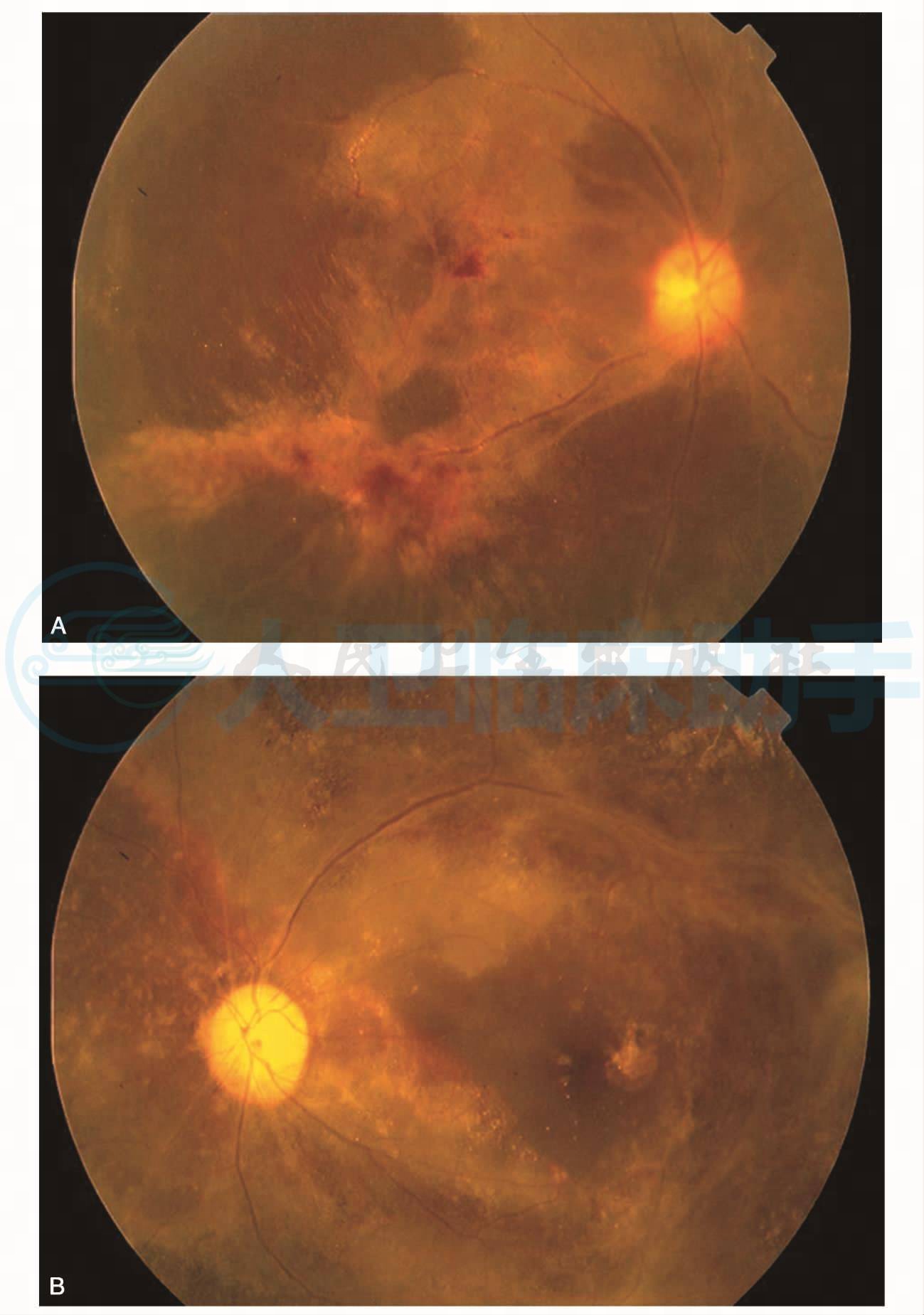
图5 静脉滴注更昔洛韦治疗2周后,患者右眼视力0. 1,左眼视力0. 2,眼底像显示双眼视网膜血管管壁狭窄,部分闭塞,仍可见视网膜下出血及视网膜脱离
A.右眼;B.左眼













