病情介绍
患者男性,59岁。
主诉:
发作性胸闷5天,加重6+小时。
现病史:
患者于2010年3月5日出现发作性胸骨后憋闷,伴气短,多于逆风步行或爬楼梯时发生,未予重视。2010年3月10日,上午10点左右在行走过程中再次出现胸闷,伴胸痛、气短、大汗,疼痛向左臂内侧放射,持续不能缓解,急来本院急诊行心电图示完全右束支传导阻滞,V1~V4导联呈qR型,V1~V6导联ST段弓背向上抬高约0.2~0.4mV。诊断急性广泛前壁心肌梗死,予嚼服阿司匹林300mg,氯吡格雷300mg,瑞替普酶10MU静脉溶栓30分钟后,患者胸闷痛缓解约50%,转入本科。
既往史:
高血压史13年,最高170/100mmHg,不规律服用吲达帕胺,血压控制不详。否认糖尿病及家族史。哮喘病史13年,自服中药偏方(具体不详)及间断口服或静脉使用抗生素(几乎每隔1个月即输液一次),效果不佳,间断有咳嗽、咳痰,气喘症状。
个人史:
吸烟史30余年,平均2包/日。饮酒史30余年,约2两/日。
家族史:
否认家族性遗传性疾病史。
入院查体:
BP 132/81mmHg,口唇稍发绀。球结膜充血。颈静脉无怒张。双肺呼吸音粗,可闻干鸣音,未闻及湿啰音。心率100次/分,律齐,各瓣膜听诊区未闻及杂音。腹软,肝脾未触及。双下肢无水肿。
辅助检查:
溶栓即刻心电图(2010-3-10 10:30):V1~V3导联呈qR型,V4~V6导联呈RS型,ST段抬高约0.2~0.4mV。溶栓30分钟、90分钟心电图示:V1~V3导联Q波逐渐加深,V4~V6导联r波逐渐减低转为QS波,ST段无明显回落,T波逐渐倒置(图1)。
胸片(2010-3-11):心影增大,主动脉迂曲,肺、膈未见异常。
心脏彩超(2010-3-18):左房(49mm)、左室扩大(57mm)左室前壁下1/2、前间隔下1/2各节段室壁变薄,回声增强,无运动,侧壁及下壁下1/2运动幅度减低,二尖瓣少到中量反流,射血分数42%。
化验:心肌酶(2010-3-10 17:14):CK 672.5IU/L,CK-MB 64.2IU/L。之后复查心肌酶峰在发病18小时。
心肌标志物(2010-3-11 12:12):CK-MB 322.80ng/ml,cTnI 71.2ng/ml。
血生化(2010-3-11):空腹血糖12.83mmol/L,CHO 6.23mmol/L,TG 3.64mmol/L,HDL 1.15mmol/L,LDL-C 3.82mmol/L,CK 122.6IU/L,CK-MB 11.9IU/L,血钾4.11mmol/L,BUN 4.14mmol/L,SCr 77.9mmmol/L。
血常规(2010-5-13 10:10):WBC 11.24×109/L,N 70.5%,L 22.4%,Hb 199g/L。血气PO2 55.9mmHg,PCO2 42.7mmHg,SaO2 90.8%。
入院诊断:冠状动脉粥样硬化性心脏病
急性广泛前壁心肌梗死
高血压2级(极高危组)
高脂血症(混合型)
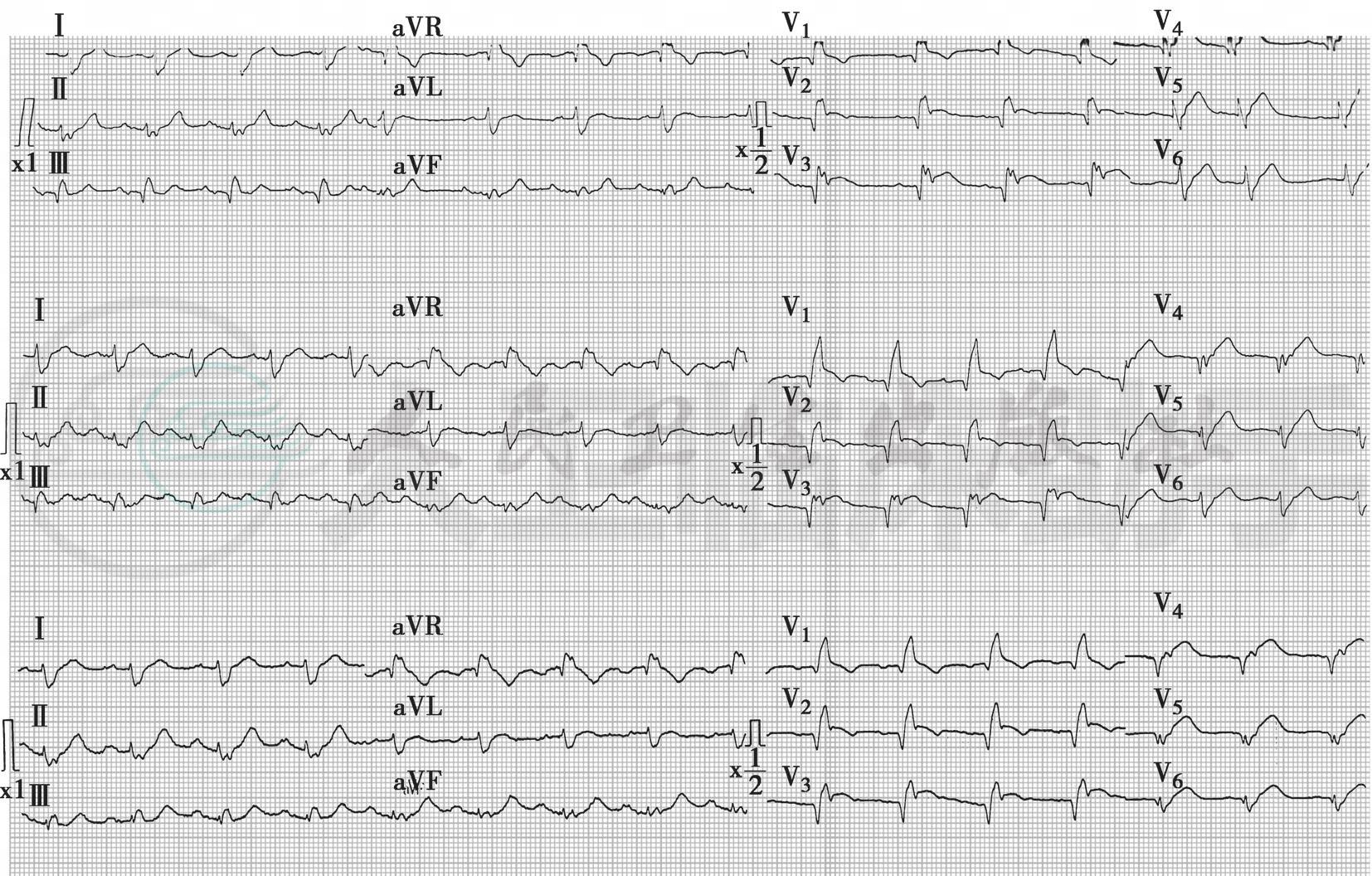
图1 溶栓即刻心电图及溶栓30分钟、90分钟心电图
支气管哮喘
肺部感染
病例分析
(一)病例特点
1.老年男性,有高血压、高脂血症史及家族史。有长期大量吸烟史为冠心病危险因素。
2.病史主要特点 发病前4~5天有典型心绞痛病史,以持续胸闷痛伴气短、大汗入院。心电图提示急性广泛前壁心肌梗死,予静脉溶栓治疗,入院时已超过6小时,经溶栓治疗,胸闷缓解约50%,但心肌酶峰未前移,溶栓2小时心电图ST段回落未达50%,且V1~V6导联Q波加深(图2),其后心电图显示窦性心动过速,V1~V6导联Q波逐渐加深,ST段持续抬高不回落(图3)。根据上述临床特点可明确诊断为:冠状动脉粥样硬化性心脏病,急性广泛前壁心肌梗死。考虑溶栓未再通。
(二)鉴别诊断
1.心绞痛
发作性胸闷痛,多于劳累或激动时发生,持续3~5分钟,经休息或含服硝酸甘油可迅速缓解,行平板运动试验阳性,化验心肌酶正常。
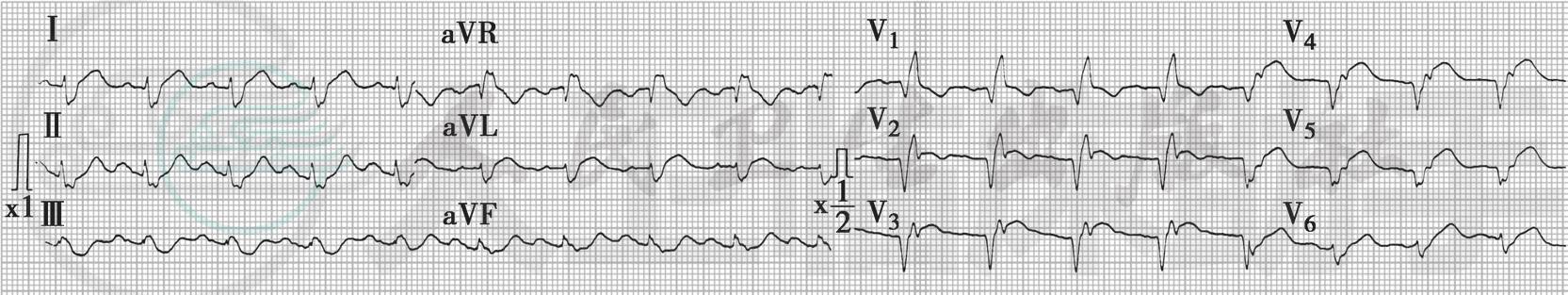
图2 心电图(2010-3-10)
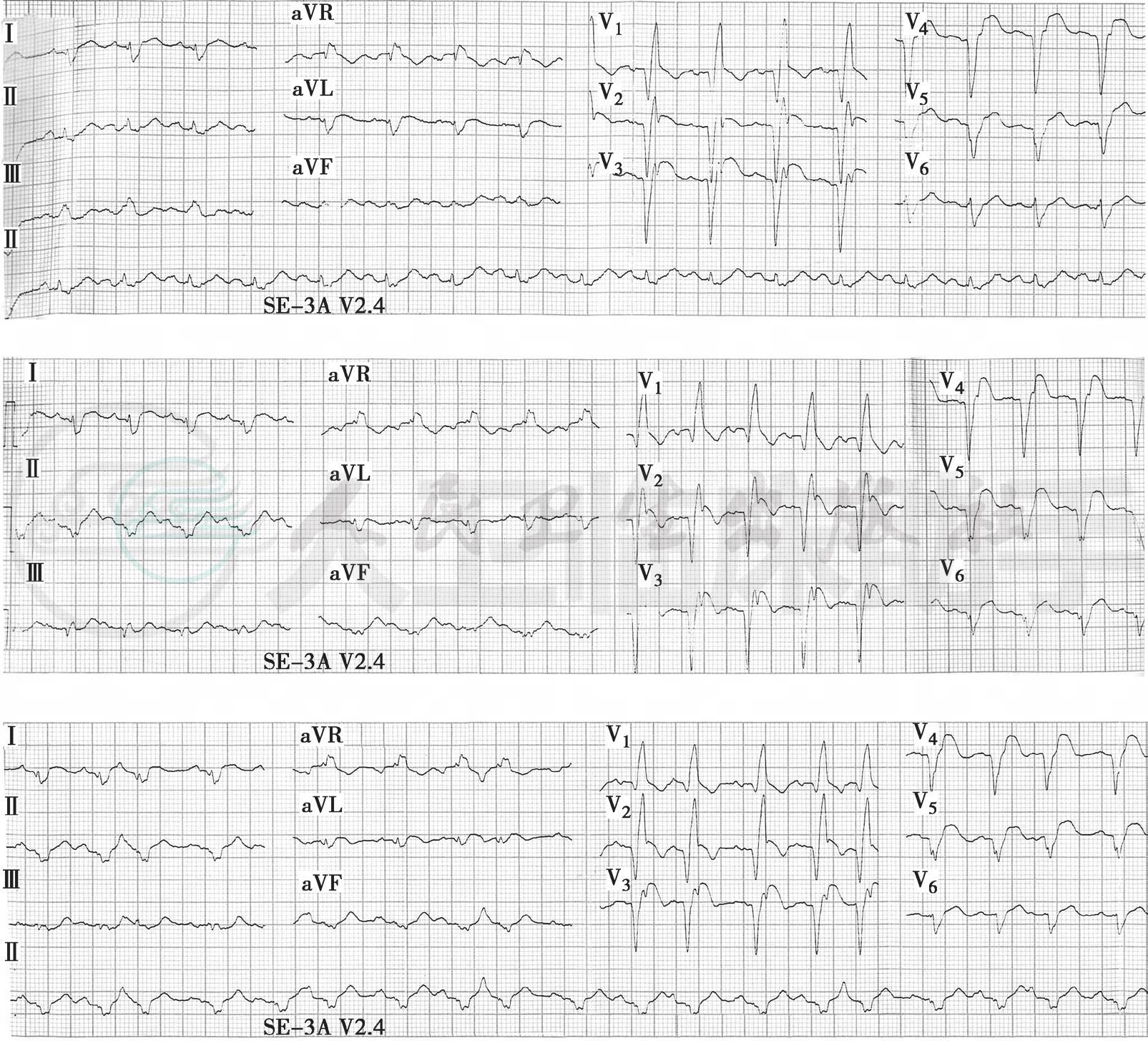
图3 心电图(心肌梗死后第2、3、4日)
2.急性心肌梗死
胸骨中上段之后压榨样或窒息性疼痛,持续时间长,可达数小时或1~2天,含服硝酸甘油效果差,血压偏低甚至发生休克,可有心包摩擦音,常伴有发热、白细胞升高,血沉增快和心肌酶增高,心电图有特征性和动态性变化。
3.急性肺动脉栓塞
可发生胸痛、咯血、呼吸困难和休克。但有右心负荷急剧增加表现如发绀、肺动脉瓣区第二音亢进、颈静脉充盈、肝大、下肢水肿等。心电图示Ⅰ导联S波加深,Ⅲ导联Q波显著,T波倒置,胸导联过渡区左移,右胸导联T波倒置等改变。
4.主动脉夹层
胸痛一开始即达高峰,常放射到背、肋、腹、腰和下肢,两上肢的血压和脉搏有明显差别,可有下肢暂时性瘫痪、偏瘫和主动脉瓣关闭不全的表现等可资鉴别。经食管超声心电图、X线或磁共振显像有助鉴别。
(三)最后诊断
根据该患者病史、体征、入院后辅助检查可明确诊断为:
冠状动脉粥样硬化性心脏病
急性广泛前壁心肌梗死
高血压2级(极高危组)
高脂血症(混合型)
支气管哮喘
肺部感染
(一)治疗方案
给予扩冠、抗凝、抗血小板聚集、调脂、稳定斑块、抗感染、对症等治疗。
(二)病情变化
1.患者入院后请呼吸科会诊,认为支气管哮喘诊断成立,不建议使用β受体阻滞剂。
2.患者心肌梗死面积大,溶栓未通,入院后心率一直快,在80~100次/分之间。于3月17日凌晨4时许,休息中气短加重伴喘息,呈端坐位。血压升高达140/100mmHg,呼吸加快至30次/分,双肺闻及喘鸣音及湿啰音,心率加快至118次/分。考虑急性左心衰竭,经静脉予硝酸甘油、呋塞米、地塞米松等症状缓解。

图4 室性心动过速(2010-3-24心电监护)
3. 3月24日患者情绪波动及劳累后于夜间心电监护窦性心率加快,出现频发短阵室性心动过速(图4),予利多卡因后室性心动过速减少,但心率仍快,仍有频发室性期前收缩,早晨7时许出现持续性室性心动过速,予利多卡因无效,予胺碘酮静脉推注时,患者突然烦躁,心电监护出现心室扑动、心室颤动,立即予300J非同步直流电除颤后转为窦性心动过速,之后持续胺碘酮静脉滴注,患者又于8时至10时多次出现室性心动过速(图5)随即转为心室扑动、心室颤动(图6),经非同步直流电除颤转为窦性心律后很快转为室性心动过速、心室颤动。考虑为交感风暴,征得家属同意后静脉推注美托洛尔5mg,室性心动过速、心室颤动终止。之后加用比索洛尔片1.25mg,肺部喘鸣音未加重,后渐加比索洛尔至5mg/d,患者心率下降至60~70次/分左右,室性期前收缩明显减少,未再出现室性心动过速、心室颤动。
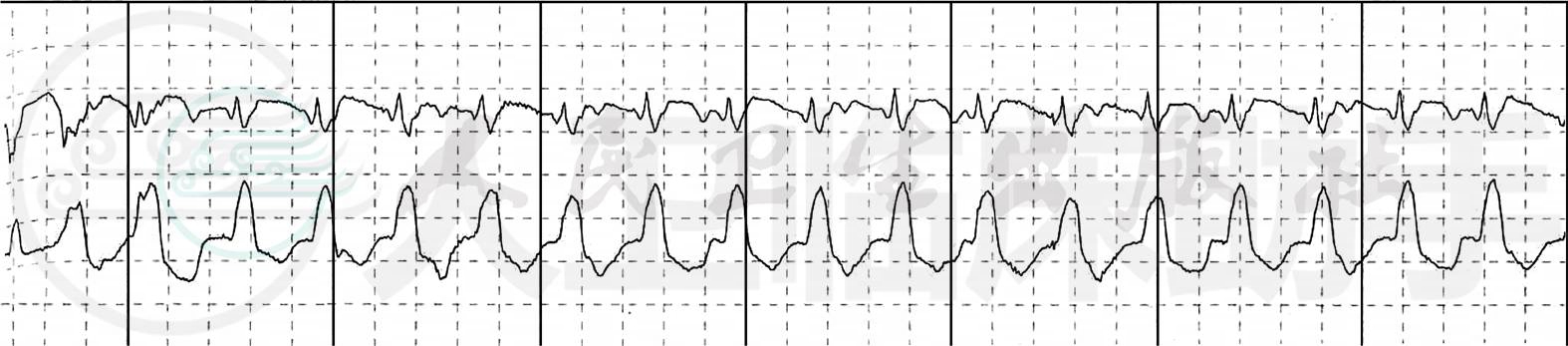
图5 室性心动过速(2010-3-24心电监护)
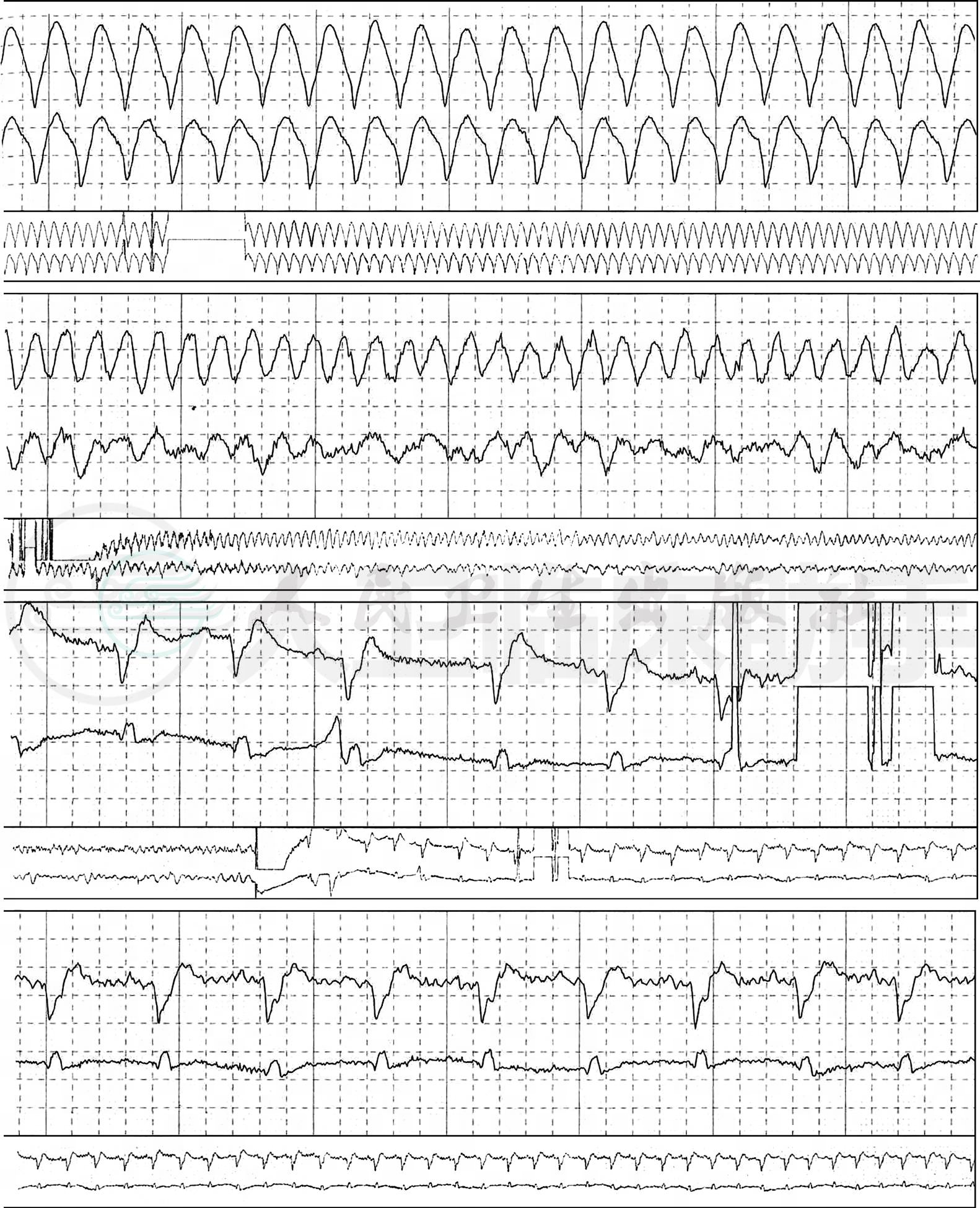
图6 心室扑动、心室颤动(2010-3-24心电监护)
(三)随访情况
因患者及家属不同意行冠脉造影术,于4月7日好转出院,1年后随访一般活动无明显气短不适,仍持续服用比索洛尔。













