患者男性,70岁。
主诉:
发现血压高30余年,活动后气短半年,加重20余天。
现病史:
患者于30余年前体检时发现血压高,最高可达200/100mmHg,平素无明显头痛、头晕、血压亦不稳定,未正规诊治。1998年因“椎基底动脉供血不足”在本院住院治疗,之后口服“硝苯地平缓释片10mg,1次/日”治疗,血压平素为120~140/70~80mmHg。半年前患者出现活动后气短,有心悸感,且逐渐加重,并伴咳嗽、咳痰,曾在当地住院,诊为“高血压3级(极高危组),心脏扩大,心功能Ⅲ级,心包积液,肺部感染,低蛋白血症”,期间发现心律失常(室性期前收缩),住院期间给予降压、抗感染、对症支持治疗,病情缓解,心包积液减少,院外一直口服“硝酸异山梨酯、阿司匹林、氢氯噻嗪、安体舒通(螺内酯)、吲达帕胺、美西律(150mg,8小时一次)”等药物,近3个月患者自觉有脉搏不规律、缓慢,无明显头晕。1个月前行动态心电图检查显示“窦性心律,室性期前收缩,短阵室性心动过速,房性期前收缩,窦性停搏或窦房传导阻滞?二度Ⅱ型房室传导阻滞,ST段改变”,之后患者曾晕厥2次,故植入心脏永久起搏器(Biotronik DDDR),术后服用“胺碘酮”等药物。患者仍间断自觉活动后气短,但可进行日常活动。于20天前患者活动后气短加重,轻微活动即觉气短,且伴夜间阵发性呼吸困难,伴水肿、少尿、食欲减退,故入本院。
既往史:
既往否认糖尿病史,否认药物、食物过敏史。
个人史:
患者吸烟30余年,20~30支/日,不规律饮酒史30余年,量不等,近5年已戒。
家族史:
其父亲因“高血压、脑出血”逝世。
查体:
T 36.4℃,P 70次/分,R 28次/分,BP 98/70mmHg,体型消瘦,慢性病容,反应略迟缓,高枕卧位。全身未触及肿大淋巴结,皮肤黏膜无黄染。口唇发绀,舌体肥大。颈静脉充盈,肝颈静脉反流征阳性。呼吸频率28次/分,双侧胸廓对称无畸形,双肺呼吸音低,双下肺可闻及少许湿啰音,未闻及胸膜摩擦音。心率70次/分,心尖部可闻及2/6级收缩期杂音,腹软,肝大肋下2指,剑突下3指,脾未及,无压痛,双下肢中度可凹性水肿。
辅助检查:
血常规:白细胞数7.19×109/L,中性粒细胞81.1%,淋巴细胞11.3%,红细胞3.45×1012/ L,血小板110×109/L。
血生化:ALT 77.1U/L,AST 67.8U/L,总蛋白47.9g/L,白蛋白30.1g/L,血糖5.4mmol/L,总胆固醇3.11mmol/L,低密度脂蛋白1.87mmol/L,尿酸412.9μmol/L,尿素氮10.55μmol/L。
凝血系列:国际标准化比值1.28,余正常。
血气:氧分压73.2mmHg,二氧化碳分压25.5mmHg,血红蛋白117g/L,氧合血红蛋白92.2%,实际碳酸氢根14.5mmol/L,标准碳酸氢根17.1mmol/L,缓冲碱37.5mmol/L,标准剩余碱-9.1mmol/L,实际剩余碱-8.8mmol/L。
C反应蛋白12mg/L。
肿瘤标志物:糖类抗原125 127.79U/ml,铁蛋白459.9ng/ml,余正常。
甲状腺功能:TT3 1.0mol/ml,FT3 1.4mol/ml(均减低),TSH 11.8mIU/L(增高)。
传染病检查、血沉、尿常规、D-二聚体、便常规等未见明显异常。
心脏彩超示:各房室大小正常,左室壁均匀性增厚(室间隔与左室后壁均为16mm),室壁运动协调,各瓣口未见异常血流。心包腔内可见游离液暗区,舒张期前心包暗区深15mm,后心包9mm,左室侧壁外10mm,右室侧壁外14mm,透声稍差,符合高血压心脏病改变(左室壁对称性肥厚),心包积液(少量),EF 61%。
腹部B超提示:右肾孤立小囊肿,双侧胸腔积液,前列腺增生伴结石,肝内小钙化灶,胆、胰、脾、左肾、腹腔未见明显异常。
入院诊断:高血压3级(极高危组)
左室肥厚
心功能Ⅳ级
胸腔、心包积液
心律失常
病态窦房结综合征
二度Ⅱ型房室传导阻滞
房性期前收缩
室性期前收缩
短阵室性心动过速
心脏永久起搏器植入术后
肺部感染
低蛋白血症
甲状腺功能减退症
前列腺增生伴结石
右肾囊肿
一、入院后的治疗方案、病情变化及辅助检查
1.患者入院后给予扩血管、利尿、抗感染、补充白蛋白以及对症支持治疗。
2.入院后曾出现室性心动过速(图8),当时血压70/30mmHg,给予利多卡因100mg静脉推注后仍为室性心动过速,之后立即给予直流电复律,以100瓦秒(W · s)同步直流电复律后患者恢复起搏心律,为75次/分,行心电图检查提示心室起搏,测血压为85/60mmHg,给予生理盐水50ml,多巴胺200mg,以4.5ml/2h(300μg/min)泵入,血压升至100/60mmHg。
3.其后患者腹胀、气短仍感明显,曾因进行性心包、胸腔、腹腔积液增加,考虑有结核可能,进行抗结核治疗,疗效差。曾行胸腔穿刺术,抽取橘红色及淡血性胸水约800ml并送化验。胸水常规:橘红色,混浊;单核细胞80%,多核细胞20%,红细胞计数5120 个/ml;胸水生化系列:蛋白18.9g/L,乳酸脱氢酶92.3IU/L;结核杆菌未找到,病理提示:见大量间质细胞、淋巴细胞及退变裸核核异质细胞,未见癌细胞,胸水介入漏出液与渗出液之间,偏血性。之后为减轻症状于右侧胸腔行置管引流术。
4.曾行胸部CT提示 ①双肺支气管病变。②双侧中等量胸腔积液(伴左肺下叶部分肺膨胀不全)。③心包积液。④腹水。
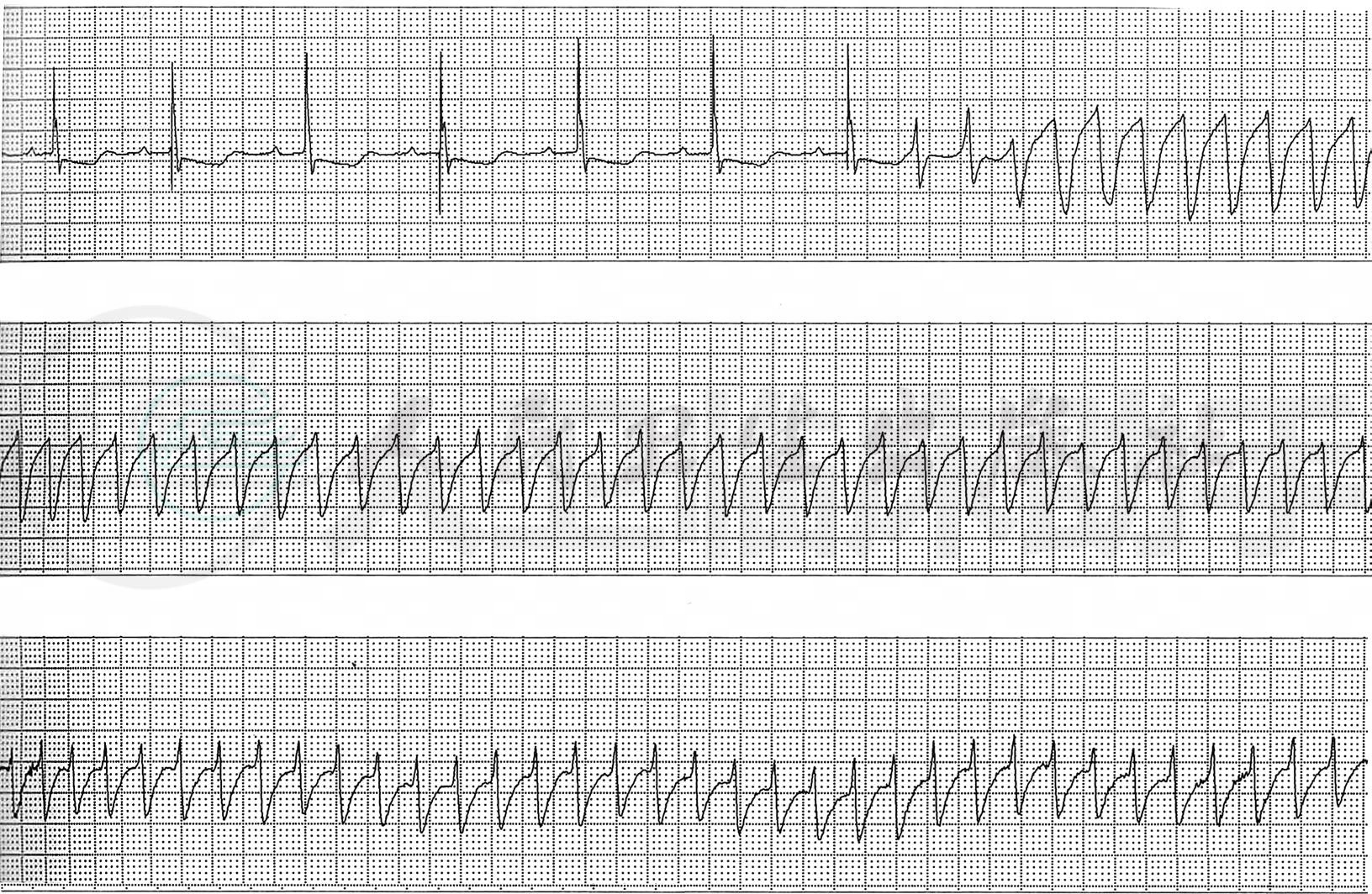
图8 室性心动过速心电图
5.继续给予对症支持治疗 治疗期间患者曾出现双眼向右凝视,左侧肢体活动障碍,神志不清,急查头颅CT提示:①右侧基底节区腔隙性脑梗死。②轻度皮质下动脉硬化性脑病。③脑萎缩。经给予“醒脑静及改善循环”等治疗缓解。
6.患者仍进行性气短,不能平卧休息,且全身衰竭状态表现明显,患者家属经商议后要求院外治疗,故出院。出院时情况:患者神志恢复,肢体活动障碍较前有明显好转,但患者气短明显,双下肢水肿明显,精神食欲睡眠均差,出量少。查体:血压105/65mmHg,神清,反应略迟钝,双眼向右侧凝视,唇绀,颈静脉怒张,双肺呼吸音略低,左下肺可闻及少许湿 音,心率75次/分,律齐,心音有力,各瓣膜区未闻及病理性杂音,腹软,肝大肋下2指,剑突下触诊不满意,无压痛,移动性浊音(+),双下肢及阴囊水肿。
7.入院后化验回报
血生化:AST 58.6U/L,白蛋白37.8g/L,血糖6.65mmol/L,尿酸996μmol/L,尿素氮15.17μmol/L,血肌酐162.4μmol/L,总胆固醇3.34mmol/L,乳酸脱氢酶260.4IU/L,钾4.97mmol/ L,氯107.6mmol/L。
尿液分析:蛋白质(+)。
血气:氧分压61.9mmHg,二氧化碳分压31.5mmHg,血红蛋白115g/L,氧合血红蛋白87.9%,实际碳酸氢根18.0mmol/L,标准碳酸氢根20mmol/L,缓冲碱41.2mmol/L,标准剩余碱5.4mmol/L,实际剩余碱-5.2mmol/L,氧饱和度91.2%,全血氧含量14.3vol%,血浆CO2含量19.6mmol/L。
血常规:中性粒细胞81.1%,中性粒细胞数7.19×109/L,淋巴细胞11.3%,红细胞3.45×1012/L,血小板110×109/L。
8.追问病史,将患者近半年心脏彩超结果汇总见表1。
表1 患者近6次心脏彩超结果
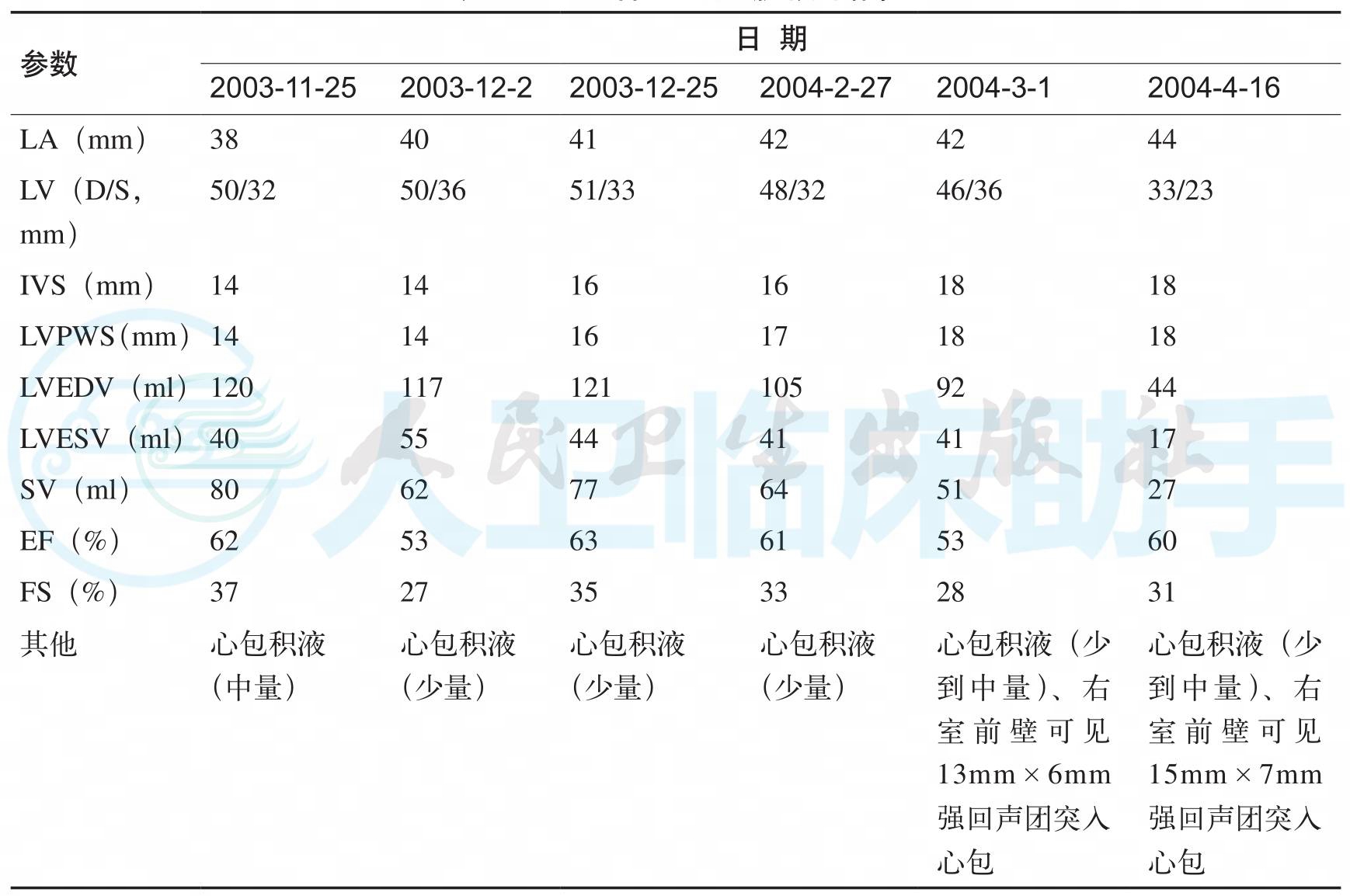
注:LA,左房;LV,左室;D/S,舒张期/收缩期;IVS,室间隔厚度;LVPWS,左室后壁厚度;LVEDV,左室舒张末容积;LVESV,左室收缩末容积;SV,每搏量;EF,射血分数;FS,左室短轴缩短率
二、随访结果及最后诊断
患者出院后2日于家中意识突然丧失,呼吸、心跳停止,死亡。
最后诊断疑为:淀粉样变心肌病。













