淋巴瘤(lyphoma)起源于淋巴结和淋巴组织,其发生大多与免疫应答过程中淋巴细胞增殖分化产生的某种免疫细胞恶变有关,是免疫系统的恶性肿瘤。淋巴结和淋巴组织与血液系统互相沟通,故淋巴瘤可以发生于身体任何部位。非霍奇金淋巴瘤(nonhodgkin lymphoma,NHL)骨髓累及者约1/3~2/3,约20%NHL有骨髓侵犯,可形成淋巴瘤细胞白血病。
急性胰腺炎(acute pancreatitis,AP)是胰腺的急性炎症过程,在不同程度上波及邻近组织和其他脏器系统,临床表现为急性起病,有上腹疼痛,伴有不同程度的腹膜炎体征,其发病机制迄今尚未完全明确,也给本病的治疗带来很大的困难。临床上可分为轻型急性胰腺炎(mild acute pancreatitis,MAP)和重症急性胰腺炎(severe acute pancreatitis,SAP)。MAP指患者有极轻微的脏器功能紊乱,没有严重的腹膜炎体征和严重的代谢功能紊乱,临床恢复顺利;SAP指患者有脏器功能障碍或衰竭,代谢功能紊乱或出现胰腺坏死、脓肿、假囊肿等局部并发症。胰腺炎的病因有以下几种:①胆道、胰管的机械性梗阻;②代谢性,包括酒精中毒、甲状旁腺功能亢进等;③感染性,如腮腺炎病毒、柯萨奇病毒B等;④血管性,如低血容量性休克、结节性多动脉炎等;⑤药物性,如糖皮质激素和口服避孕药;⑥其他原因,比如胆胰管的肿瘤、高脂血症等;⑦还有一定比例的胰腺炎患者原因不明,暂定为特发性胰腺炎。发病机制除了传统的“胰酶消化学说”外,“炎症介质学说”也受到关注。临床症状以上腹痛为最主要表现,还可伴有不同程度的发热、呕吐、腹胀及黄疸等,实验室检查中以血清淀粉酶及脂肪酶升高为主,影像学可见到胰腺的肿胀、渗出甚至坏死改变。治疗要抑制胰液分泌及抑制胰酶活性,同时抗炎、补液支持治疗。对胆源性胰腺炎、胰腺脓肿或假性囊肿的患者还可以进行手术治疗。
病例介绍
患者女性,24岁,汉族。以“上腹部胀痛不适20天,咳嗽半个月,加重4天”为主诉入院。
现病史:患者入院前20天无明显诱因出现上腹部胀痛不适,无反酸胃灼热,疼痛为隐痛,无放散,尚可忍受,食欲不佳,伴有恶心,无呕吐,排便排气存在。半月前开始出现咳嗽,干咳无痰,无胸闷气短,无发热。于当地医院抗炎治疗(具体不详)效果不佳。入院前4天患者腹痛明显加重,食欲差,恶心、呕吐,呕吐物为胃内容物,无呕血,非喷射状,腹胀明显,排气排便减少,咳嗽,有痰不易咳出,于我院急诊查血尿淀粉酶明显升高,腹部CT提示“急性胰腺炎”,为求进一步诊疗收入院。病来胸痛气短、心悸不适,自觉无发热,无头晕头痛,小便无异常,睡眠及食欲差,无明显消瘦。
体格检查:体温37.6℃,脉搏140次/分,呼吸18次/分,血压135/91mmHg。平车推入病房,神志清楚,表情痛苦,言语不清,对答迟钝,查体欠合作。周身皮肤黏膜无黄染及皮疹,未见肝掌及蜘蛛痣。浅表淋巴结未触及肿大。结膜无苍白,巩膜无黄染。胸廓对称,胸骨压痛明显,双肺可闻及湿啰音,以右肺明显,未闻及哮鸣音。心率140次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹部膨隆,上腹及中腹部明显压痛及反跳痛,无肌紧张,肝脏肋下未触及,脾肋下7cm,Ⅱ度硬,触痛明显,肝区无叩痛,Murphy征阴性,移动性浊音阳性。肠鸣音4次/分。双下肢指压痕阴性。
辅助检查:血淀粉酶:629.6U/L。
腹部CT(图1):胰腺肿胀,周围渗出性改变,符合急性胰腺炎表现,巨脾,右肾小结石,腹腔积液,腹膜后多发肿大淋巴结,反应性增生?
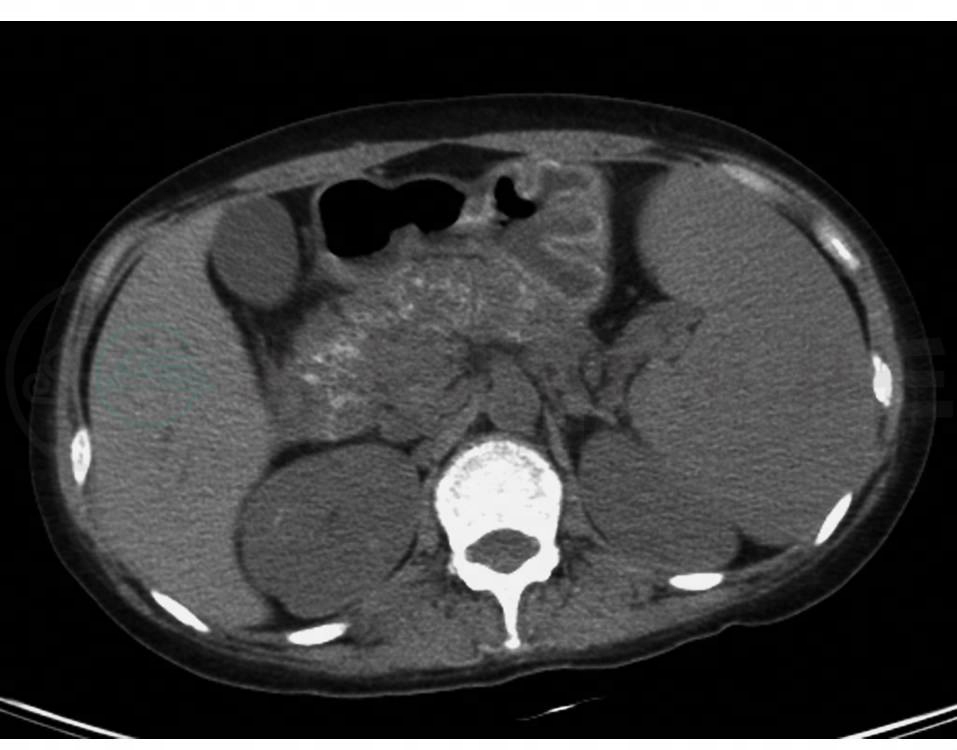
图1 腹部CT
胰腺肿胀,周围渗出性改变,巨脾,腹膜后多发肿大淋巴结
入院诊断:1.重症急性胰腺炎;2.肺炎。
患者年轻女性,腹胀、腹痛20余天,近4天加重,外院抗炎效果不佳,逐渐出现意识改变,反应迟钝,我院急诊化验血淀粉酶629.6U/L,腹部CT见胰腺肿胀,周围渗出改变,符合重症急性胰腺炎的改变。给予禁食水,生长抑素思他宁抑制胰酶分泌,抑酸药奥美拉唑抑制胃酸以减少胰液分泌,乌司他丁抑制胰酶活性,三代头孢抗感染,另外补液补钾等常规营养支持治疗。完善入院常规检查及肺CT、头MRI等检查。经治疗后患者症状无明显缓解,腹部体征略有改善,神志仍然处于恍惚状态。
入院化验检查结果如下:
血常规:白细胞22.3×109/L,中性粒细胞42.5%,血红蛋白115g/L,血小板207×109/L,幼稚细胞百分比22%。
尿常规:隐血++,蛋白+,比重1.020,白细胞12/HP。
凝血五项:凝血酶原时间14.2秒,活化部分凝血酶时间21秒,纤维蛋白原4.3g/L,D-二聚体816μg/L。
肝功能:清蛋白34.6g/L,谷丙转氨酶14.3U/ L,谷草转氨酶142.0U/L,总胆红素11.1μmol/L,直接胆红素4.4μmol/L,间接胆红素6.7μmol/L。
肾功能:尿素氮33.86mmol/L,血肌酐198.0μmol/ L,尿酸1165.1μmol/L。
血淀粉酶:629.6U/L,尿淀粉酶1315U/L,血清脂肪酶264U/L。
血糖:5.39mmol/L。
血清离子:钾3.30mmol/L,钠131.0mmol/L,氯92mmol/L,钙4.12mmol/L。
乳酸脱氢酶:2635.6U/L(正常值125~243U/ L),羟丁酸脱氢酶:3111U/L。
(正常值72~182U/L)。
肺CT:双肺下叶后、外基底段及左肺上叶下舌段炎症。
由上述化验检查结果可以看到,各项指标均明显异常,包括血常规中22%的幼稚细胞比例,血肌酐及尿素氮的明显升高,乳酸脱氢酶及羟丁酸脱氢酶的明显升高,均不能简单地用胰腺炎来解释。另外,从血清离子来看,还有一个重要发现,血钙4.12mmol/L,显著高于正常值,而重症胰腺炎的患者血钙水平应该是下降的,我们通常根据血钙水平的下降程度来判断胰腺炎的轻重,这点是与重症胰腺炎不相符合的。结合患者胸骨明显压痛、血钙异常以及外周血中的幼稚细胞、CT中发现的“巨脾”,提示该患者胰腺炎可能为继发性的,原发病很可能与血液系统疾病有关,因此,在积极治疗胰腺炎的同时,进行了骨髓穿刺术。骨髓象回报:结合病史、血象、骨髓象考虑淋巴瘤细胞白血病。
确定诊断:1.淋巴瘤细胞白血病;2.重症急性胰腺炎。患者胰腺炎病情趋于稳定后,转入血液科病房进一步治疗淋巴瘤细胞白血病,给予VDCP方案化疗。化疗后血钙明显下降,复查血钙1.70mmol/L。继续治疗期间患者出现了寒战、高热、幻觉、谵妄、腹痛腹胀、呕吐、小肠梗阻、呼吸困难,终因病情过重,最后死亡。













