便秘是临床常见的症状,女性和老年人居多,通常以排便频率减少为主。由于其长期、慢性、持续存在,往往缺乏特效的治疗,需从改善饮食习惯、排便习惯、应用不同机制的泻药等多方面进行纠正。近年来,我们应用较多的是加入肠动力性药物,个别患者还对其进行肛门直肠的生物反馈治疗、心理调控治疗,均取得了较好的效果。
顽固性便秘是一个严重困扰人类的消化道常见病,数千年来无数的医家对其病因病理进行了不断地探索,但收效甚微。病因不明确,而仅仅根据症状就进行的诊断与治疗,显然只能是对症治疗。
我们常常笼统地将一些便秘患者归为动力障碍或胃肠功能紊乱。正因为便秘的常见性、多发性,往往忽视了对便秘患者的正确的检查措施,没有寻找到导致便秘的根本病因,使部分便秘患者因此长时间得不到正确的诊治,应用再多的药物,也不能从根本上纠正便秘。
患者为中年女性,病程20余年,以“长期便秘20余年,加重伴腹痛10天”为主诉入院。
现病史:患者平素有严重的便秘,近年反复腹胀,进食后加重,排便、排气后缓解。平均4~7天排便1次,量少,为羊粪球状便,曾应用多种通便药物。近3~4年加服胃肠动力药通便(具体用药不详),效果不佳。近2年来便秘加重,自行灌肠协助排便,便仍为羊粪球状。10天前无明显诱因出现左下腹胀痛,立位、平卧及左侧卧位较重,被迫右侧卧位,未排便,少量排气,进食差,服用胃肠动力药物及灌肠无效,腹痛进一步加重来我院,门诊以“腹痛待查”收入病房。
既往史:否认糖尿病、冠心病、高血压病史。否认肝炎、结核病史。否认重大手术、外伤及输血史。无药物过敏史及烟酒嗜好。患者多次院外就诊,考虑为便秘、肠梗阻等。多次胃镜检查提示浅表性胃炎,2年前曾行结肠镜未见异常。
体格检查:体温36.5℃,脉搏68次/分,呼吸18次/分,血压120/80mmHg。神志清楚,身体消瘦,家属扶入病房。未见肝掌及蜘蛛痣,浅表淋巴结无肿大。口唇无发绀,结膜无苍白,巩膜无黄染。双肺呼吸音清,未闻及干湿啰音。心律齐,无杂音。腹部可见偏于左下腹部的明显“胃型”,但未闻及振水音,局部轻压痛,无反跳痛及肌紧张,肝脾肋下未触及,肝区无叩痛,胆囊区无压痛,Murphy征阴性,移动性浊音阴性,肠鸣音4次/分。双下肢无水肿。
辅助检查:
胃十二指肠钡剂造影(2006-12-14,外院):胃形态呈鱼钩形,胃动力正常,胃排空正常,胃蠕动正常。
胃镜(2009-03-25,外院):浅表性胃炎伴胆汁反流;十二指肠球炎。
肠镜(2009-03-25,外院):未见异常。
入院诊断:便秘、腹痛待查。
入院后给予禁食水、抗炎、补液、营养支持治疗,行胃肠减压及温肥皂水灌肠,急诊行胃镜及立位腹平片检查。胃肠减压引出较多气体和黄色澄清液体约800ml。充分胃肠减压后将生豆油经胃管注入,胃肠减压闭管4小时后予温肥皂水500ml洗肠,洗肠后排便约50g,呈羊粪球样,见少许油花。化验检查结果回报:
血生化:清蛋白30.31g/L,轻度下降;保留肝功能、肾功能、血糖、血清离子、心肌酶谱、血淀粉酶、血清脂肪酶基本正常。
血常规:白细胞11.3×109/L,中性粒细胞82.8%,红细胞、血红蛋白及血小板正常。
肿瘤标记物:AFP、CA199、CEA、CA724均在正常值范围,CA125为45.66U/ml,轻度升高。
胃镜:胃黏膜形态结构基本正常,未见幽门梗阻表现。
立位腹平片:上腹部及左侧腹部可见明显积气、扩张的肠袢,可见宽大的液气平面(图1),中右侧腹部部分扩张的肠袢内可见空肠环形皱襞。
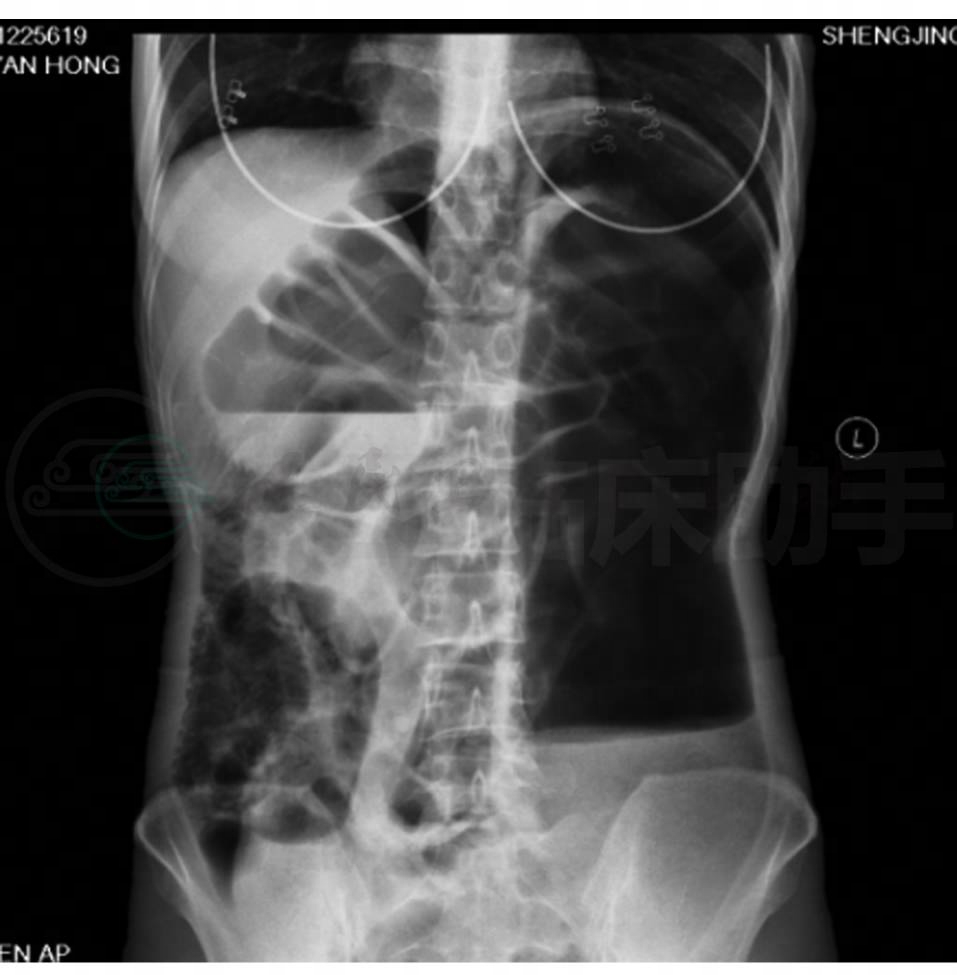
图1 立位腹平片
左下腹巨大液平、结肠明显扩张
鉴于立位腹平片提示结肠管腔明显扩张,考虑以下几种可能:①长期粪便排出不畅,远端梗阻,近端代偿性扩张;②低位肠梗阻;③先天性巨结肠;④乙状结肠冗长导致肠管扭转,继发肠梗阻。进一步行全腹增强CT检查,结果为(图2):结肠明显扩张,乙状结肠显著扩张、冗长,并扭转;升结肠内可见较多粪质存在;未见占位;增强扫描见小肠系膜扭转。明确诊断:1.低位肠梗阻;2.先天性巨结肠、乙状结肠冗长、扭转;3.小肠系膜扭转。
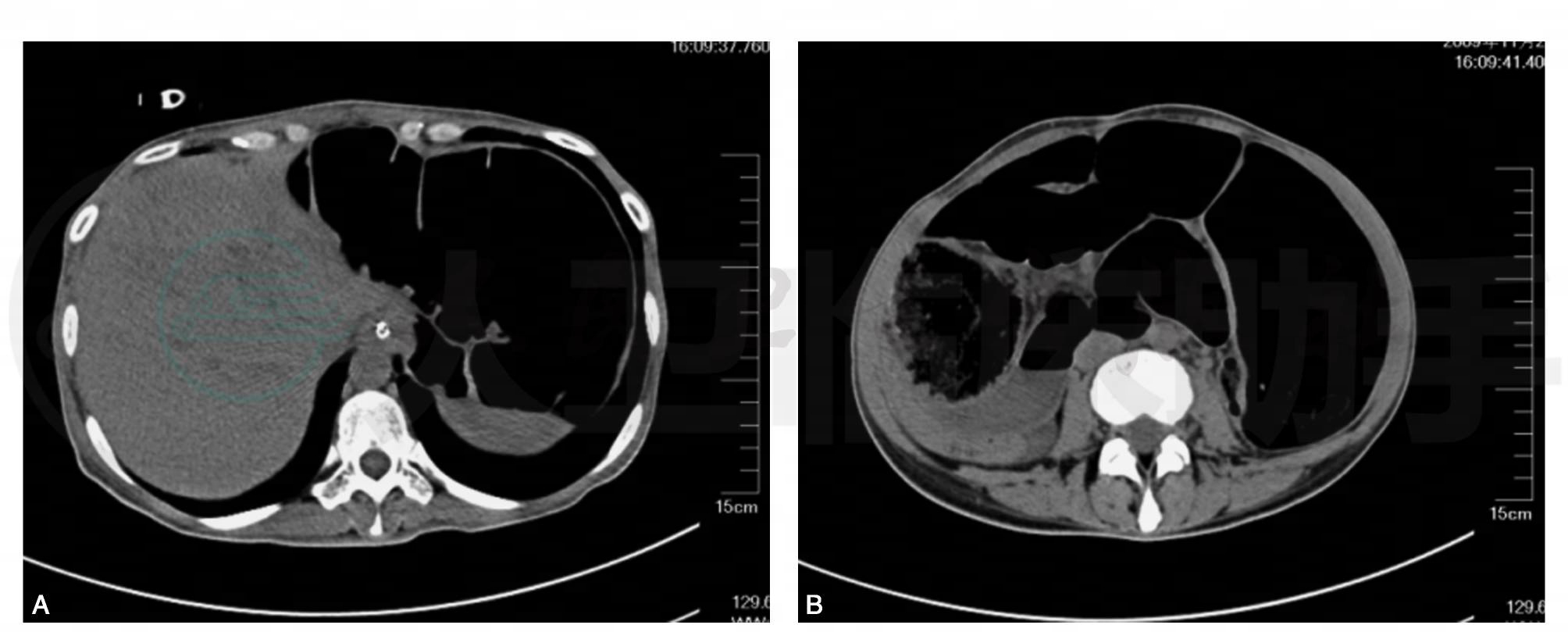
图2 全腹增强CT
结肠明显扩张,乙状结肠显著扩张、冗长并扭转;升结肠内可见较多粪质存在
明确诊断后请普外科会诊,转普外科手术治疗。入腹探查:腹腔内可见胀大的肠管,为部分小肠、升结肠和部分横结肠,未见缺血坏死肠管,肠旋转不良,回盲部转至左下腹,升结肠游离,与周围组织无粘连,降结肠无明显扩张,内有干粪块。术中诊断:肠旋转不良,肠梗阻。遂行右半结肠部分切除术,回肠末端造瘘术。术后给予留置造瘘袋,造瘘口通畅。3个月后,再次于外科行回肠造瘘还纳(回肠乙状结肠吻合)术。至今患者进食、排便状况良好。













