患者,男性,29岁,农民,因反复双下肢肿痛49天,胸闷气促25天,胸痛10天于2012年1月12日入院。患者于49天前无明显诱因出现左小腿肿胀疼痛,呈持续性隐痛,不向他处放射,以站立时为甚,开始以左足踝为主,渐向上蔓延至大腿,当时无胸闷、气促及胸痛等。遂到当地市第一人民医院诊治,行B超发现左下肢深静脉血栓,予以华法林1片抗凝等治疗7天后无明显好转。于2011年12月6日~12月18日在某医院住院,查血常规:WBC 8.1×109/L,N 79.3%,RBC 3.31×1012/L,Hb 98g/L,PLT 52×109/L;凝血功能FDP 120.0μg/ml,D-二聚体>40μg/ml;腹部及下肢血管彩超示:①左下肢深静脉血栓形成;②下腔静脉腹腔段内透声欠佳,建议进一步检查;③左下肢皮下软组织水肿声像。诊断为“①左下肢深静脉血栓形成;②血小板减少查因”,予以低分子肝素抗凝及对症治疗12天好转出院。在住院第5天患者出现一次痰中带血、量少,未予重视。出院后患者因受凉又出现胸闷气促,伴头晕及咳嗽咳痰,以夜间明显,活动后加重,休息可缓解。于2011年12月19日,发现右大腿疼痛及右下肢肿胀不适,经某省级医院门诊予以“降纤酶、低分子肝素钙”等回家治疗7天后水肿消退。之后患者双下肢仍反复出现肿痛不适,且长期卧床。一直规律服用抗凝药物(华法林1粒每天一次,“迈之灵”1片每天两次,消栓颗粒3包每天一次)至入院前。10天前,患者无明显诱因感持续性胸痛,左侧为甚,自述左侧卧位可缓解,伴咳嗽咳痰,遂于1月6日入我院就诊,查胸片示双下肺渗出性病灶,考虑感染;肺CT(图1)及肺动脉CTA(图2)示:①双下肺动脉血栓;②双下肺胸膜下多发团片状影;③左侧胸腔积液。诊断为“①双下肺动脉血栓;②左下肺感染;③左下肢深静脉血栓形成”,予以“头孢硫咪2.0g每天两次”抗感染及化痰等治疗6天后,转入呼吸科住院诊治。起病以来,患者精神、睡眠及二便可。既往史、个人史、家族史无特殊。
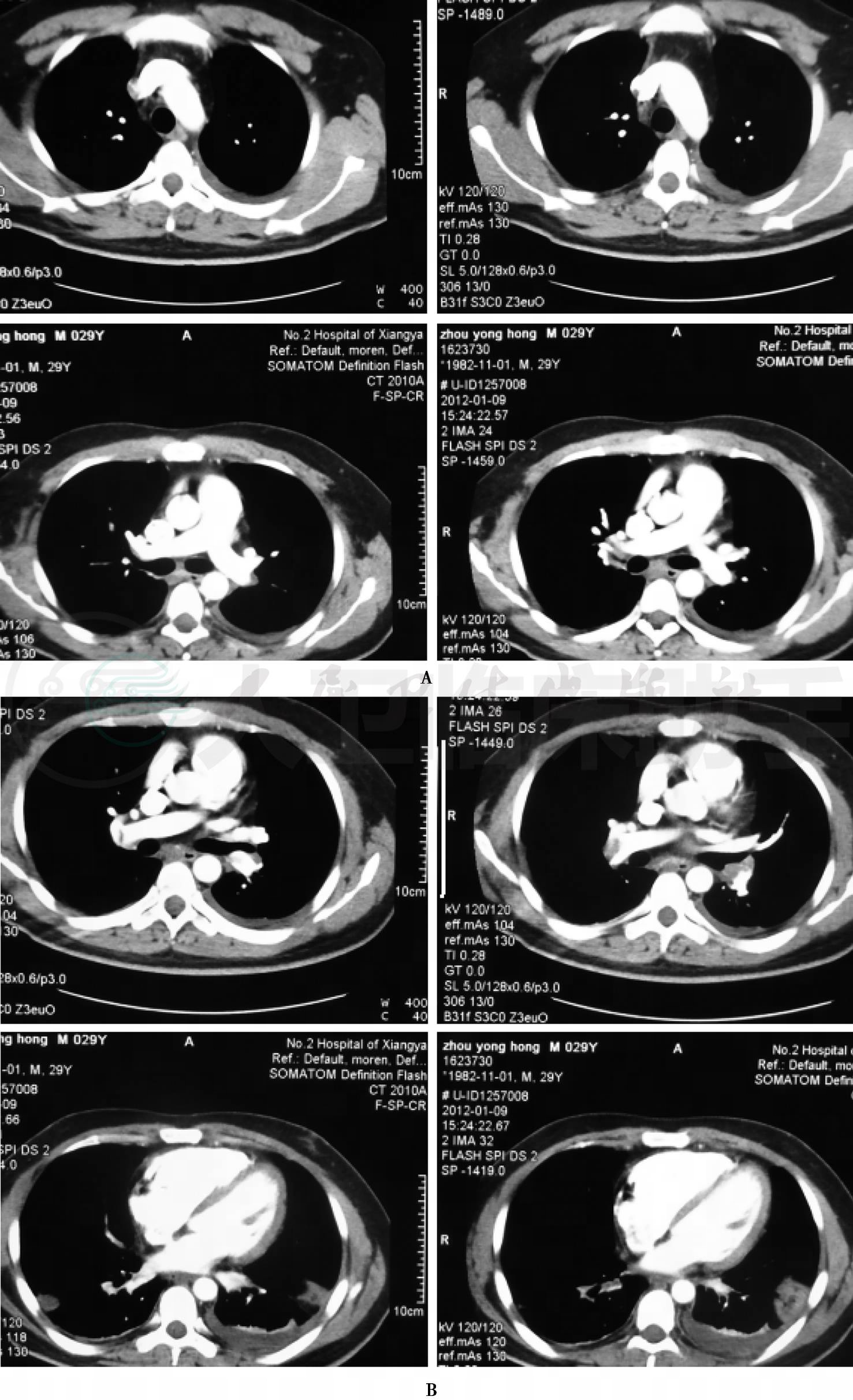
图1 肺CT(2012-01-09)
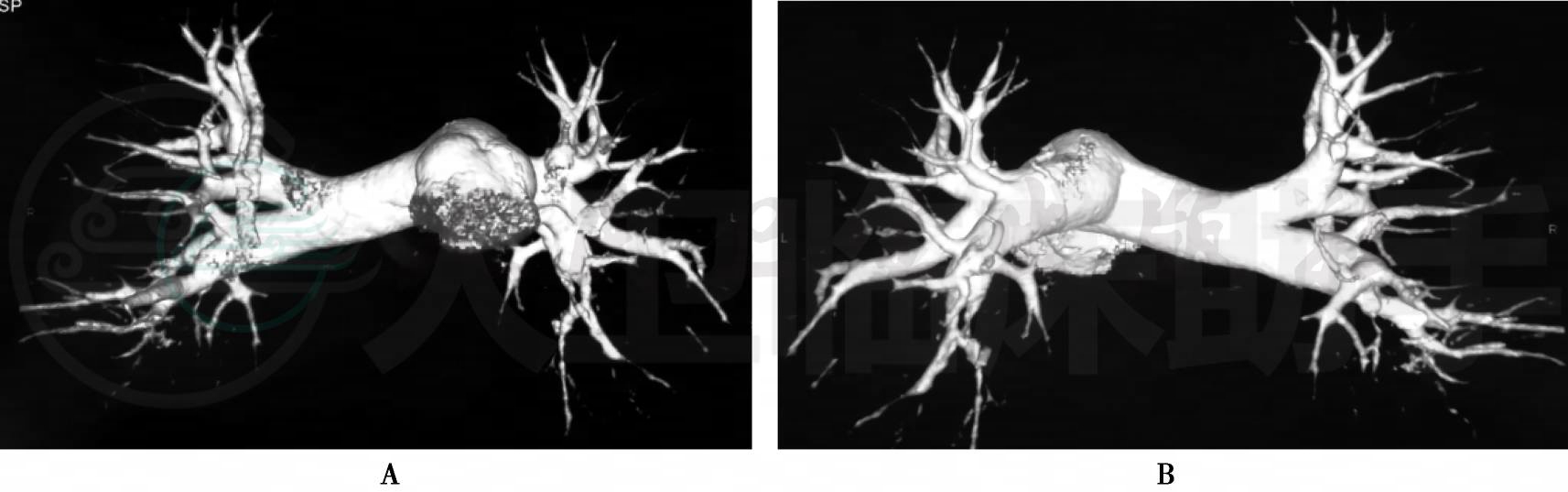
图2 肺动脉CTA(2012-01-09)
入院查体
T 36.5℃,P 93次/分,R 21次/分,BP 115/68mmHg,SpO2 94%,自动体位,全身皮肤黏膜无黄染,全身浅表淋巴结无肿大。口唇无发绀,气管居中,胸廓无畸形,双侧呼吸运动度对称,语颤无增强,左下肺叩诊音稍浊,左下肺呼吸音略低,未闻及干湿啰音及胸膜摩擦音。心脏、腹部、神经系统查体无明显异常。双下肢轻度水肿,非凹陷性,皮温稍高,双下肢皮肤无色素沉着。
辅助检查
血常规WBC 3.7×109/L,N 73.9%↑,RBC 3.20×1012/L↓,Hb 93g/L↓,PLT 114×109/L;大小便常规、肝肾功能、电解质、血糖、血气分析;血沉36mm/h↑;C反应蛋白20.90mg/L↑;免疫球蛋白IgG 19.90g/L↑;凝血功能FDP 159.8μg/ml↑,PT 20.5s↑,INR 1.74↑,APTT 60.2s↑,D-二聚体>40μg/ml↑;心电图正常。彩色B超:下腔静脉、双下肢髂静脉、股静脉、腘静脉部分性血栓形成(不完全性栓塞)。
一、诊治经过
结合门诊检查资料,入院初步诊断考虑:①双下肺动脉栓塞;②左下肢深静脉血栓形成;③社区获得性肺炎?④轻度贫血。因患者无明显血栓栓塞高危因素,予华法林抗凝治疗,并完善相关检查排除继发性原因,结果提示:肿瘤标记物、类风湿全套、血管炎三项、抗核抗体(ANA)组、可提取性核抗原(ENA)14项、抗心磷脂抗体均(-);彩色B超示下腔静脉、双下肢髂静脉、股静脉、腘静脉部分性血栓形成(不完全性栓塞)。结合肺CT检查等,患者诊断“①双下肺动脉栓塞;②双下肺多发肺梗死;③双下肢深静脉血栓形成”成立。然而患者在住院抗凝治疗的同时,仍然反复出现双下肢的肿痛及咳暗红色血痰,下肢血管B超检查发现反复性的血栓形成,根据患者年轻男性,无肺栓塞的常见继发高危因素,起病时并无明显诱因,且临床表现为治疗过程中虽多次出现症状好转,仍无明显诱因反复出现双下肢水肿及新的血栓形成,考虑可能为凝血功能异常性疾病等少见原因所致,于是查同型半胱氨酸25.7μmol/L↑(0~15μmol/L),考虑肺栓塞可能继发于高同型半胱氨酸性血症,系代谢障碍或基因异常所致,进一步抽血送武汉某医学检验所检查蛋白C及蛋白S,结果蛋白C 57.4%↓(60.0%~140.0%),蛋白S 28.9%↓(59.0%~118.0%),最后诊断考虑为蛋白S及蛋白C缺乏症所致深静脉血栓及双下肺动脉栓塞、双下肺多发肺梗死。
二、最后诊断
1.蛋白S及蛋白C缺乏症;
2.双下肢深静脉血栓形成;
3.双下肺动脉栓塞;
4.双下肺多发肺梗死。













