患者,女性,58岁,畏寒、发热5天,胸闷、气促4天于2009年7月15日入院。患者入院前5天无明显诱因出现畏寒、发热,体温达38.6℃,伴头晕、咽部不适,咳嗽、咳白黄痰,无头痛、恶心呕吐,自服退热药后体温降至正常;4天前出现胸闷气促,伴头晕、无胸痛,无发热、恶心、呕吐、咯血等,于当地医院就诊,CT示左侧阻塞性肺不张并渗出病变,予以“左氧氟沙星”等抗感染治疗后咽部不适好转,仍感胸闷气促,偶咳嗽咳白黄痰,为求进一步诊治入住我科。既往体健,否认“结核”、“肝炎”等传染病史。无烟酒等不良嗜好,家中未饲养宠物及家禽等。
入院查体
T 36.7℃,P 85次/分,R 20次/分,BP 128/78mmHg,神清合作,自主体位,全身皮肤巩膜无黄染及出血点,全身浅表淋巴结不大。胸廓对称无畸形,双侧呼吸运动自如、对称,左中下肺语颤稍弱,无胸膜摩擦感,双肺叩诊清音,左中下肺呼吸音稍低,未闻及明显干湿啰音。心脏、腹部查体无异常,脊柱、四肢、病理反射等均无异常。
辅助检查
血常规:WBC 7.2×109/L,N 56.4%,L 28.2%,E 4.1%,M 8.2%,Hb 119g/L,Pt 194×109/L,大小便常规、肝、肾功能、电解质、空腹血糖均正常。ESR 69mm/h;血清结核抗体PPD-IgG、IgM均阴性,腺苷脱氨酶(ADA)正常。肺癌标志物癌胚抗原(CEA)、癌抗原125(CA125)、神经元特异性烯醇化酶、细胞角蛋白片段19均在正常值范围内。痰涂片找抗酸杆菌×3次阴性,痰找真菌阴性,人半乳甘露聚糖(GM试验)正常。
7月16日肺部CT+增强:左肺舌叶见楔形软组织密度影,尖端指向左侧肺门,其内密度欠均匀,可见小片状低密度影及结节状钙化灶,边界欠规则,周边可见斑片状渗出,左肺舌叶支气管管壁增厚、管腔狭窄,纵隔内见多个肿大淋巴结影,无胸水征。结论:左肺舌叶支气管狭窄并左舌叶阻塞性不张及阻塞性肺炎,纵隔内淋巴结肿大,慢性炎症?支气管结核?肺癌?(图1)
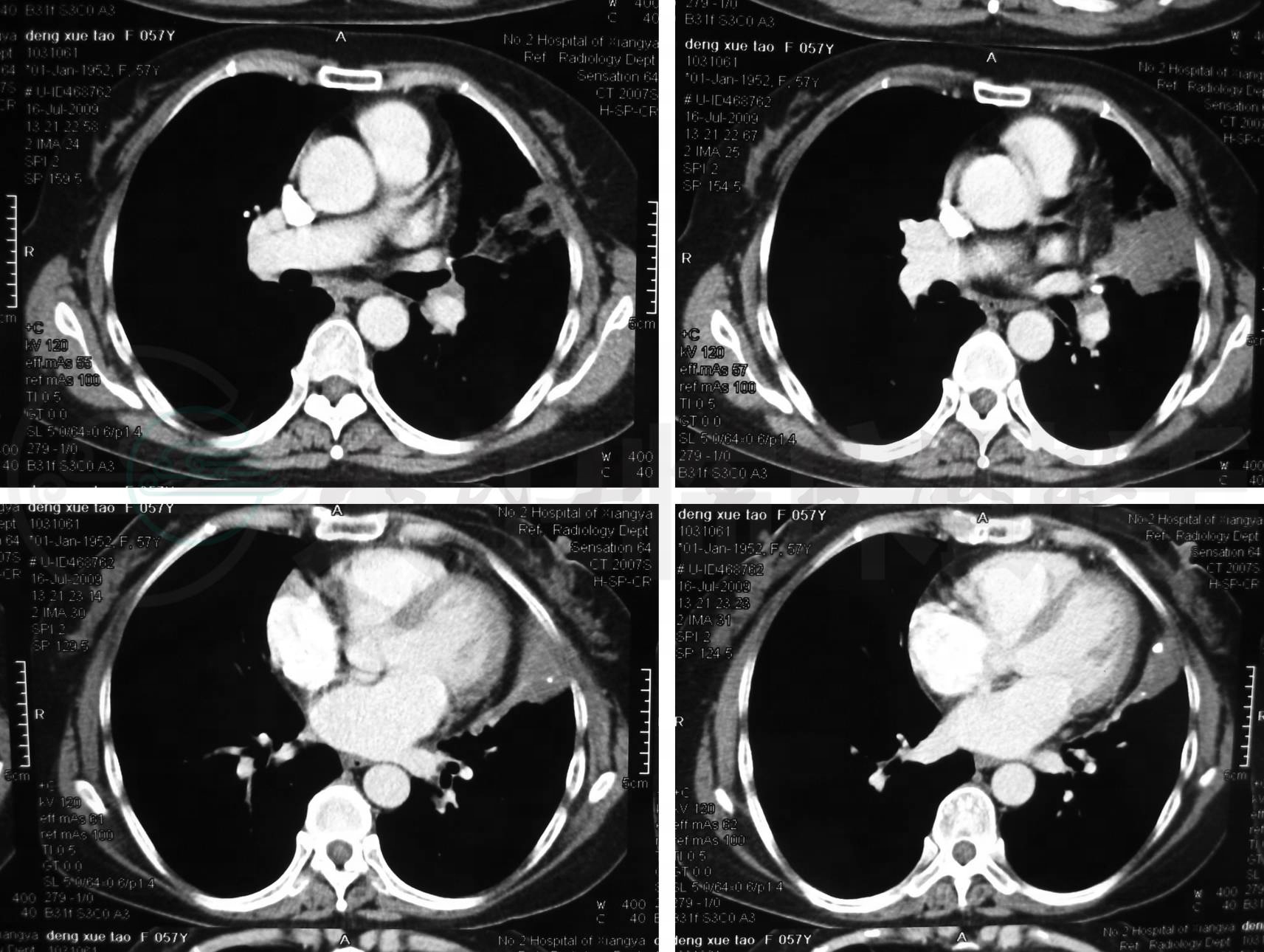
图1 肺CT(2009-07-16)
一、诊治经过
入院后考虑左侧阻塞性肺不张原因不明(感染性?阻塞性?),于2009年7月18日行支气管镜检查,镜下见左舌叶开口有脓性分泌物及坏死物,管腔内有紫红色肿物,对肿物进行活检,活检后出血约50ml。气管镜活检结果:镜下均为坏死组织,见少量真菌菌丝及孢子,抗酸查菌(-),未见癌细胞。修正诊断为:原发性阻塞性支气管肺曲菌病,左舌叶阻塞性肺不张并肺炎。于7月23日开始用伊曲康唑静脉滴注14天后序贯口服液抗真菌治疗。2009年8月3日复查肺部CT示左肺上叶舌段仍见少量片状密度增高影,但较7月16日明显吸收好转,左舌段支气管管腔仍稍变窄(图2)。
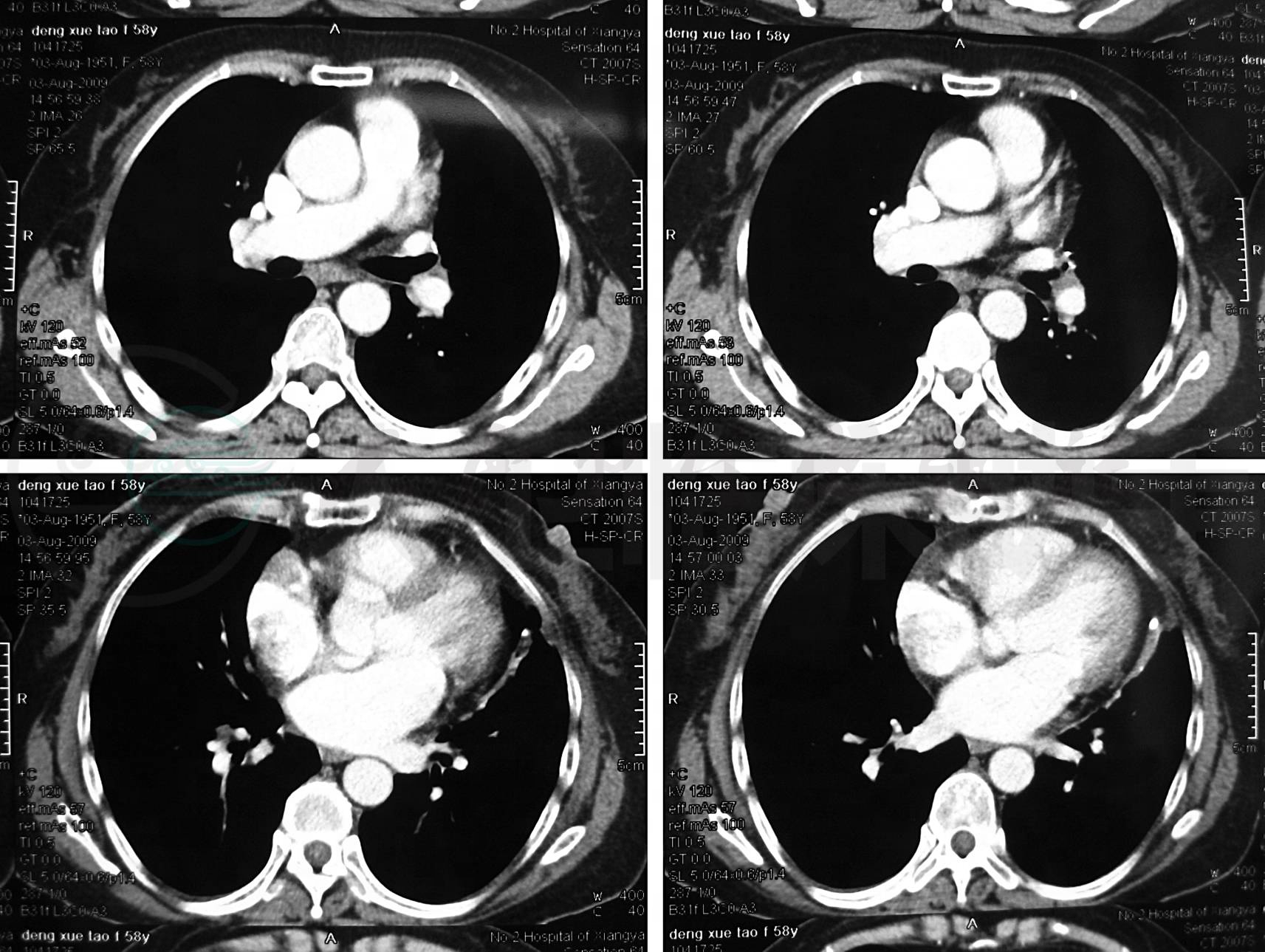
图2 肺CT(2009-08-03)
2009年8月12日复查气管镜:左舌叶内坏死物较前次明显减少。于8月11日出院,出院后患者继续口服伊曲康唑口服液1个月,于9月14日门诊复诊,自觉症状好转,查体无明显阳性体征,复查胸片及支气管镜。胸片显示左肺门区、左下肺野多个钙化影(图3)。支气管镜检显示左舌叶开口少许脓性分泌物,管腔内灰白色块状物,钳夹块状物似钙化物,其余气管、支气管未见异常。患者9月15日后停用伊曲康唑口服液。
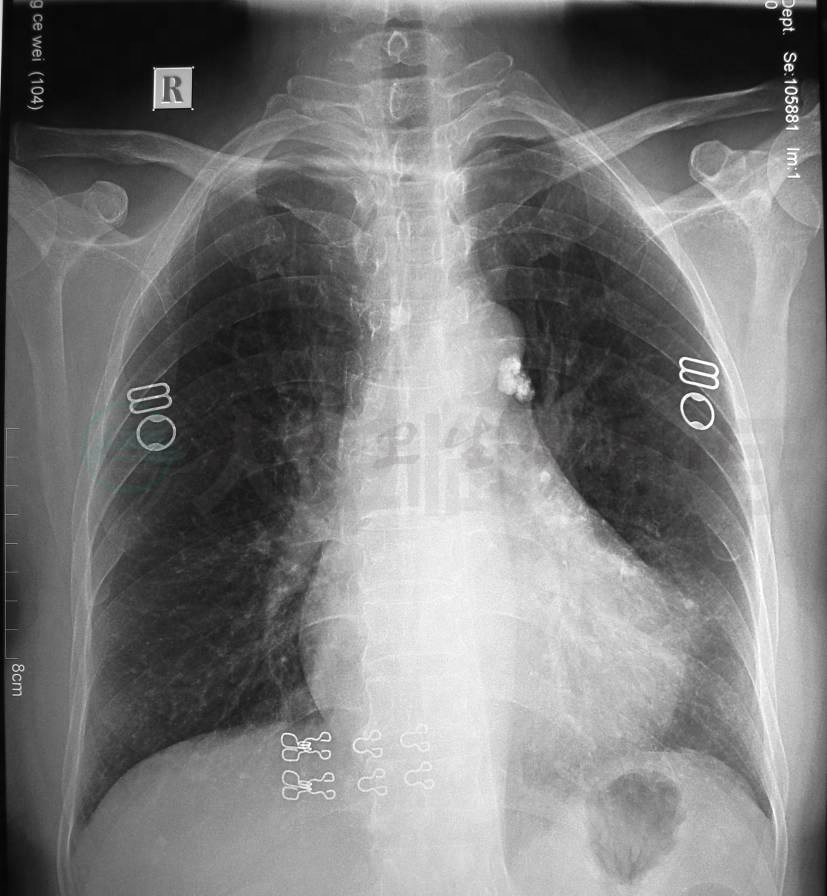
图3 胸片(2009-09-14)
9月24日又咯数口鲜血,约10ml,伴胸闷、气促,活动后明显,无畏寒、发热等症状,9月25日当地医院复查CT示左上肺渗出病灶,诊断“肺部感染”,予以氧氟沙星抗感染及细辛脑化痰治疗1周,咯血停止,但患者仍感胸闷气促。以后患者反复左舌叶感染,于2009年11月3日第二次入我院。11月4日复查气管镜:左舌叶开口有少许脓性分泌物,管腔内有灰白色块状物,周围黏膜稍肿胀,支气管黏膜表面光滑,管腔通畅,未见新生物及活动性出血。灌洗液行GM试验及刷片找真菌均为阴性。由于患者经内科治疗有好转,但反复出现左舌叶感染,于2009年11月11日转入普胸外科,11月13日于全麻下行左上肺舌段切除术,术中所见:左上肺舌段不张,舌段支气管闭塞,内有米粒大小阻塞物。斜裂发育不全。
术后病理:(左上肺舌段支气管阻塞物)一粒,米粒稍大,镜下均为钙化物。(左上肺舌段)肺组织大小为4.5cm×4.5cm×1.2cm,镜下见小支气管及细支气管扩张,周边灶性纤维及软骨增生,有钙化,扩张支气管内有分泌物潴留,周边较多淋巴细胞,PAS染色(-)。
术后恢复良好,11月18日出院,半年后电话随访无复发。
二、最后诊断
原发性阻塞性支气管曲霉病。













