系统性硬化病是一种以局限性或弥漫性皮肤、血管、内脏出现纤维化为特点的全身性结缔组织病,可以累及循环、呼吸、消化、泌尿系统等诸多系统,在我国,其在结缔组织病中的发病率仅次于类风湿关节炎及系统性红斑狼疮。内脏受累以肺脏及胃肠道受累为多见。因系统性硬化病起病相对隐匿,部分病例进展迅猛,尤其是出现肺部损害的患者,可表现为间质性肺损害及肺动脉高压。系统性硬化病是较易出现肺动脉高压的结缔组织病,甚至可以肺动脉高压为首要表现。系统性硬化病患者出现肺部损害是预后不良的重要危险因素。
男患,69岁,2011年10月14日因“反复咳嗽、咳痰、咯血1年半,加重伴活动时气短,双下肢水肿2个月”为主诉入院。
患者1年半前无明显诱因出现咳嗽、咳痰,为黄白色黏痰,伴少量血丝,当时就诊于当地医院经肺CT检查发现“间质性肺炎”,未系统治疗。来院2个月前着凉后出现咳嗽、咳痰加重,痰为黄色黏痰、伴少量血丝,一般体力活动时即感明显气短,不能平卧,喜高枕卧位或侧卧位,有阵发性夜间呼吸困难,坐起后可好转,双下肢明显水肿及阴囊水肿。患者病来无胸痛,无恶心、呕吐,无发热,自测体温波动于36.3~36.5℃,未自行服药治疗。于9月30日就诊于当地医院,行肺CT、心脏彩超等相关检查诊断为“肺心病,肺-心功能失代偿期”给予扩冠,利尿扩血管减轻心脏负荷,静点白蛋白补充蛋白对症治疗后症状缓解不明显,为求进一步诊治入我科。患者病来无头晕、头痛,无意识丧失,无发热,饮食,睡眠佳,大便正常,尿少,每日排尿3~4次,24小时尿量600~800ml,近期体重无明显变化。否认高血压,糖尿病病史,否认肝炎,结核等传染病病史,否认手术及外伤史,否认药物过敏史,吸烟史15年,戒烟25年,偶有饮酒。长期食素,时有猫狗接触史。
查体:T:37.2℃,P:78次/分,R:20次/分,BP:115/80mmHg,血氧92%,神清,语明,高枕卧位,双瞳等大等圆,对光反射灵敏,口唇发绀,周身皮肤发硬,面部皱纹减少,颈软,颈动脉充盈,桶状胸,肋间隙增宽,叩诊过清音,双肺可闻及少许干湿啰音及帛裂音。心界扩大,心音低钝,律整,心率:78次/分,各瓣膜区未闻及杂音。腹软,无压痛,未见腹壁静脉曲张,肝脾未触及,双下肢高度水肿,阴囊水肿,四肢肌力Ⅴ级。
辅助检查:肺CT:双肺多发密度增高和磨玻璃密度斑片影,小叶间隔增厚,多发索条和网格影,以双下肺和胸膜下为著,肺动脉增宽,右室、右房增大,心包积液,双侧胸腔积液(图1)。
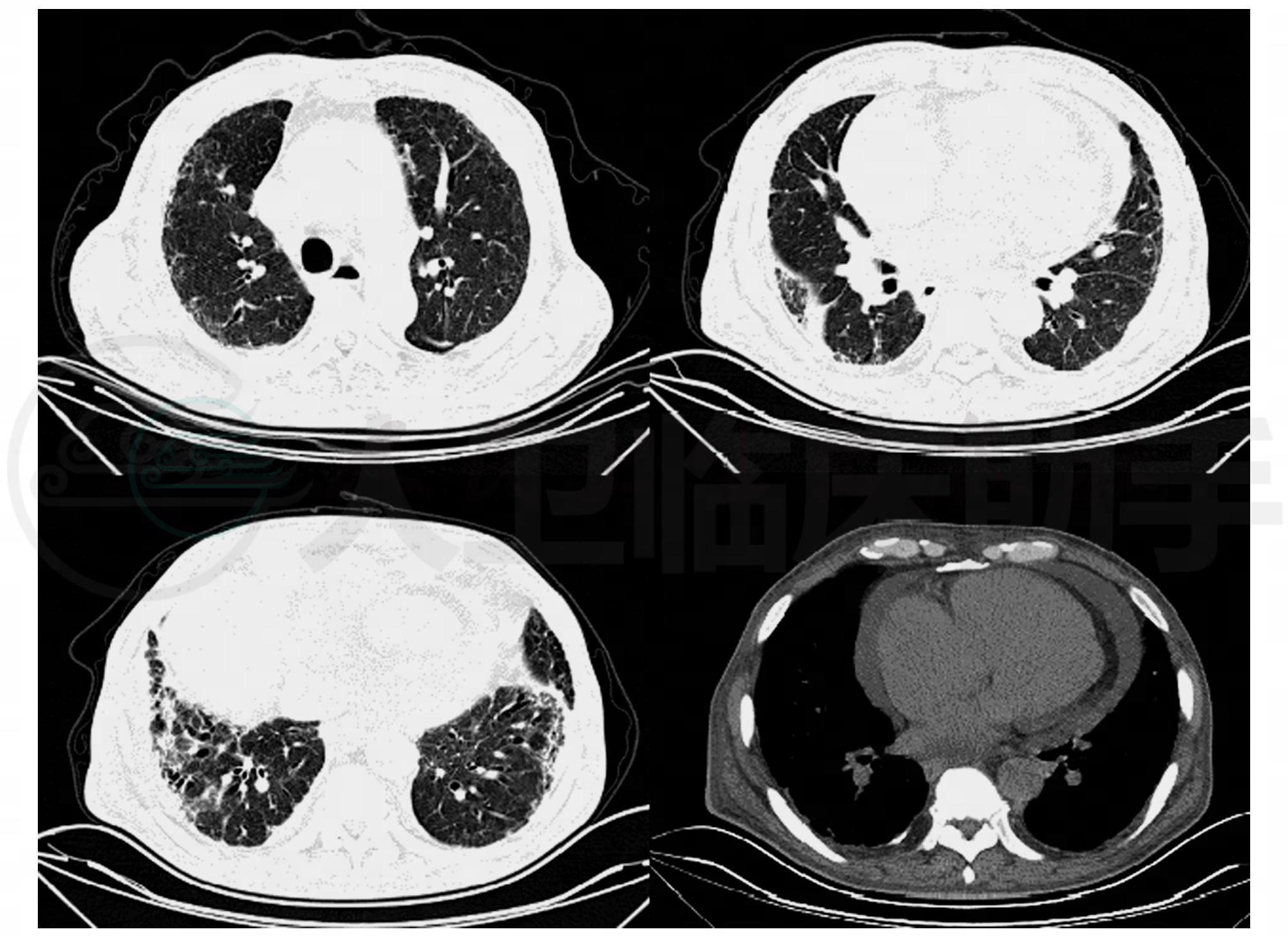
图1 双肺多发密度增高和磨玻璃密度斑片影,小叶间隔增厚,多发索条和网格影,以双下肺和胸膜下为著,右室、右房增大,心包积液,双侧胸腔积液
入院诊断:肺心病,心功能不全,心功能Ⅳ级
诊治经过:入院后予患者完善超声心动图见:肺动脉高压(重度)86mmHg,三尖瓣轻至中度反流,右心增大,心包积液,下腔静脉内径扩张伴静脉回流受阻,左室容量减少,左室舒张功能减低。复查肺CT:心包积液,双肺间质性病变,多发胸膜增厚,部分钙化。故间质性肺疾病及肺动脉高压,肺心病诊断明确,但对于此例患者目前的诊断似乎仅揭示了冰山一角。间质性肺病以及肺动脉高压的原因是什么?是由于间质性肺病所致的长期低氧引起了目前的肺动脉高压,还是由其他原因引起了间质性肺病及肺动脉高压?患者的入院查体发现了周身皮肤的发硬,是长期水肿所致的局部皮肤营养不良,还是病理性的皮肤变硬?我们细致地询问了病史:患者的皮肤发硬出现于呼吸道症状之后,水肿之前,且患者存在双手接触冷水后的变温变色表现,即雷诺现象,结合患者皮肤变硬的现象,对于此例患者我们高度怀疑为系统性硬化病。同时我们亦追问了可能出现肺动脉高压的其他疾病的相关症状,如眼干、口感、光敏、脱发、长期咳喘病史、家族性肺动脉高压等,患者均逐一进行了否认。为了明确患者的病因诊断我们又进行了如下的辅助检查,结果如下:ANA阳性1∶10000。Scl 70(-),抗ds-DNA阴性,抗SSA抗体及抗SSB抗体阴性,抗Sm抗体阴性,抗Jo-1抗体阴性。BNP 1495.9pg/ml。CRP 5.12mg/L,RF<20U/ L,血沉60mm/h。免疫球蛋白正常。抗心磷脂抗体阴性。尿常规正常。TnI 0.14ng/ml(正常范围0~0.04ng/ml)。心肌酶谱均正常。肝肾功能均正常。DD 397μg/L。血气分析:pH 7.460,PaO2 52.1mmHg,PaCO2 32.5mmHg。甲状腺功能:FT3:2.27pmol/L(正常范围:2.63~5.71pmol/L),FT4:12.16pmol/L(正常范围:9.01~9.05pmol/L),TSH:7.271mU/L(正常范围0.3~4.8mU/L)。HIV抗体初筛试验阴性。
故依据患者皮肤变硬,雷诺现象,ANA滴度1∶10000,双肺间质病变及重度肺动脉高压,予患者临床诊断“系统性硬化病,系统性硬化病相关性肺动脉高压,间质性肺疾病,呼吸衰竭,反T3综合征”。诊断明确了,但对于此类患者存在重度肺动脉高压,还有一点尤其值得我们注意,就是此类患者的肺动脉高压是结缔组织疾病相关性,还是机体的炎症反应所致的高凝状态,下肢血流淤滞引起了DVT及肺栓塞,而肺动脉高压是慢性血栓栓塞的产物。此外,如此高的肺动脉高压及肺动脉扩张,结合机体的结缔组织疾病亦可能出现肺动脉原位血栓形成,亦为肺栓塞的高危人群。因而我们又对患者进行了肺通气灌注扫描,幸运的是该患者的肺通气灌注扫描未见确切肺栓塞症状,仅见部分通气缺损,与患者的间质性肺疾病相一致。
诊断明确后予患者一般支持治疗,包括长期吸氧,利尿剂,康复运动,此外针对肺动脉高压我们还给予了内皮素受体拮抗剂波生坦降肺动脉压力治疗,并予患者泼尼松30mg日一次口服。用药后3个月随访肺动脉压力维持在80~82mmHg,水肿明显消退,活动耐力明显提升,继续波生坦口服,泼尼松逐渐减量至维持剂量,维持1~2年。
为评估治疗疗效,治疗前予患者留取6分钟步行试验基线值,患者未能完成6分钟步行,因血氧下降明显,步行距离120m,指脉氧最低值为83%,HR 128bpm。用药后3个月患者可完成6分钟步行试验,但步行距离为300m,指脉氧最低值为88%,HR 120bpm,BNP 255pg/ml。同时建议患者行右心导管检查,但患者因其为有创性检查而拒绝。嘱患者季节转暖后及时注射肺炎疫苗及流感疫苗。
最终诊断:系统性硬化病,系统性硬化病相关性肺动脉高压,间质性肺疾病,呼吸衰竭,反T3综合征













