患者中年男性,10年前于3层楼摔下,碰伤背部,伤后逐渐出现右侧颈肩部麻木感,麻木范围逐渐扩大至右侧躯体,持续存在,就诊于当地医院考虑为T10椎体压缩骨折,行胸椎压缩骨折减压、固定术,术后患者症状无明显缓解及加重。9年前患者感右手手指无力,再次行减压手术,手部症状有所缓解。2年前患者逐渐感左下肢麻木感,同时出现步态不稳,右下肢无力,行磁共振(MRI)检查示C1-T12脊髓空洞。为进一步治疗就诊我院,以“脊髓空洞”收入我科。
(一)病史
患者中年男性,44岁,右侧躯体麻木,胸椎压缩骨折术后10年,加重伴步态不稳2年。
(二)查体
一般状况可,神清语利,双侧瞳孔等大等圆,光反射灵敏。面纹对称,伸舌居中,颈软,右下肢远端肌力Ⅳ+级,余肢体肌力正常,肌张力正常,右侧躯体浅感觉减弱,病理征阴性。
(三)辅助检查
术前磁共振(MRI):颈椎序列整齐,生理曲度变直,诸椎体及附件大小、形态及信号未见改变,椎间盘T2像信号降低,未见明显突出征象,硬膜囊及双侧神经根无受压变形,椎管无狭窄,C1以下水平脊髓略增粗,髓内见片长T1、长T2信号,脊髓受压变薄,椎旁软组织未见信号改变(图1)。T9-11水平呈术后改变,脊柱后突,椎体内见固定器影,椎体棘突形态不自然;椎体边角变尖,椎间盘T2像信号无降低,未见明显突出征象,硬膜囊及双侧神经根无受压变形,椎管无狭窄(图2),脊髓空洞明显(图3),T12以上水平略增粗,髓内见片长T1、长T2信号,脊髓受压变薄,脊髓圆锥、马尾终丝形态、大小及信号亦无改变。
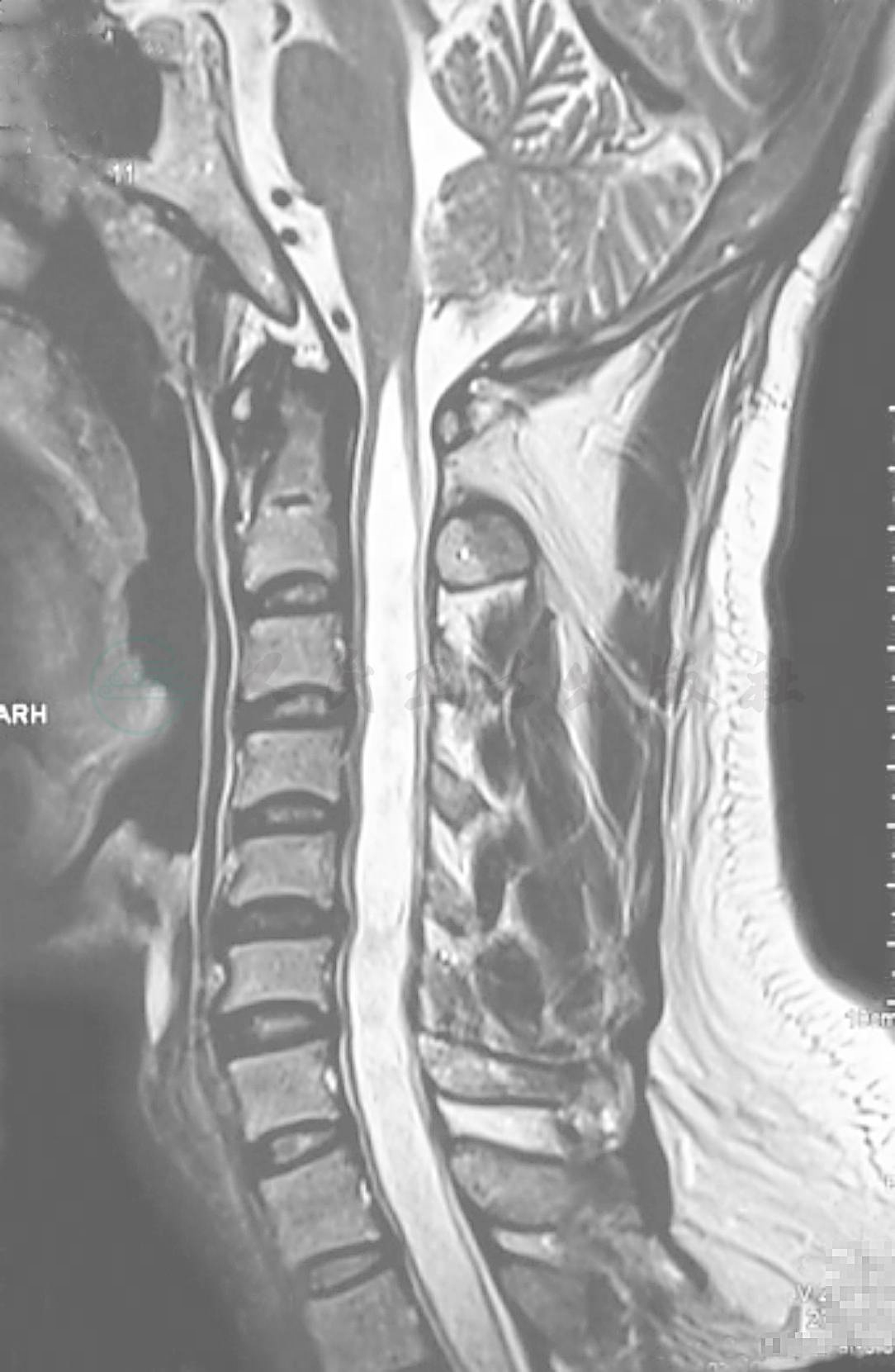
图1 术前颈段磁共振(MRI)示 C1以下水平脊髓空洞
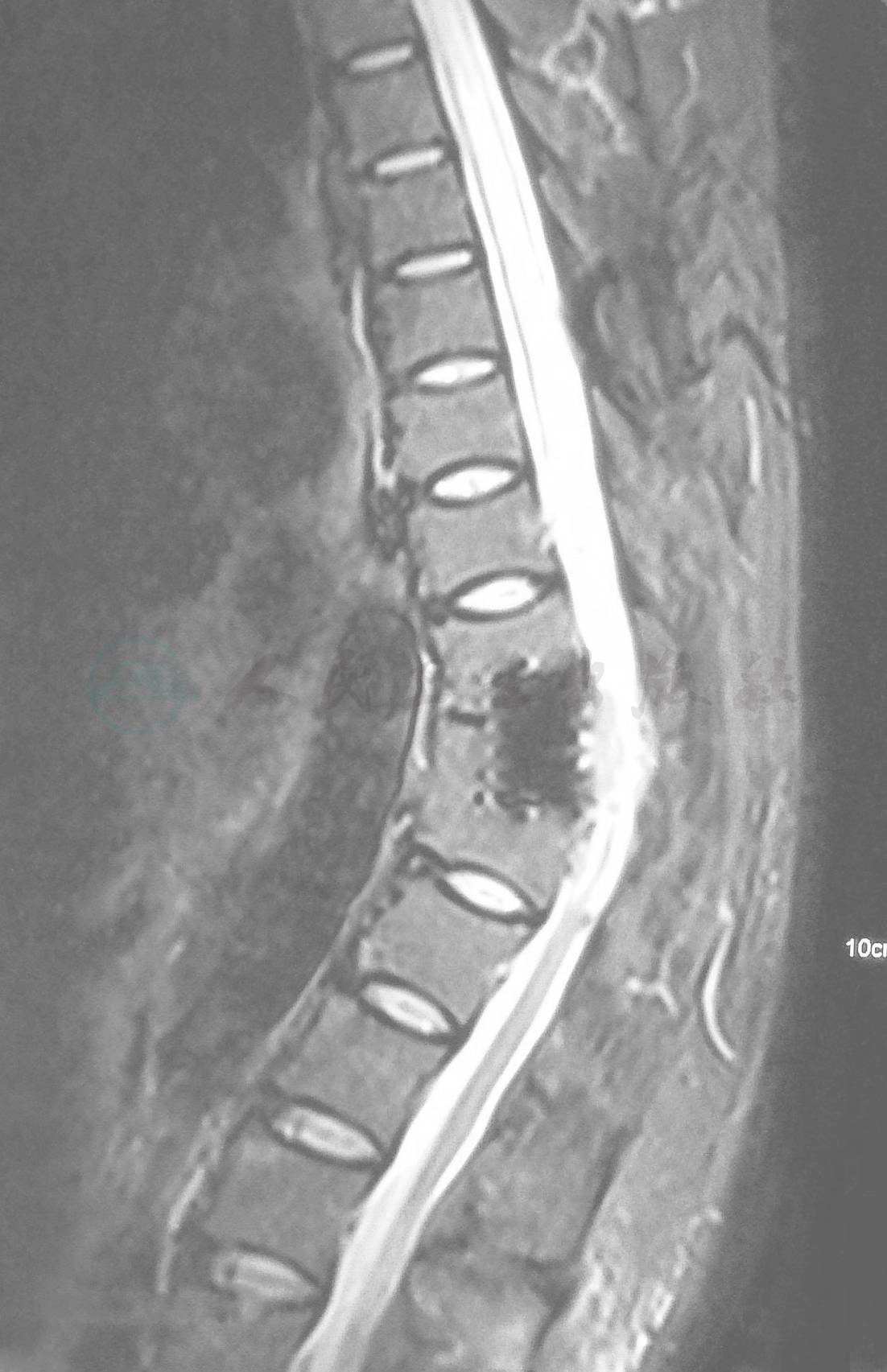
图2 术前胸段磁共振(MRI)示 T9-11水平脊柱后凸,椎体内见固定器影

图3 术前磁共振(MRI)示脊髓空洞明显
(四)术前诊断
脊髓空洞、胸椎压缩骨折术后。
(一)手术过程
患者左侧卧位,取胸背部直切口长约7cm,取第9肋间斜行切口长约4cm。首先逐层切开背部皮肤、皮下,分离两侧肌肉,向两侧牵开皮肤肌瓣,显露局部棘突及椎板,暴露T1-2椎间隙,椎板咬骨钳扩大骨窗,显露局部硬脊膜,硬脊膜张力稍高,两侧悬吊后,正中剪开硬脊膜,向两侧牵开,脊髓外形膨隆,血管分布正常,沿后正中线切开脊髓实质,见中央空洞形成,于其内放置分流管T形端,可吸收缝合线闭合脊髓空洞,逐层缝合硬脊膜、肌肉及筋膜。通条建立切口间皮下通道,引出分流管,分离肋间肌肉暴露胸膜壁层,剪开胸膜后,于胸膜腔内放置分流管胸腔端,脑脊液流出通畅,置入长度约15cm,逐层缝合关闭切口。
(二)术后恢复情况
术后复查磁共振(MRI)示脊髓空洞较术前有所缩小(图4),分流管位置良好(图5)。患者自诉下肢麻木较术前有所减轻,右下肢肌力提高,约Ⅴ-级。
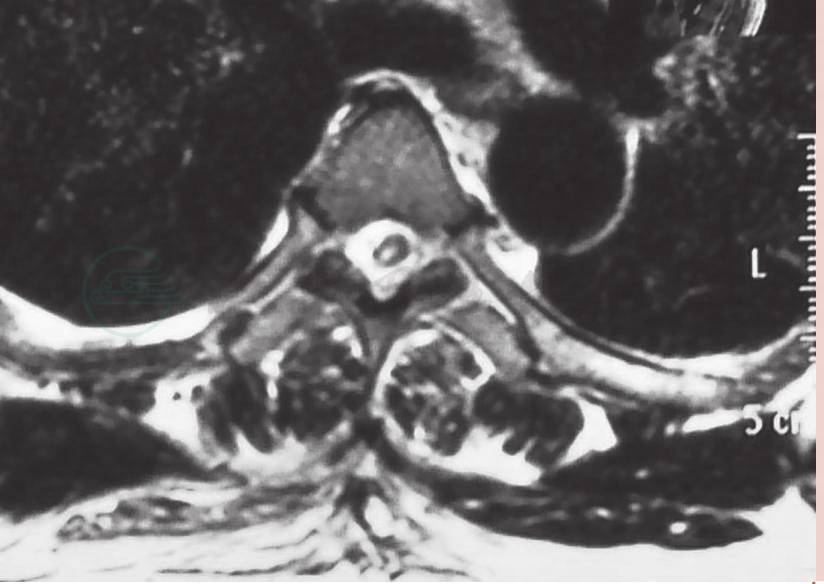
图4 术后磁共振(MRI)轴位可见脊髓空洞明显缩小
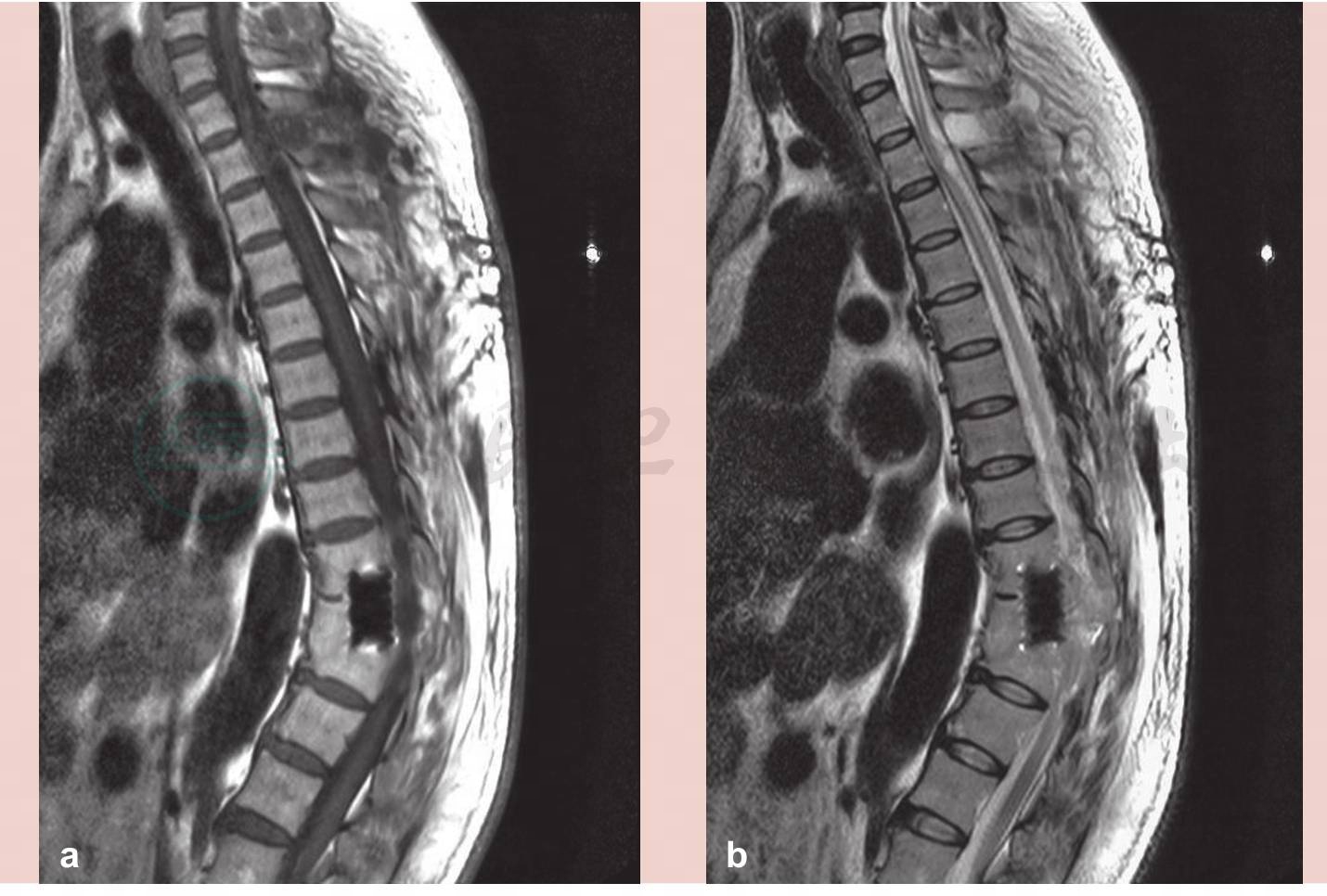
图5 术后磁共振(MRI)示脊髓空洞较术前缩小,引流管位置良好
a. T1像;b. T2像













